В данной статье описывается усовершенствованная методика эндоскопической гастростомии при опухолевом стенозе пищевода III IV степени. Существующие способы наложения гастростом по Витцелю, Кадеру не оправдывают себя, как с моральной точки зрения, так и с физиологической. Поэтому в последние годы в клинической практике стали внедряться эндоскопические методы гастростомии. Целью исследования являлось усовершенствование техники наложения эндоскопической гастростомы. Анализированы результаты 25 больных, которым после эндоскопической гастростомии в 73,9 % случаев провели лучевую терапию,в 17.4 % удалось провести паллиативную полихимиотерапию. Индекс Карновского после лечения составил 60-70 баллов. Модифицированная эндоскопическая гастростомия достаточно проста в исполнении, не требует дорогостоящего оборудования и может быть использована не только в онкологических отделениях, но и в хирургии, при химических ожогах пищевода, также улучшает качество жизни пациентов и практически не дает осложнений.
В этиологии стеноза пищевода 3-4 степени преобладают в основном два заболевания, это рак пищевода III IV стадии и рубцовые стриктуры пищевода после химических ожогов. С целью питания этих пациентов и решении вопроса о дальнейшем радикальном или паллиативном лечении на первом этапе является наложение гастростомы.
Существующие способы наложения гастростом по Витцелю, Кадеру [1] не оправдывают себя, как с моральной точки зрения, так и с физиологической. С течением времени (через 2-3 месяца) гастростомическое отверстие на передней брюшной стенки расширяется, вытекает самопроизвольно содержимое желудка, стомическая трубка выпадает, происходит мацерация кожи вокруг стомы, нагноение раны. Больной становиться раздражительным, ухудшается качество жизни. Поэтому в последние годы в клинической практике стали внедряться эндоскопические методы гастростомии. Однако, предлагаемые в литературе эндоскопические способы гастростомии, требуют дорогостоящего оборудования и в основном одноразового характера, что крайне трудно доступно для онкодиспансеров и хирургических отделений.
По данным Скобелкина О.К. и соавт. [2] в США и Европе все шире применяются эндоскопические паллиативные процедуры при раке пищевода. Чаще всего используется дилатация стенозированного просвета пищевода [3]. Среди различных методик (резиновые бужи, утяжелённые ртутью, металлические оливы, раздуваемы балоны) по показателю безопасность/эффективность лучше всего себя зарекомендовали гибкие бужи Savry Gilliurd Silastic. Сам по себе дилатация не может считаться эффективным методом лечения дисфагии, однако она является ценным дополонением двух серьезных паллиативных процедур интубации разрушения опухоли. При невозможности выполнения паллиативных эндоскопических манипуляций альтернативой служит гастростома.
По мнению авторов [4] метод эндоскопической электрокоагуляционной реканализациистенозирующих рака пищевода и кардиоэзофагеального рака используется неоправданно ограниченно. По мнению различных авторов [5-6] он позволяет восстановить проходимость пищевода в 82-98 % случаев, число осложнений составляет от 9 до 45%, летальность от 1,2 до 13 %. По данным [4] эндоскопическая электрокоагуляционная реканализациястенизирующего рака пищевода была эффективна у 95,3 % пациентов, а в сочетании с лучевой терапией увеличилась медиана выживаемости до 7 месяцев. Осложнения в виде кровотечения и перфорации составила соответственно 5-9 %.
Учитывая, все вышеизложенное, мы стали изыскивать способы коррекции стеноза при раке пищевода более щадящие и доступные в условиях онкодиспансера.
Одной из доступных методик является способ Жураева Ш.Ш. [7]. Описанный метод наложения гастростомы нам показался простым и доступным, не требующим дорогостоящего оборудования. Автор в полость желудка через рот проводит проводник с атравматичным пружинным наконечником, при этом использует металлическую струну собственной разработки с наличием пружинного наконечника. По проведенной струне проводит бужирование пищевода для восстановления его проходимости, через разбужированный пищевод в полость желудка проводит эндоскоп, через который раздували полость желудка с целью приближение стенки желудка к передней брюшной стенки. При просвечивании стенки желудка эндоскопом под местной анестезией производили пункцию, затем проводили шелковую нить, которую захватывали щипцами эндоскопа и после чего нить извлекали через желудок, пищевод и ротовую полость наружу. Через нить автор проводил металлическую струнупроводник, по проведенной струне проводит бужпроводник (30Fr) на конце, которого фиксировали гастростомическую трубку (катетер Петцера). Конец бужа проводника по струне подводит к ране передней брюшной стенки, рассекают кожу над пальпируемым концом бужа до соответствия диаметра бужа, буж-проводник извлекается, а за ним выводят наружу и катетер Петцера подтягивают катетер, чтобы катетер со «шляпкой» плотно притянулся к передней брюшной стенки для герметичности. Затем буж удаляется и фиксируется к коже 3-4 узловыми швами.
Судя по описанию Жураева Ш.Ш методика казалось бы проста, однако практически выполнить данную методику крайне сложно. Особенно, оказалась затруднительно проведение нити через пункционную иглу и захват ее щипцами в просвете желудка (при дыхании отмечается постоянное смешение желудка, перистальтика усиливается). Данная методика имеет ряд преимуществ по сравнению с вышеизложенным, практически нет осложнении и не приводит к летальному исходу. В этой связи решено использовать данную методику с нашим усовершенствованием.
Цель исследования усовершенствовать технику наложения эндоскопическойгастростомы.
Материалы и методы исследования.
Клинические исследования проводилось в соответствии с этическими принципами, базирующиеся на Хельсинской Декларации и в соответствии с требованиями GCP и действующим законодательством.
Анализированы результаты 25 пациентов. У больных был стеноз пищевода IIIIV степени, проходила только жидкая пища и постоянное срыгивание с рвотой.
Эндоскопическая гастростомия по данной методике была наложена 25 больным. Возраст больных колебался от 47 до 74 лет. У 23 (92%) пациентов был установлен диагноз: Рак верхне-грудного, средне-грудного и нижне-грудного отдела пищевода со стадией T3-4 N1-2M0-+ инфильтративной формы, у 7 (30,4%) были отдаленные метастазы. У 2 (8%)
запущенный кардиоэзофагеальный рак.
Суть метода заключается в следующем: (Свидетельство интелектуальной собственности №1797 от 01.06.2018г. «Усовершенствованная эндоскопическая гастростомия при стенозе пищевода 3-4 степени». Авторы: Ким И.С., Оразбаев Б.А., Муратбеков М.Н., Букенов А.М.). Перед операцией производили заготовку устанавливаемого катетера. Для этого по методике Жураева Ш.Ш. катетер Петцера 36 френчей соединяли с бужем 30 Френчей. В нашем случае использовались гибкие бужи фирмы EndoFlex (рисуноки 12) . После заготовки, проводили обработку и стерилизацию.
Рисунок 1 Набор бужей и катетер Петцера (36 Фр и буж 30 Фр.)
Рисунок 2 Место соединения бужа 30 Фр. и катетера Петцера 36 Фр.


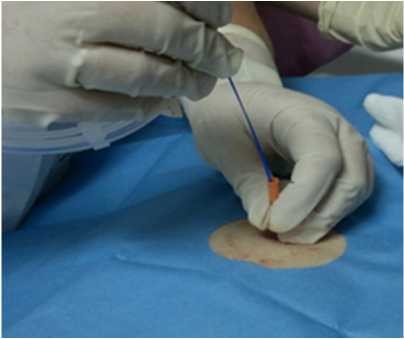
На первом этапе эндоскопической гастростомии проводили бужирование опухоли (использовали бужи различных размеров, диаметром до 40-42 Френчей). Затем с помощью гастроскопа максимально раздували желудок и после того, как стенка желудка прилегала к передней брюшной стенке, при просвечивании стенки желудка и брюшной стенки определяли наиболее оптимальную точку для наложения гастростомы (рисунок 3). Под местной анестезией рассекали кожу до собственной фасции прямой мышцы живота, производи прокол стенки желудка иглой с мандреном, размером 18-20G. Через просвет пункционной иглы в просвет желудка заводили диагностический нитиноловый проводник размером 0,035 Дюйма, длиной 3-4 метра (рисунок 4). В просвете желудка через гастроскоп захватывали кончик проводника щипцами для биопсии или с помощью эндоскопической петли для полипэктомии (рисунок 5). Извлекали гастроскоп вместе с проводником.
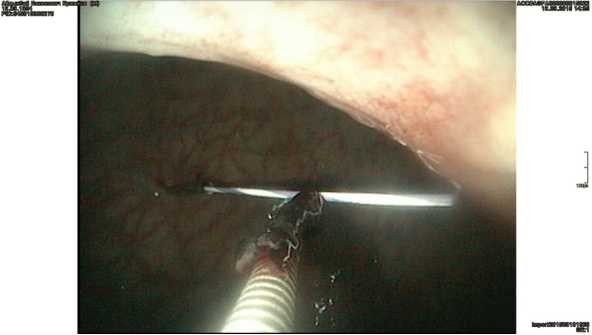
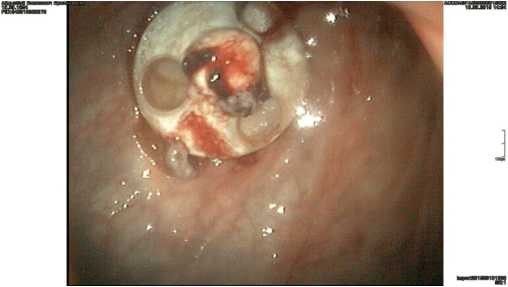
Натягивали проводник, таким образом, чтобы проксимальный конец проводника выведенный через рот и дистальный конец, выведенный на переднюю брюшную стенку находились в одной геометрической плоскости, для снижения сопротивления при проведении бужа-катетера. По установленному проводнику устанавливали буж катетер, по такому же принципу как ранее предложил Жураев Ш.Ш. Отверстие в стенке желудка расширяли, чтобы прошел кончик бужа и катетер, прикрепленный к бужу. Через рану захватывали кончик бужа и выводили буж-катетер на переднюю брюшную стенку. Затем под эндоскопическим контролем, двумя узловыми швами фиксировали к коже передней брюшной стенке проведенный катетер Петцера, таким образом, чтобы «шляпка» катетера плотно прилегала к слизистой стенки желудка (рисунок 6) При отсутствии осложнении кормление через стому начинали со 2-го дня.
Рисунок 3 Пункция передней брюшной стенки под контролем гастроскопа
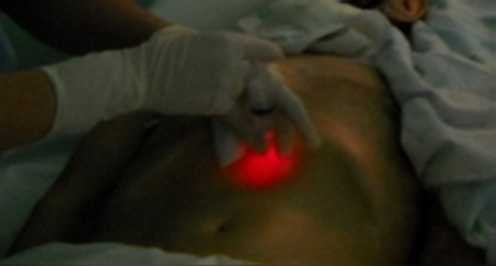
Рисунок 4 Введение проводника через пункционную 18G иглу в желудок
Рисунок 5 Захват проводника в полости желудка и выведение его через рот
Рисунок 6 Контрольный осмотр после установки гастростомы при гастроскопии
паллиативную
Результаты и их обсуждения.
- пациентов (73,9%) после стабилизации состоянии подвергли лучевой терапии. 17,4% (4) у которых, была выявлена сопутствующая легочная патология (хронический бронхит с ХОБЛ, эмфизема легких) провели паллиативной полихимиотерапии. 4 пациентов отказались от специальных видов лечения. Эффект эндоскопической гастростомии при стенозе пищевода в виде не только обеспечения возможности энтерального питания, но и снижения других субъективно оцениваемых проявлении дисфагии был получен у всех 25 больных. Индекс Карновского по окончанию курса лечения (эндоскопическая гастростомия с последующей паллиативной радиохимиотерапией) составлял 60 70 баллов.
Выводы:
Усовершенствованная эндоскопическая гастростомия в нашей модификации оказалась весьма эффективной у 25 пациентов и в 84% (21 из 25 подвергнутых гастростомии ) удалось в последующем провести химиолучевую терапию
Модифицированная эндоскопическая гастростомия достаточно проста в исполнении, не требует дорогостоящего оборудования и может быть использована не только в онкологических отделениях, но и в хирургии, при химических ожогах пищевода Эндоскопическаягастростомия в нашей модификации улучшает качество жизни пациентов и практически не дает осложнений.
СПИСОК ЛИТЕРАТУРЫ
- Васильев Р.Х., Беличенко И.А., Бобет Ж., Станулис А.И. Сравнительная оценка методов гастростомии // Хирургия. 1983. № 4. С. 86-89.
- Скобелкин О.К., Топчиашвили З.А., Тельных М.Ю., Коньков М.Ю. Паллиативное лечение рака пищевода: современные направления // Рос.мед. журн. 1996. Т.4, №7. -С. 8-18.
- ParkerC.H., PeurdD.A. Palliativetreatmentofesophagealcarcinomausingesophagealdilationandprosthesis // GastroenternalClin North Am. 1991. №20. Р. 717-729.
- Носов И.Б., Вальков М.Ю., Назаров А.Ю., Бобрецов А.И. комбинированный метод коррекции дисфагии при неоперабельном стенозирующем раке пищевода и кардии // Бюллетень СГМУ. 2012. №2. С. 90-95.
- Кувшинов Ю.П., Поддубный Б.К., Ефимов О.Н. Эндоскопическая хирургия опухолевых и послеоперационных стенозов у больных раком пищевода и желудка // Современная онкология. 2000. №3. С. 72-78.
- Agha Z., Whitehouse W. Carcinoma of the esophagus: its varied radiological features // Mt. Sinai J. Med. 1984. Vol. 51. P.430-440.
- Жураев Ш.Ш. Чрескожная эндоскопическая гастростомия // Вестник хирургии Казахстана. 2013. №2. С. 27-31.