Современная модель первичной медицинской помощи предусматривает широкое участие медсестер и акушерок в проведении профилактических мероприятий, назначении ограниченного перечня лекарств (кроме контролируемых препаратов), проведении простейших медицинских обследований, иммунизации, первичного приема пациентов, осуществлении контроля за здоровьем матерей и детей. Медицинским сестрам отводится существенная роль в оказании помощи пожилым, работе в сестринских клиниках и оказании помощи пациентам с хроническими болезнями, оказании помощи на дому, организации интегрированного ухода и долечивания, работы с группами здоровых и т.д. Такое расширение сестринской практики в мире явилось результатом сближения деятельности медицинской сестры и врача с делегированием части врачебных полномочий медицинским сестрам. Модель медицинской сестры – пассивного помощника врача уходит в прошлое, уступая место модели медицинской сестры – помощника пациента.
Сестринское дело сегодня - это самостоятельная отрасль здравоохранения с достаточно четко выраженными функциональными обязанностями, как по реабилитации больных, так и по повышению качества их жизни. Например, в странах с хорошо развитой системой первичной помощи ведение пациентов со многими хроническими заболеваниями осуществляется медицинскими сестрами. В настоящее время накоплен значительный объем данных по многим странам и различным заболеваниям, свидетельствующих о том, что этот подход обеспечивает лучшие результаты, чем традиционное лечение под руководством врача; кроме того, он может способствовать сокращению расходов[1]. Во многих европейских странах медицинские сестры составляют основу первичного звена здравоохранения. Так, в шведской системе здравоохранения медицинские сестры играют все возрастающую роль, оказывая высококвалифицированную помощь пациентам с хроническими и сложными состояниями (сахарный диабет, бронхиальная астма, сердечная недостаточность, психические заболевания); им также предоставлено ограниченное право назначения лекарственных средств [2]. В шведских медицинских центрах пациента вначале осматривает медсестра, которая затем может направить пациента к врачу общей практики или в больницу.
В Финляндии 80% пациентов предварительно поступают к медсестрам, а затем, в случае необходимости, к врачам, и только 20% пациентов поступают непосредственно к врачам. В повсеместно распространенных в Скандинавских странах в городах и на селе центрах здоровья также ведущая роль принадлежит медицинским сестрам. В Нидерландах решение об оказании помощи пациентам врачами во внерабочие часы принимает медсестра на основе установленных критериев. В своей деятельности медицинские сестры опираются на клинические протоколы и имеют право в пределах этих протоколов изменять режим медикаментозной терапии [3,4].
В Англии медицинские сестры, специализирующиеся на помощи людям с определенными заболеваниями (сахарный диабет или бронхиальная астма), в повседневной деятельности заменяют врачей общей практики – ведут амбулаторный прием для наблюдения и обучения больных или занимаются выездной и образовательной деятельностью, направленной на повышение квалификации других медицинских и социальных работников В США и Германии внедрены структурированные программы ведения заболеваний для некоторых состояний (case management), такой подход обусловлен тем, что врачи в этих странах чаще всего имеют индивидуальную практику, а амбулаторный и больничный секторы отделены друг от друга. Медицинские сестры во многих случаях проводят первое обследование и направляют потребителя услуг к соответствующим ресурсам медицинской помощи[5]. В развитых европейских странах врачи общей практики, как правило, не посещают пациентов на дому, за исключением редких случаев, т.к. это прерогатива подготовленных медсестер.
Современная модель ПМСП предусматривает широкое участие медсестер и акушерок в проведении профилактических мероприятий, назначении ограниченного перечня лекарств (кроме контролируемых препаратов), проведении простейших медицинских обследований, иммунизации, первичного приема пациентов, осуществления контроля за здоровьем матерей и детей, оказания помощи пожилым, работе в сестринских клиниках и оказания помощи пациентам с хроническими болезнями, с психическими расстройствами, оказания помощи на дому, организации интегрированного ухода и долечивания, работы с группами здоровых и хронически больных и т.д.
Возможности расширения роли медицинских сестер изучаются и в госпитальном секторе здравоохранения. Например, в Скандинавии сестры-анестезиологи играют важную роль в обследовании пациентов с хронической болью и ведении больных с послеоперационной болью [3].
Несколько исследований и мета анализов было посвящено исследованию взаимозаменяемости врачей, медицинских сестер и акушерок при предоставлении медицинской помощи *6+. Результаты нескольких систематических обзоров показали, что «медицинские сестры первичной помощи с расширенным функциональным диапазоном способны обеспечить тот же спектр услуг, который обычно оказывают семейные врачи, с той оговоркой, что в большинстве исследований выборка медицинских работников обычно невелика, а отдаленные результаты рассматривались редко» *7+.
Согласно этим данным (преимущественно на материале США), «роль медсестер и акушерок может быть расширена при сохранении или сокращении уровня расходов и сохранении или повышении результативности лечения». Утверждается, «что от 25 до 70% работы врачей, в зависимости от конкретной задачи, вполне под силу медсестрам или другим профессионалам» *8+. Именно медсестра, работая с врачом, должна освободить его от работы, не свойственной врачебной квалификации, что позволит повысить эффективность и рациональность использования врачебных кадров.
С другой стороны, квалифицированные медицинские сестры, способные заменить врача при целом ряде процедур и манипуляций, могут снизить потребность в численности врачей. Подготовка врачей в настоящее время является весьма дорогостоящим и длительным процессом, что и объясняет необходимость рационального использования врачебного труда *9+.
Таким образом, «перераспределение ролей или сферы практической деятельности конкретных работников здравоохранения – это стратегия, которая позволяет лучше использовать все более многообразные кадровые ресурсы и добиться нужного количества нужных типов работников и их надлежащего сочетания». *10,11+ Эти изменения профессиональных границ можно разделить на четыре категории: улучшение, замена, передача полномочий и инновации *11+. В наибольшей степени эти изменения касаются медицинских сестер, т.к. все больше данных указывает на то, что такое «перераспределение ролей может улучшить результаты лечения пациентов, особенно, с хроническими заболеваниями и сократить использование ими услуг здравоохранения» *1+.
Следовательно, расширение границ сестринской практики способствует:повышению доступности медицинской помощи; улучшению качества медицинской помощи и удовлетворенности пациентов; регулированию нагрузки врача и освобождению его времени на консультирование и лечение пациентов; повышению профессионального статуса медицинских сестер; повышению ответственности за пациента.
В настоящее время системы здравоохранения всех стран переживают кадровый кризис. По данным ВОЗ в мире не хватает 4,3 миллиона работников здравоохранения*12+.
Среди причин, способствующих дефициту и низкой производительности труда среднего медицинского персонала, Международная организация труда особо выделяет продолжительный рабочий день, низкую зарплату, отсутствие стимулов и неудовлетворенность работой *13,14+.В Казахстане в последнее десятилетие остро стоит проблема развития кадрового потенциала здравоохранения, в том числе и среднего медицинского персонала. Так, численность средних медицинских работников в 2011г. составила 143,8 тыс. Обеспеченность средними медицинскими работниками - 87,5 на 10 населения. Таким образом, одной из особенностей кадрового потенциала республики являются относительно высокие показатели обеспеченности врачебными кадрами и меньшие показатели обеспеченности средним медицинским персоналом в сравнении с мировыми данными. Так, согласно статистическим данным ВОЗ, Казахстан находится на 10-й позиции в мире по обеспеченности врачами – 39 на 10 000 населения. Соотношение врач/средний медицинский персонал в Казахстане составляет 1: 2,3, тогда как в странах большой десятки G10 это соотношение в среднем равно 1: 3 (рисунок.1).
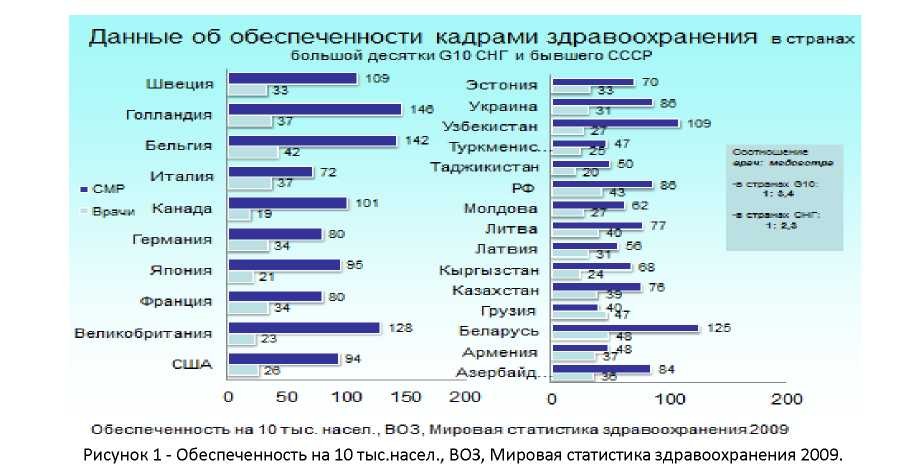
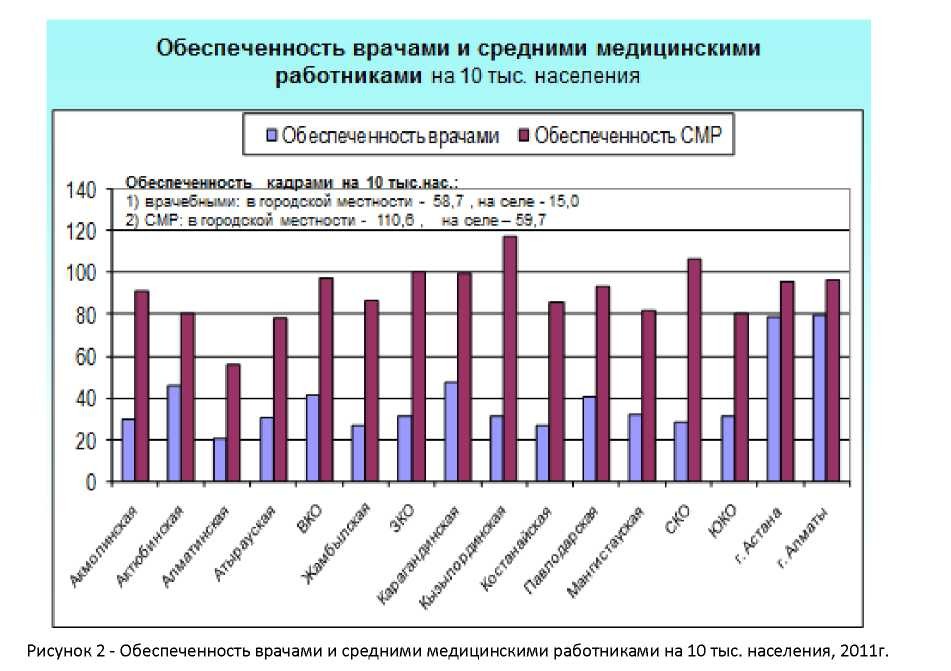
Особенно остро стоит проблема обеспеченности медицинскими кадрами в сельской местности (рисунок.2).
Кадровый дисбаланс «сестринский персонал - врачи» сопровождается двумя взаимосвязанными негативными процессами. Во-первых, увеличением доли во врачебной деятельности тех видов медицинских услуг, которые должны осуществляться хорошо подготовленным сестринским персоналом. Во-вторых, принижением роли сестринского персонала, функции которого сводятся к обслуживанию врача и выполнению чисто технической работы, не требующей профессиональной сестринской квалификации.
В целом, помимо кадрового дисбаланса, существуют и качественные проблемы кадровых ресурсов: -недостаточный уровень профессиональной компетентности специалистов;
- низкая мотивация профессионального роста;
- низкий престиж и социальный статус профессии;
- отсутствие единой стратегии развития кадров отрасли.
В разработанной Министерством здравоохранения РК «Концепции развития кадровых ресурсов здравоохранения 2012-2020г.г.» обозначены пути решения этих проблем *15+:
- пересмотр штатных нормативов (увеличение численности средних медицинских работников с учетом реальной потребности);
- совершенствование нормативно – правовой базы, методов и инструментов кадровой политики;
- оптимизация профессиональной деятельности специалистов отрасли (перераспределение ресурсов, полномочиймульти дисциплинарный подход к подготовке);
- совершенствование системы управления сестринским персоналом в соответствии с наилучшей международной практикой;
- делегирование ряда врачебных функций медицинской сестре;
- совершенствование медицинского образования в т.ч. непрерывного профессионального обучения;
- привлечение профессиональных ассоциаций к решению кадровых проблем;
- создание условий для повышения мотивации и социального статуса специалистов сестринского дела
- изменение организации труда средних медицинских работников.
СПИСОК ЛИТЕРАТУРЫ
- Singh, D. /Which Staff Improve Care for People with Long-term Conditions?/ARapid Review of the Literature.Birmingham: University of Birmingham and NHS Modernization Agency/. - 2005. - 70р.
- Buchan, J. and Calman, L. /Skill-mix and Policy Change in the Health Workforce: Nurses in Advanced Roles/. - Paris: OECD, 2005. - 63р.
- Stromberg, A., Martensson, J., Fridlund, B./Nurse_led heart failure clinics in Sweden/Eur J Heart Fail. - 2001.- 3. – P. 139–144.
- Karlberg, I. at al. /Managing Chronic Conditions: Experience in Eight Countries/, Copenhagen: European Observatory on Health Systems and Policies. – 2008. - 181р.
- Petro, W., Schulenburg, J., Greiner, W. et al./Effizienzeines Disease Management Programmesbei Asthma/, Pneumologie. - 59. - 101–7.2005
- Фигерас Ж.,Макки М./Реформа больниц в новой Европе/Пер. с англ.- М:Весь мир, 2002. – 320 c.
- Horrocks, S at al. /Systematic review of whether nurse practitioners working in primary care can provide equivalent care to doctors/ BMJ: 324:819. –23.2002
- Richardson, G., Maynard, A., Cullum, N. and Kindig, D. /Skill mix changes:substitution or service development? /Health Policy. - 45: 119. – 32.1998
- Miranda Laurant at all,/Substitution of doctors by nurses in primary care/. – 2009. - 37 р.
- Sibbald et al. 2004; Bonnie Sibbald, JieShen, and Anne McBride Changing the skill-mix of the health care workforce/ J Health Serv. Res Policy. - January 2004.- 9. - 28. -38р.
- McKee et al. / Bulletin of the World Health Organization /. - November 2006. - 84 (11). - 890-896 р.
- Доклад о состоянии здравоохранения в мире 2006 г.ĥţţр∶//www.un.org/ru
- Work-related stress in nursing. – Geneva: ILO, 2000. - 52 p.
- Women's progress in workforce improving worldwide, but occupational segregation still rife. – Geneva: ILO, 1997. - 68 p.
- Концепция развития кадровых ресурсов здравоохранения на 2011-2020годы (Проект).