Пациенту с язвенной болезнью желудка выполнена лапароскопическая резекция 2/3 желудка по Бильрот-2. Данная методика является надёжным и эффективным способом при хирургическом лечении язвенной болезни желудка и ДПК, имеет определенные преимущества перед «открытой» техникой вмешательства. Лапароскопическая технология при резекционных вмешательствах характеризуется сокращением времени экспозиции открытого просвета желудка и ДПК, а также меньшей выраженностью хирургического стресса в раннем послеоперационном периоде и сокращением сроков послеоперационной реабилитации.
Введение. В хирургии желудка до сегодняшнего дня разработано и внедрено множество различных оперативных способов лечения, среди них резекционные методы занимают ведущее место [1-3]. В основе этих методов заложены принципы сохранения непрерывности желудочно-кишечного тракта, путём формирования анастомоза между культей желудка и двенадцатиперстной кишкой (ДПК), либо путём выполнения гастроеюностомии. Они явились основой для создания большого числа различных модификаций резекций желудка. Казалось бы, что резекционные методы лечения язвенной болезни без широкой лапаротомии вряд ли осуществимы. Вместе с тем техника резекции желудка постоянно совершенствуется, и в настоящее время разрабатываются методики малоинвазивного варианта её выполнения. Если лапароскопическую ваготомию в настоящее время можно считать достаточно распространенной операцией, то лапароскопическая резекция желудка, наряду с различными видами дренирующих желудок операций, пока ещё является весьма редким видом операций, используемых при хирургическом лечении язвы желудка и ДПК [4,5]. Последние годы характеризуются бурным развитием инновационных технологий в медицине. Малоинвазивные операции показав свои преимущества перед открытыми лапаротомными вмешательствами при целом ряде заболеваний, новое направление эндовидеохирургии не обошло стороной и резекцию желудка. Первые успешные операции были осуществлены P. Goh с коллективом единомышленников в 1992 году [6,7]. Авторами была выполнена лапароскопическая резекция желудка с формированием гастроеюноанастомоза.
На современном этапе развития хирургии большинство хирургов выполняет традиционные резекции желудка [812], что обусловлено отсутствием отработанной техники лапароскопического наложения гастродуодено- и гастроеюноанастомоза, а также представлениями хирургов о достаточной сложности лапароскопического выполнения этих вмешательств. В России о выполнении первых операций лапароскопической резекции желудка сообщили О.Э. Луцевич (1993) и В.П. Сажин (1994). Лапароскопическую резекцию желудка по Бильрот-1 впервые выполнил О.Э. Луцевич, при этом наложение гастродуоденоанастомоза проводилось с использованием циркулярного сшивающего аппарата. Зарубежные авторы так же сообщали о единично выполненных операциях резекции желудка типа Бильрот-1, при этом большинство из них использовали минилапаротомный разрез для создания аппаратного гастродуоденоанастомоза. К сожалению, технические и методологические аспекты этой операции на сегодняшний день не отработаны, операции по-прежнему трудоёмки и выполняются у небольшого числа больных и в отдельных
клиниках. Все это и побудило нас начать применение лапароскопической техники в хирургическом лечении язвенной болезни желудка и ДПК. Решение о возможности и целесообразности применения лапароскопической методики оперативного вмешательства нами всегда решается в строго индивидуальном порядке Показания к лапароскопической резекции желудка не отличаются от общепринятых. Единственным абсолютным противопоказанием к данной операции является ранее перенесенное оперативное вмешательство на желудке, и обусловленный этим спаечный процесс в верхнем этаже брюшной полости [9,10,13-17]. Приводим ниже собственное наблюдение.
Описание клинического случая. Пациент Т., 42 лет (№ мед. карты 08961) поступил 03.12.2015г. в отделение многопрофильной хирургии ГКБ №1 с жалобами на чувства тяжести и полноты в эпигастральной области, отрыжку с неприятным запахом, умеренные боли в эпигастрий, тошноту и рвоту через 1,5-2 часа после приёма пищи, приносящая облегчение; общую слабость и похудание. Язвенный анамнез на протяжении 5 лет, настоящее ухудшение состояния в течение 3 месяцев. При обращении в поликлинику по месту жительства проведено обследование, на ФГДС от 19.11.2015г. выявлена язва желудка, осложнённая субкомпенсированным стенозом выходного его отдела. После амбулаторного обследования был направлен на оперативное лечение. При поступлении состояние средней степени тяжести. Пациент правильного телосложения, пониженного питания. Язык чистый, влажный. Кожные покровы обычной окраски, чистые, тургор кожи несколько снижен. Слизистая ротовой полости и зева бледно-розовой окраски; язык чистый, влажный, обложен белым налётом. Периферические лимфатические узлы не увеличены. Температура тела - 36,40С. Грудная клетка активно и симметрично участвует в акте дыхания, экскурсия лёгких в пределах нормы. При аускультации - дыхание везикулярное, хрипов нет. ЧДД-16 раз в 1 мин. Тоны сердца приглушены, ритм правильный. АД-110/70 мм.рт.ст., пульс-72 уд. в 1 мин. Область поясницы без видимых изменений, пальпация б/б, симптом "поколачивания" отрицательный с обеих сторон. Физиологические отправления в норме. Локально: Живот правильной формы, симметричный, не вздут, участвует в акте дыхания; при пальпации мягкий, натощак положительный симптом "шум плеска" в желудке. Печень у края реберной дуги, селезёнка не пальпируется. Симптомы "раздражения брюшины" отрицательны, перистальтика кишечника выслушивается. При ректальном осмотре на высоте пальца патологических образований не выявлено. По лабораторным данным у пациента наблюдалась гипопротеинемия (уровень общего белка 55,0 г/л), остальные показатели были в пределах нормы. На ЭКГ: ритм синусовый с ЧСС 60 в 1 мин., вертикальное положение эос, синдром ранней реполяризации. УЗИ органов брюшной полости: признаки гепатомегалии, хронического холецистопанкреатита.
ФГДС: Акт глотания не нарушен. Пищевод на всем протяжении свободно проходим. Кардиальный жом смыкается, проходим. Желудок увеличен в размерах, в нём имеются пищевые массы в большом количестве. Видимая слизистая отёчна и легко ранима. Складки низкие, расправляются. Пилорус деформирован, щелевидной формы, просвет около 0,3 см в диаметре, непроходим для тубуса эндоскопа. Перистальтика ослаблена. Закл.: Субкомпенсированный стеноз выходного отдела желудка.
Рентгеноскопия пищевода, желудка и ДПК: Акт глотания не нарушен. Пищевод свободно проходим, просвет зияет, кардия смыкается вяло. Желудок натощак содержит большое количество жидкости и слизь. Рельеф слизистой желудка деформирован, перистальтика желудка вялая. Пилорический канал сужен, отмечается выраженное замедление эвакуации контрастной массы. Через 1 час, в горизонтальном положении с большим трудом удалось контрастировать луковицу ДПК. Закл.: Стеноз выходного отдела желудка, субкоменсированная стадия.
Терапевт: Дефицит массы тела. Противопоказаний к операции нет.
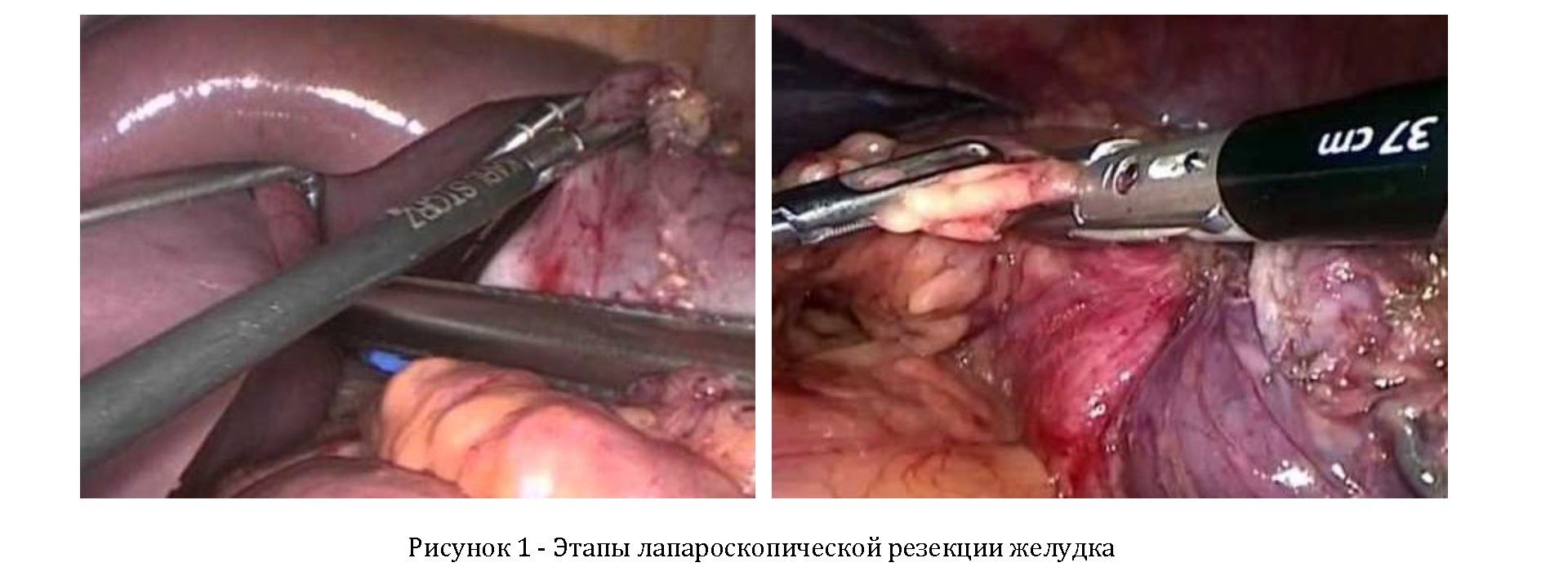
В течение 5 дней пациенту проводилась комплексная предоперационная подготовка, в которую включили коррекцию волемических нарушений, парентеральное питание, противоязвенное лечение и систематическую декомпрессию желудка. 08.12.2015г. в плановом порядке пациент взят на операцию. Лапароскопическое вмешательство начали с осмотра органов брюшной полости: желудок резко увеличен в размерах и дилатирован, перистальтика его резко ослаблена. При дальнейшей ревизии другой патологии не выявлено. Решено выполнить лапароскопическую резекцию желудка по Бильрот-2. Произведена мобилизация желудка по большой и малой кривизне при помощи аппарата Лигашу. По ходу мобилизации выявлена пенетрация язвенного процесса в головку поджелудочной железы. С техническими трудностями желудок полностью мобилизован в пределах планируемой резекции (Рисунок 1).
Левая желудочная артерия пересечена после её лигирования клипсами Хемолок. После завершения мобилизации область привратника приподняли атравматичным зажимом и на ДПК под привратником в поперечном направлении наложили сшивающий аппарат. Выполнили прошивание. Через отдельный 112миллиметровый троакар, введенный в брюшную полость в левом подреберье, ввели аппарат Endo GIА, которым пересекли 2/3 желудка по направлению от большой кривизны к малой и ДПК. После пересечения кишки клипировали ткань малого сальника в области правой желудочной артерии. С помощью аппаратных швов Endo GIA-45 и Endo GIA-60 сформирован циркулярный гастроеюноанастомоз диаметром 25-28 мм, поверх аппаратных швов дополнительно наложены узловые швы. Резецированная часть желудка удалена через минилапаротомный разрез в параумбиликальной области. Операция закончилась дренированием брюшной полости и наложением послойных швов на рану. Макропрепарат: участок желудка с истонченной стенкой, слизистая его сглажена. Пилорический канал деформирован, стенка его утолщена, просвет резко сужен. Гистологический анализ удаленного препарата: хроническая язва желудка, обострение.
В послеоперационном периодах проводилось коррегирующее лечение. По большей части подготовка к лапароскопическому вмешательству и послеоперационное ведение пациентов такие же, как и при традиционных резекциях желудка. На следующий день после операции пациент переведён из ОАРИТ в хирургическое отделение, а на 6-ые сутки был выписан в удовлетворительном состоянии. На ФГДС признаки воспаления отсутствуют уже на 5-е сутки после операции. Заключительный клинический диагноз: Язвенная болезнь желудка. Язва пилорического канала, осложненная пилоростенозом, в стадии декомпенсации.
Данная методика лапароскопической резекции желудка позволяет выполнить адекватное оперативное вмешательство. На контрольных осмотрах через 1 и 2 месяца пациент жалоб не предъявлял, состояние удовлетворительное, самочувствие хорошее. Субъективно отмечает значительное улучшение общего состояния, восстановление аппетита и увеличение веса. По данным гастроскопии сформированный гастроеюноанастомоз оказался эластичным и герметичным, а его размеры стандартными.
Выводы. Данный клинический случай представляет пример успешного применения лапароскопической резекции желудка при хирургическом лечении язвенной болезни желудка. Резекция желудка, выполненная с помощью малоинвазивной технологий является надёжным и эффективным хирургическим методом, имеет определенные преимущества перед «открытой» техникой вмешательства. Лапароскопическая технология при резекционных вмешательствах характеризуется сокращением сроков экспозиции открытого просвета желудка и ДПК, а также меньшей выраженностью хирургического стресса в раннем послеоперационном периоде и сокращением сроков послеоперационной реабилитации.
СПИСОК ЛИТЕРАТУРЫ
- Сажин В.П., Климов Д.Е., Бронштейн П.Г., Наумов И.А. Эволюция подходов к лечению перфоративных гастродуоденальных язв // Эндоскопическая хирургия. - 2004. - №4. - С. 32-35.
- Di Lorenzo N., Sica G.S., Gaspari A.L. Laparoscopic resection of gastric leomyoblastoma. Surg Endosc. - 1996. - №10. - Р. 662-665.
- Cadiere G.B., Dubail D., Bruyns J., Himpens J. Laparoscopic treatment of perforated gastric ulcer. The Society for Minimally Invasive Therapy: Fourth International Meeting. - 1992. №1. - 62 р.
- Брискин Б. С. Некоторые размышления о путях развития эндоскопической хирургии // Эндоскопическая хирургия. - 1996. - №3. - С. 3-6.
- Борисов А.Е., Архипов В.Ф. Лапароскопические операции в комбинации с техническими приемами открытой хирургии / Тезисы 1-й Всероссийской конференции по эндоскопической хирургии // Эндоскопическая хирургия. - 1997. - №1. - С. 51.
- Hinder R.A., Filipi C.J., Wetscher G. Laparoscopic Nissen fundoplication is an effective treatment for gastroesophageal reflux disease // Ann Surg. - 1994. - №2(20). - Р. 472-481.
- Hunter J.G., Swanstrom L. Waring J.P. Dysphagia after laparoscopic antireflux surgery / The impact of operative technique // Ann Surg. - 1996. - №2(24). - Р. 51-57.
- Петерсон С.Б., Мамонтов А.С., Поляков В.А. Лапароскопическая гастростомия // Эндоскопическая хирургия. - 1998. - №3. - С. 4243.
- Кириакиди С. Ф. Лапароскопическая резекция желудка // Эндоскопическая хирургия. - 2001, Т.7, №6. - С. 58-60.
- Луцевич О.Э., Галлямов Э.А., Толстых М.П., Синьков А.А. Опыт лапароскопической резекции желудка // Эндоскопическая хирургия. - 2005. - №1. - С. 76-77.
- Soper N.J., Brunt L.M., Brewer J.D., Meininger T.A. Laparoscopic Billroth II gastrectomy in the canine model // Surg Endosc. - 1994. - №8. - Р. 1395-1398.
- Takifuji K., Tanimura H., Nagai Y., Kashiwagi H., Nakatani Y. Laparoscopic assisted distal gastrectomy with Billroth I anastomosis // Surg Endosc. - 1994. - №8(5). - Р. 434.
- Сажин В.П., Федоров А.В., Авдовенко А.Л., Емкужев В.М. Возможности лапароскопической хирургии при язвенной болезни желудка и двенадцатиперстной кишки // Эндоскопическая хирургия. - 1996. - №2. - С. 3-8.
- Федоров И.В., Сигал Е.И., Одинцов В.В. Эндоскопическая хирургия. - М.: "ГЭОТАР Медиа", 1998. - 351 с.
- Сажин В.П. Современные принципы применения лапароскопических операций при язвенной болезни желудка и двенадцатиперстной кишки // Хирургия. - 2001. - №6. - С. 12-17.
- Емельянов С. И., Матвеев Н. Л., Феденко В. В. Лапароскопическая хирургия желудка. - М.: Медпрактика-М, 2002. - 163 с.
- Ablasmaier В., Gellert К., Tanzella U., Muller J.M. Laparoscopic Billroth-II gastrectomy // J Laparoendosc Surg. - 1996. - №6. - Р. 319-324.