Ежегодно в мире регистрируется около 1 миллиона случаев заболевания раком толстой кишки, при этом в России - около 49000 случаев [1,2]. Обтурационная толстокишечная непроходимость является одним из наиболее частых и тяжелых осложнений рака ободочной кишки частота ее колеблется от 30 до 76,8%.[3]. Более чем в 90% регистрируемых случаев обтурационная толстокишечная непроходимость обусловлена раком [2,3]. Наиболее частым вариантом окончания оперативного вмешательства, применяемым у этих больных, является наложение временной колостомы. При этом частота послеоперационных осложнений и летальности составляет 38,6-80% и 43,5-54,5%, соответственно [1,4]. Наложение различного вида колостом на передней брюшной стенке является одним из ответственных этапов, которым до настоящего времени завершаются около 50-80% радикальных хирургических вмешательств, выполняемых по поводу рака толстой кишки, а также ряда других заболеваний толстой кишки [5,7,8].
В связи с тем, что многоэтапные операции остаются наиболее распространенными в лечении непроходимости толстой кишки, актуальной и сложной остается проблема выполнения восстановительных операций, что связано с высоким риском осложнений и летальности. [6]. Одним из наиболее актуальных и дискуссионных аспектов хирургической реабилитации является выбор оптимальных сроков выполнения восстановительных операций. Сегодня сроки восстановительных операций не являются строго регламентированными и исчисляются от 2 до 8-10 месяцев. [6,8,9]
Цель исследования. Дать оценку разработанной лечебно-диагностической тактике при острой опухолевой обтурационной толстокишечной непроходимости.
Материалы и методы. Нами проведен анализ хирургического лечения 108 больных с острой обтурационной толстокишечной непроходимостью опухолевого происхождения. При оказании помощи руководствовались стандартизированным лечебно-диагностическим алгоритмом ведения больных с осложнениями заболеваний ободочной кишки. Лечебно-диагностический алгоритм был разделен на три этапа.
Первый этап предполагает использование комплекса физикальных, лабораторных и инструментальных методов исследования с одновременным проведением лечебных мероприятий, направленных на восстановление пассажа по ЖКТ и предоперационную подготовку;
Второй – выполнение операции и интраоперационных диагностических мероприятий.
Третий – послеоперационную реабилитацию. Информация первого этапа позволяла разделить больных на три группы:
1. При осложнении кишечной непроходимости перитонитом (5 больных) обследование носило общий характер и включало общеклинические, лабораторные методы, обзорную R- графию брюшной полости. Операцию проводили после кратковременной (около 2 часов) подготовки.
2. При декомпенсированном нарушении проходимости (длительность более 3 сут, вовлечение в нарушение пассажа тонкой кишки – 49 больных) операцию выполняли через 4-6 час. Диагностический алгоритм дополняли пероральной интестинографией.
3. При компенсированном нарушении проходимости (54) выше обозначенный алгоритм расширяли УЗИ брюшной полости и ФКС с попыткой «туннелизации» опухоли и заведения дренажа проксимальнее обтурации. Параллельно с исследованием проводили «пробную» терапию. При эффективности проводимых мероприятий операцию выполняли после уточнения объема поражения и подготовки толстой кишки, в противном случае – в срочном порядке.Инструментальные методы исследования проведены всем пациентам анализируемой группы в соответствии с разработанным алгоритмом.
Объем хирургического вмешательства определялся на основании данных, полученных при дооперационном обследовании и интраоперационной «находке». При этом считаем возможным выполнение первичного анастомоза у пациентов всех трех групп в объеме тонкотолстокишечного соустья, а также у пациентов 3 группы при формировании анастомоза на левой половине толстой кишки, если удалось до операции эндоскопически произвести тонеллизацию препятствия или интраоперационная «находка» (диаметр приводящей петли не более чем на 30% превосходит диаметр отводящей, то есть степень ее растяжения минимальна) благоприятствует этому. Формирование анастомоза производили либо циркулярным сшивающим аппаратом (Proximate), либо использовали технику однорядного серозно-мышечно-подслизистого ручного шва без захвата слизистой. Линию сформированного анастомоза укрепляли полоской «ТахоКомб» (Nycomed), импрегнированной в растворе антибиотика. Операцию завершали обязательной трансанальной интубацией толстой кишки.
Стомированным больным при компенсированном общем состоянии и отсутствии послеоперационных осложнений проводили восстановление непрерывности желудочно-кишечного тракта в раннем послеоперационном периоде (через 7 - 14 сут) для повышения качества жизни, а также ранней социальной и трудовой реабилитации
Результаты и их обсуждение. Объем оперативных вмешательств: резекция сигмовидной кишки c формированием первичного толстокишечного анастомоза – у 15 (13,9%) больных, операция типа Гартмана – у 52 (48,1%), левосторонняя гемиколэктомия – у 22 (20,4%), правосторонняя гемиколэктомия с ИТА – у 13 (12,0%); резекция перечноободочной кишки – у 5 (4,6%), обходной илеотрансверзоанастомоз – 1 (0,9%).
Таблица 1. Объем выполненных оперативных вмешательств при обтурационной кишечной непроходимости
|
Объем оперативных вмешательств |
Количество больных |
|
Резекция сигмовидной кишки c формированием первичного толстокишечного анастомоза |
15 (13,9%) |
|
операция типа Гартмана |
52 (48,1%) |
|
левосторонняя гемиколэктомия |
22 (20,4%) |
|
правосторонняя гемиколэктомия с ИТА |
13 (12,0%) |
|
резекция перечноободочной кишки |
5 (4,6%) |
|
обходной илеотрансверзоанастомоз |
1 (0,9%). |
По данным морфологического исследования наиболее часто встречалась аденокарцинома: низкодифференцированная – 21,3%, умереннодифференцированная – 63,0%, высокодифференцированная – 12,9%. Слизистый рак отмечен у 2,8%
Радикальные операции имели место у 69 (63,9%), паллиативные – у 39 (37,1%).
Выполнение правосторонней гемиколэктомии завершали формированием илеотрансверзоанастомоза «бок в бок». Однорядный шов применен у 4, двухрядный - у 4 больных, степлерный линейный анастомоз (Proximate) - у 4, анастомозирование при помощи имплантата с памятью формы - у 1.
При выполнении левостронней гемиколэктомии и резекции сигмовидной кишки у 15 больных (у них при ФКС удалось отмыть проксимальные отделы толстой кишки) выполнен первичный анастомоз: циркулярным аппаратом «Proximate» – у 9, ручной – у 6. Стомы были сформированы 80 оперированным (74,0%), 17 (21,2%) из них в раннем послеоперационном периоде (7-14 суток) при компенсированном общем состоянии и отсутствии осложнений произведено восстановление непрерывности толстой кишки.
Послеоперационные осложнения отмечены у 15 больных (13,8%): нагноения послеоперационной раны – у 9, параколостомические нагноения – у 5, несостоятельность толстокишечного анастомоза – у 1.
Среднее пребывание в стационаре 17,2+4,2 койко-дня: при не осложненном течении-13+2,7 койко-дня, при выполнении восстановительной операции в раннем послеоперационном периоде – 29,+3,1 при осложнениях послеоперационного периода – 38,0+4,4 койко-дня. Умерли в послеоперационном периоде 13 больных (12,0%). Оценка эффективности лечебно-диагностического алгоритма была проведена на основании сравнительного анализа сопоставимых по основным показателям групп больных в периоды наблюдения до (1995-1999 г.г.) и после (2000-2007 г.г.) применения разработанной тактики.
Длительность временной нетрудоспособности подтверждает преимущество тактики ранних восстановительных операций. При раннем восстановлении непрерывности ободочной кишки, пребывание на больничном листе составило в среднем 59,0+2,5 дней, а в группе с отдаленным восстановлением 321+ 5,0 (Различия статистически достоверны, ( р < 0,001).
Дополнительно были проанализированы экономические аспекты проблемы сравнения сроков выполнения восстановительных операций. При этом учитывали тарифы оказания медицинской помощи на 2008 г. В результате, стоимость ведения стомированного больного в условиях стационара при ранних восстановительных операциях составила 67 910 руб., при позднем варианте – 73 092 руб., в амбулаторных условиях 2 441 руб., и 23 597 руб., соответственно.
Общие экономические потери, при лечении одного больного с колостомой, учитывающее выплаты по листам нетрудоспособности, в группе ранних восстановительных операций составили 50 904 руб., в группе поздних операций – 272 336 руб., при средней заработной плате на 2008 г в ХМАО – 25 875 руб. Потери стоимости не созданной продукции из расчета 2 169 руб.-день по данным окружного экономического совета, составили при ранних операциях 130 140 руб., а при позднем варианте восстановительной операции – 696 249 руб. Общие экономические затраты при раннем восстановлении составили 321 746 руб., и при позднем – 1 161 963 руб., то есть экономическая эффективность смещения сроков выполнения восстановительной операции у стомированных больных составила 361%.
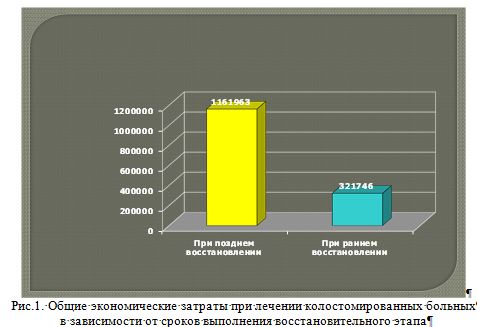
Рис.1. Общие экономические затраты при лечении колостомированных больных в зависимости от сроков выполнения восстановительного этапа
Заключение. Применение разработанного стандартизированного лечебно-диагностического алгоритма у больных с опухолевой толстокишечной непроходимостью позволило увеличить долю радикальных операций с 48,9% до 63,9% (при этом стомы были сформированы только у 74% снизить частоту осложнений более чем в 2 раза и в 1,6 раза – летальных исходов.
При операциях на левой половине толстой кишки по поводу обтурационной толстокишечной непроходимости выполнение первичного толстокишечного анастомоза – возможное тактическое решение при компенсированном нарушении проходимости и у больных, у которых до операции удалось очистить проксимальные отделы толстой кишки.
Выполнение ранних восстановительных операций у колостомированных больных позволяет значительно повысить качество жизни больных в ранние сроки и добиться уменьшения экономических затрат более чем в 3 раза.
Литература
- Гатауллин, И. Г. Тактика хирургического лечения больных колоректальным раком, осложненным обтурационной кишечной непроходимостью / И. Г. Гатауллин // Проблемы колопроктологии. – 2000. – Вып. 17. – С. 285–288.
- Даценко, Б. М. Рак толстой кишки, осложненный непроходимостью / Б. М. Даценко, Т. И. Тамм, В. Ф. Куликовский // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. – 1995. – Т. 5, № 3. – С. 74–75.
- Макаров, О. Г. Выбор рациональной тактики лечения рака толстой кишки, осложненного кишечной непроходимостью в условиях областного колопроктологического стационара / О. Г. Макаров // Актуальные вопросы колопроктологии: тез. докл. II съезда колопроктологов России с междунар. участием. – Уфа, 2007. – С. 295–296.
- .Акопян, А. С. Ранняя хирургическая реабилитация больных с одноствольной илео-и трансверзостомой после гемиколэктомии / А. С. Акопян, А. В. Карагулян, Т. Г. Бардасарян // Проблемы колопроктологии. – М., 2006. – Вып. 19. – С. 562– 565.
- Афендулов, С. А. Реконструктивно-восстановительные операции в колопроктологии / С. А. Афендулов, С. А. Тарасенко, Ю. П. Латышев [и др.] // Актуальные вопросы колопроктологии: тез. II съезда колопроктологов России с междунар. участием. – Уфа, 2007. – С. 479–480.
- Васильев, С. В. Хирургическая реабилитация больных с одноствольной колостомой / С. В. Васильев, В. А. Михайлов, В. В. Григорян // Актуальные вопросы колопроктологии: тез. докл. V Всерос. конф. с междунар. участием. – Ростов на Дону, 2001. – С. 14–15.
- Воробьев, Г. И. Основы хирургии кишечных стом / Г. И. Воробьев, П. И. Царьков. – М. : Стольный град, 2002. – 160 с.
- Наврузов, С. Н. Хирургическая реабилитация стомированных больных / С. Н. Наврузов, Т. У. Исакулов, Ш. М. Маматкулов [и др.] // Проблемы колопроктологии. – 2006. – Вып. 19. – С. 638–642
- Ханевич, М. Д. Восстановительные операции у колостомированных больных с короткой культей прямой кишки / М. Д. Ханевич, А. Р. Карапетян // Вестник хирургии. – 2001. – № 1. – С. 46–48.