Статья посвящена демиелинизирующим заболеваниям центральной нервной системы, имеющие прогрессирующее течение, стойкую инвалидизацию в трудоспособном возрасте. Приводится обзор зарубежной научной литературы, а также обобщены основные моменты эпидемиологии, патогенеза, клиники и диагностики. Проведена дифференциация оптикомиелита Девика с рассеянным склерозом. Учитывая редкость заболевания, приводится описание клинического случая, при котором диагноз был установлен через 8 лет от начала заболевания, на основании современных диагностических критериев, с учетом лабораторных и инструментальных данных.
Актуальность. Оптиконейромиелит (ОНМ) (болезнь Девика) это идиопатическое воспалительное демиелинизирующее заболевание, характеризующееся преимущественным вовлечением в патологический процесс зрительных нервов, спинного мозга с обширным поперечным миелитом LETM (longitudinally extensive transverse myelitis) на уровне грудных, реже шейных сегментов при относительной сохранности головного мозга [1,2].
В течении многих лет оптиконейромиелит рассматривался как вариант рассеянного склероза (РС), но в настоящее время он квалифицируется как отдельная болезнь.
Впервые случай сочетанного поражения зрительных нервов и спинного мозга описал С. Allbutt в 1870 г [3]. Французский невролог Eugene Devic в 1884 году [4] и его ученик Ferdynand Gault сообщили о 45-летней женщине с монофазным и рецидивирующим течением оптиконейромиелита. Beck G.M. в 1927 году [5] подчеркнул сложность дифференциальной диагностики оптиконейромиелита с рассеянным склерозом (РС). В связи с выделением специфического маркера (NMO-IgG), который не встречается при рассеянном склерозе, и особенностями течения, — оптикомиелит выделен в отдельную нозологическую единицу [6]. Сообщалось о оптиконейромиелите во всем мире, во всех континентах, но заболеваемость выше в районах чернокожих, азиатских и индийских популяциях. Хотя распределение по полу варьируется, показатель распространенности среди женщин в девять раз выше, чем у мужчин [7,8,9].
В странах Азиатско-Тихоокеанского региона на долю оптиконейромиелита приходится от 7,6% до 17,3% от всех демиелинизирующих заболеваний центральной нервной системы (ЦНС) [10]. В европейских странах среди других демиелинизирующих заболеваний ЦНС оптиконейромиелит составляет, менее 1-2%. Очевидно, что многие случаи оптикомиелита нередко ошибочно трактуются как рассеянный склероз, рецидивирующий поперечный миелит, рецидивирующий ретробульбарный неврит [10].
Обычно заболевание дебютирует в 35-47 лет, но имеются описания начала оптиконейромиелита в возрасте от 1 года до 77 лет. В 30-50% наблюдений возникновению оптиконейромиелита предшествует вирусная инфекция [11, 12].
Вначале критерии, предложенные Eugene Devic и Ferdynand Gault, включали двусторонний оптиконейромиелит и острый миелит, которые появляются одновременно или в течение нескольких недель [4].
Mandler R.N. диагностики особенностей отсутствием [13] в 1994 году расширил критерии для визуализации (некроз, кавитация и патологических спинного мозга с или отсутствие воспалительных инфильтратов).
В 1996 году O’Riordan [14] определил болезнь Девика как полный острый и тяжелый поперечный миелит, связанный с
острым односторонним или двусторонним оптическим невритом без признаков поражения головного мозга вне зрительных нервов. В свою очередь, клинические исследования в клинике «Mayo» изменили точку зрения и помогли понять ряд вопросов, касающихся его иммунологических механизмов, патологии, изображений и клинических особенностей [7, 15, 16].
В 2002 году Lucchinetti C.F. [17] расширил знания о оптиконейромиелите и рассеянном склерозе. Главной характерной особенностью оптиконейромиелита было выраженное периваскулярное осаждение иммуноглобулина и комплемента, эозинофильная инфильтрация и выраженный сосудистый фиброз и гиалинизация внутри очагов поражения. Кроме того, сделан вывод, что иммунный ответ играет важную роль в патогенезе оптиконейромиелита. В 2004 году маркер аутоантител сыворотки оптиконейромиелита был идентифицирован Lennon V.A. и назван NMO -IgG [16].
Выявление антител к аквапорину-4 включено в диагностические критерии для оптиконевромиелита. Появилась возможность отличить оптиконейромиелит от рассеянного склероза и других демиелинизирующих заболеваний. Также было показано, что данные антитела выявляются и при других состояниях: при изолированных синдромах, системных заболеваниях, которые составляют спектр расстройств оптиконевромиелита [10].
Основной мишенью для иммунной реакции, как уже указывалось выше, является аквапорин-4 (AQPH). Сывороточные антитела (NMO-IgG) связываются с церебральными микрососудами, мягкой мозговой оболочкой, пространствами Вирхова Робина. Аквапорин-4, находящийся в отростках астроцитов или покрывающий участки сосудов, не покрытых астроцитарными ножками, участвует в образовании гематоэнцефалического барьера и при его поражении не может справиться со своей функцией. Повреждение астроцитов способствует доступу других иммунных комплексов в ЦНС и активирует формирование в ней аутоиммунного процесса [19].
Наибольшая концентрация аквапорина-4 в ЦНС отмечена в сером веществе спинного мозга, гипоталамусе, перивентрикулярных областях [20]. Заболевание поражает, как правило, зрительный нерв, хиазму, спинной мозг, гипоталамус, мозговой ствол. Патофизиологически при ОНМ имеют место демиелинизация, некроз белого и серого вещества. При этом воспалительный инфильтрат содержит большое количество полиморфноядерных лейкоцитов, макрофагов, эозинофилов, что отличает ОНМ от рассеянного склероза (РС). Присутствует гиалиноз артерий спинного мозга среднего калибра, что обычно сопровождается некрозом спинного мозга. В очагах демиелинизации и вокруг сосудов находят отложение компонентов комплемента и IgG, ассоциированное с фиброзом и пролиферацией сосудов [12]. Описанные особенности морфологических изменений в спинном мозге напоминают аутоиммунное воспаление, протекающее по типу васкулита. При оптикомиелите поражается оболочка жироподобного вещества астроцитов, защищающая зрительные и спинномозговые нервы. Поэтому первично в клинике заболевания наступают нарушения зрения в виде его снижения, вплоть до полной утраты, а через некоторое время присоединяются симптомы тяжелого поперечного миелита — парапарезы, тетрапарезы, нарушение функции тазовых органов.
Кардинальными клиническими проявлениями оптикомиелита являются оптический неврит и миелит. Поражения зрительных нервов и спинного мозга в некоторых случаях могут возникать одновременно, но чаще с временным интервалом, который может составлять месяцы, годы и даже десятилетия [21].
Атаки оптического неврита нередко являются первым проявлением заболевания, предшествуя миелиту [10]. Оптический неврит может быть одноили чаще двусторонним, проявляется нарушением зрения (вплоть до его полной потери).
Поражение спинного мозга распространяется более чем на три сегмента, проявляется мышечной слабостью, снижением периферической чувствительности, грубым нарушением функции сфинктеров (непроизвольным мочеиспусканием и дефекацией). Заболевание имеет рецидивирующий характер течения без полной ремиссии между обострениями. Оно быстро прогрессирует и приводит к необратимым неврологическим нарушениям. Летальный исход возможен при острой дыхательной недостаточности вследствие нарушения центральной регуляции дыхания.
При офтальмоскопии чаще обнаруживаются нормальная картина глазного дна, небольшая стушеванность дисков зрительных нервов; легкий отек, атрофия и бледность дисков зрительных нервов в хронических случаях. Чаще всего страдают шейный и грудной отделы спинного мозга [10].
У 77-88% больных после атаки миелита имеет место частичное восстановление двигательных функций, однако полный регресс не характерен [2].
Клиническая картина миелита и неврита зрительных нервов может наблюдаться и при других заболеваниях: при типичном рассеянном склерозе, системных аутоиммунных заболеваниях (например, синдром Шегрена, системная красная волчанка), что в связи с редкой встречаемостью болезни Девика, затрудняет диагностику [2].
Одним из основных методов диагностирования является магнитно-резонансная томография (МРТ) головного и спинного мозга. В связи со схожестью оптикомиелита с рассеянным склерозом, в оценке результата МРТ-картины, используют диагностические критерии данных заболеваний.
Таблица 1 Для диагностики рассеянного склероза используют критерии McDonald 2017 года [22]
|
Диссеминация в пространстве (требует наличия >1 T2гиперинтенсивного очага (>3 мм по длинной оси), симптоматических и/или асимптоматических, типичных для рассеянного склероза, в двух или более из следующих локализаций) |
Диссеминация во времени |
|
перивентрикулярно (>1 очага, если пациент старше 50 лет, рекомендуется искать большее количество очагов) |
новый Т2-гиперинтенсивный или накапливающий парамагнетик очаг, по сравнению с предыдущим МР исследованием (не зависимо от давности) |
|
кортикально или юкстакортикально (>1 очага) |
одновременное наличие накапливающих контраст очага и ненакапливающего очага гиперинтенсивного по Т2-ВИ на любом МР скане |
|
инфратенториально (>1 очага) |
|
|
спинной мозг (>1 очага) |
Таблица 2 Для подтверждения диагноза оптикомиелита используют диагностические критерии (по: D.H. Miller и соавт., 2008), уточненные международной рабочей группой [23]
|
Большие критерии (требуется наличие всех основных критериев, которые могут быть разделены неопределенным интервалом времени) |
Малые критерии (требуется как минимум один критерий) |
|
оптический неврит с поражением одного или обоих глаз |
неспецифические изменения в Т2-режиме, не соответствующие критериям Баркофа, отраженным в критериях МакДональда |
|
поперечный миелит, клинически полный или не полный, но ассоциированный в остром периоде с наличием радиологически подтвержденного очага поражения спинного мозга, который располагается по длиннику |
очаги в дорзальных отделах продолговатого мозга, или смежные, или не смежные с очагами в спинном мозге |
|
более чем на три позвоночных сегмента на Т2взвешенных МРТ-изображениях и является гипоинтенсивным на Т1-взвешенных изображениях |
|
|
отсутствие данных за системную красную волчанку, саркоидоз, васкулиты, синдром Шегрена или другое объяснение имеющимся проявлениям |
очаги в гипоталамусе и/или стволе мозга |
|
«линейные» очаги, расположенные перивентрикулярно или в мозолистом теле, но не овоидной формы и не распространяющиеся в паренхиму гемисфер головного мозга в форме пальцев Даусона |
|
|
позитивный тест сыворотки крови или цереброспинальной жидкости на MNO-IgG/антитела к аквопорину-4 |
Новыми критериями оптикомиелита являются аутоантитела маркеры ОНМ-IgG. Поэтому комбинация клиники, данных МРТ и оценка ОНМ -IgG-статуса предоставляет максимальную диагностическую возможность по сравнению с отдельными компонентами диагноза [1]. Оптиконевромиелит является довольно редким заболеванием, и в настоящее время данных в нашей стране по встречаемости оптиконевромиелита и ассоциированных расстройств нет. Однако улучшение диагностики, разработка критериев диагноза оптиконевромиелита заставляет по-новому оценить актуальность этой проблемы в современной неврологии. Наибольшие трудности в дифференциальной диагностике оптиконевромиелита представляют рассеянный склероз, а также изолированные синдромы: миелит и оптический неврит. Важным аспектом ведения пациентов с демиелинизирующими заболеваниями является проведение дифференциального диагноза между оптиконевромиелитом и рассеянным склерозом, так как, несмотря на сходную клиническую картину, подходы к лечению принципиально различны, более того, классические препараты, изменяющие течение рассеянного склероза (ПИТРС), могут ухудшить состояние пациента при оптиконевромиелите [24].
Учитывая сложность диагностики, редкую встречаемость данной патологии среди пациентов мы приводим собственное описание клинического случая.
Больная Т., 36 лет, направлена в кабинет рассеянного склероза с жалобами на:
снижение остроты зрения на оба глаза (атрофия зрительного нерва OU);
слабость во всех конечностях, больше в нижних; скованность в ногах;
нарушение походки (нуждается в постоянной поддержке, без остановки проходит не более 20 метров);
онемение в ногах, распространяющееся от грудины до стоп, ощущение «подушки» под стопами);
ощущение жжения, стягивания от пояса,
распространяющееся на бедра, голени;
императивные позывы к мочеиспусканию; постоянные головные боли, головокружение; нарушение координации, шаткость походки.
Из анамнеза заболевания выяснено: в 2010 году после перенесенной острой респираторной вирусной инфекции и острого цистита появилось снижение остроты зрения на левый глаз. Находилась на стационарном лечении с 24.02.2010 г. по 06.03.2010г. по месту жительства. Выставлен диагноз: OS Острый ретробульбарный неврит. Проведен курс лечения: Преднизолон в/в, дипроспан 1,0 ретроорбитально, через 7 дней выписана с улучшением.
Через 3 месяца появилась слабость во всех конечностях, ограничение движения в них, не могла самостоятельно передвигаться, нуждалась в постороннем уходе. Пациентка госпитализирована в неврологическое отделение с 19.05.2010г по 01.06.2010г., где впервые выставлен диагноз: Рассеянный склероз. Железодефицитная анемия легкой степени.
Заключение офтальмолога: Частичная атрофия ДЗН. Сделано МРТ головного мозга от 08.06.2010г. Заключение: Макроструктурных изменений мозга не выявлено. Нельзя исключить аномалию развития окципитализация атланта в сочетании с сирингомиелической полостью в начальных отделах спинного мозга.
МРТ шейного отдела позвоночника от 10.06.2010г. Спинной мозг расположен в центре позвоночного канала, его толщина на уровне С2 -10,8 мм, от уровня С2 до С5 визуализируется участок неоднородно повышенного МРсигнала на Т2 ВИ и неоднородно слабо гипоинтенсивный на Т1 ВИ шириной до 5,0 мм.
Заключение: картина умеренно выраженных дегенеративно-дистрофических изменений шейного отдела позвоночника остеохондроз, нельзя исключить демиелинизирующий процесс спинного мозга.
Был проведен курс пульс-терапии метилпреднизолоном по 1000 мг №5 с положительным эффектом в виде нарастания силы в ногах.
Через 6 месяцев появилось головокружение, шаткость при ходьбе, онемение рук. Получила стационарное лечение с 02.11.2010 г по 19.11.2010г с диагнозом: Рассеянный склероз, цереброспинальная форма. Назначена иммуномодулирующая терапия, препаратом изменяющий течение рассеянного склероза (ПИТРС) Интерферон бета1b 9,6 млн, через день, подкожно.
В январе 2013 года после перенесенного ОРВИ появляется снижение остроты зрения на правый глаз (темное пятно перед правым глазом). Госпитализирована в глазное отделение, где пациентка находилась с 30.01.2013г по 06.02.2013 г с диагнозом: ОД Ретробульбарный неврит.
Заключение офтальмолога: глазное дно -ОД бледно розовый, незначительная гиперемия, стушеванность границ, вены расширены, артерий сужены. Поля зрения незначительное сужение полей зрения до 10-15 градусов с носовой стороны, центральная скотома справа.
Проведено лечение: ретробульбарно дипроспан 1,0 №1; дексаметазон 0,7 ретробульбарно №7.
Заключение невропатолога: Рассеянный склероз, ремитирующее течение, обострение. Проведено: Дексаметазон 32 мг в/в капельно №3, затем 16 мг в/в капельно №3.
Очередное стационарное лечение с 19.04.2013г по 30.04.2013г с жалобами на головные боли, шаткость при ходьбе, головокружение, слабость и онемение в конечностях.
МРТ головного мозга от 24.04.2013г. Заключение: МРпризнаки умеренной наружной гидроцефалии, асимметрии боковых желудочков.
МРТ шейного отдела позвоночника с контрастированием от 24.04.2013г. В теле позвонка С6 определяется округлой формы образование с четкими ровными контурами, гиперинтенсивного МР-сигнала на Т1Т2 ВИ, однородного строения, размерами -9,0*9,7 мм. Спинной мозг в шейном отделе обычной формы, контуры его четкие, ровные, структура неоднородная за счет визуализации в сегменте С2-С4 интрамедуллярного очага вытянутой формы без четких контуров, неоднородно гиперинтенсивного в режиме Т2 ВИ и слабо пониженной интенсивности на изображениях по Т1, протяженностью 32,5 мм и шириной -4,0-5,5 мм. После проведения внутривенного усиления участков депонирования парамагнетика в очаге не выявлено.
Заключение: МР-признаки гемангиомы в теле С6 позвонка, очаговых изменений в спинном мозге на уровне С2-С4 (демиелинизирующий процесс? Миелопатия?).
МРТ грудного отдела позвоночника от 17.04.2013г. Заключение: МР-изменений в грудном отделе и спинного мозга не определяется. Гемангиома в теле С7 позвонка.
Выставлен диагноз: Рассеянный склероз, цереброспинальная форма. Тетрапарез с преобладанием в нижних конечностях, обострение.
Проведена пульс терапия с метилпреднизолоном по 1000 мг в/в капельно №3, по 500 мг в/в капельно №3.
С ухудшением состояния в виде нарастания слабости во всех конечностях, скованность в них, усиление шаткости ходьбы, ухудшения зрения, тазовых нарушении с 2014 года по 2016 года каждые 3-4 месяца проходила курс стационарного лечения в неврологическом отделении с диагнозом: Рассеянный склероз, цереброспинальная форма. Тетрапарез с преобладанием в нижних конечностях, обострение. Были проведены курсы пульс-терапии метилпреднизолоном (1000 мг №5) с положительным эффектом.
Учитывая побочные эффекты в виде абсцессов на местах уколов на иммуномодулирующей терапии (ПИТРС) Интерферон бета-lb 9,6 млн, пациентка переведена на Интерферон бета-1а 30 мкг (ПИТРС низкодозный интерферон), внутримышечно, 1 раз в неделю. Со слов пациентки от терапии ПИТРС эффекта не было.
С ухудшением состояния была госпитализирована с 03.02.2017 г по 09.02.2017 г с диагнозом: Рассеянный склероз, цереброспинальная форма. Тетрапарез с преобладанием в нижних конечностях, обострение.
Направлена для дальнейшей тактики лечения в кабинет рассеянного склероза.
В неврологическом статусе. Пациентка в сознании, ориентирована во времени и пространстве, собственной личности. Память внимание, сон, мышление, не нарушены. Эмоциональный статус: настроение снижено, речевая функция не нарушена.
ЧМН: Обоняние сохранено. Зрачки округлой формы; D=S. Зрение снижено на оба глаза, хуже в правом глазу. Не доводит глазные яблоки во все стороны, горизонтальный нистагм при взгляде в стороны. Диплопии не отмечается. Косоглазие расходящееся. Фотореакция ослаблена, обратная живая, симметричная. Пальпация точек выхода тройничного нерва безболезненна. Чувствительность на лице не нарушена. Лицо симметричное. Рефлексы роговичный, надбровный, нижнечелюстной живые. Снижение глоточного рефлекса. Рефлекс орального автоматизма положительный с двух сторон. Язык по средней линии, атрофии нет.
Двигательная сфера. Мышечный тонус в руках нормальный, сила 4,5 баллов, рефлексы с рук живые, симметричые, D=S. Мышечный тонус нижних конечностей повышен по пирамидному типу S=D, из-за чего ограничен объем активных движений, сила в них снижена до 3,0 балла. Атрофии мышц нет. Сухожильные рефлексы с ног высокие, D=S, ахилловы повышены до клонусов. Патологические стопные рефлексы Бабинского, Россолимо положительны с двух сторон. Брюшные рефлексы не вызываются. Передвигается с помощью трости, походка спастическая. Пациентка нуждается в постоянной посторонней помощи. Чувствительность. Проводниковое нарушение чувствительности с уровня Th9-12, суставно-мышечная чувствительность нарушена в стопах.
Координаторная сфера: координаторные пробы выполняет с рук и с ног интенцией. В позе Ромберга не устойчива.
Функция тазовых органов: императивные позывы к мочеиспусканию.
Менингеальных знаков нет.
Магнитно резонансная томография (3,0 Тл) головного мозга с захватом спинного мозга (до ТҺ9) с контрастированием от 10 мая 2018 г. (Рисунок 1).
Рисунок 1
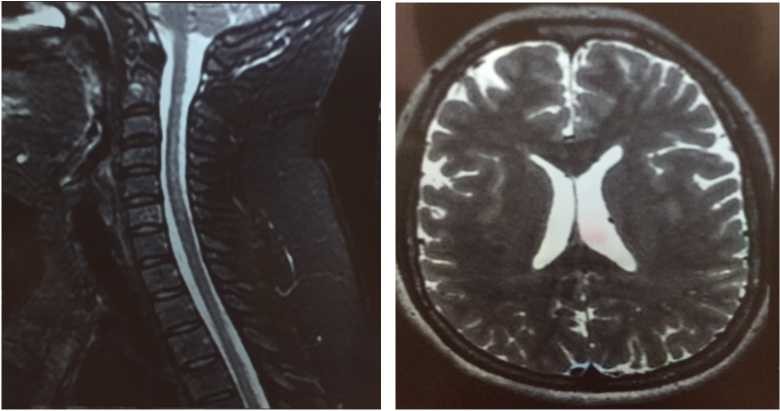
На МР-томограммах в сагиттальной, фронтальной и коронарной плоскостях в структуре спинного мозга от уровня тела С3 до С6 позвонка определяется зона демиелинизации, протяжённостью 5,0 см, расположенная в задних и латеральных рогах, без перифокального отека прилежащего белого вещества. Спинной мозга на данном уровне не утолщен. В каналикулярных отделах зрительных нервов визуализируются очаги гиперинтенсивного сигнала, размерами справа 6,6 см, слева 8,7 см, с нечеткими контурами. Утолщения зрительных нервов на данных уровнях не отмечено. После контрастного усиления накопления контрастного вещества зонами демиелинизации в спинном мозге и зрительных нервах не отмечено.
Заключение. МРТ-картина демиелинизирующего процесса, более характерная для оптикомиелита Девика. В сравнении с представленными МР данными от 20.07.2016 г. положительная динамика очага в спинном мозге, в виде редукции его активности.
В кабинете рассеянного склероза был проведен дифференциальный диагноз с рассеянным склерозом. В пользу рассеянного склероза свидетельствовал дебют и наличие 2-х очагов поражения (зрительные нервы и спинной мозг) (Таблица 1). Против рассеянного склероза могут свидетельствовать такие признаки, как поперечный миелит, который, по данным МРТ спинного мозга, распространялся классически — продольно на 2-3 сегмента, отсутствие изменений на МРТ головного мозга, а также наличие антител к аквапорину 4 IgG.
Пациентке проведен анализ на наличие в сыворотке крови антител к аквапорину-4, где выявился положительный результат. АТ к аквапорину 4 (NMO) IgG +A+M -1:160 (в норме <1:10) от 23.05.2018г.
Учитывая настороженность в отношении неврологических проявлений системных заболеваний соединительной ткани в случае выявления антител к аквапорину.
Мы провели поиск маркеров для исключения системных заболеваний соединительной ткани. Нами проведена дифференциальная диагностика с системными заболеваниями и нейроинфекциями.
ОАК от 05.06.2018г. Hb -123 г/л, эритроциты -4,3*10/12л, Лейкоциты -5,2*10/9л, Тромбоциты-237*10/9л, СОЭ-3 мм в час.
Биохимический анализ крови от 05.06.2018 г. Общий белок 68,5 г/л, Мочевина -5,2 ммоль/л, Креатинин -63,9 ммоль/л, АсаТ -19,5 U/L, АлаТ -9,3 U/L, общий билирубин -8,55 umol/L, Глюкоза -5,7 ммоль/л.
Анализы на аутоиммунные и ревматологические заболевания от 01.06.2018г. АСЛО -отрицательный, АТ к ДНК 2цепочнойотрицательный, АТ к ДНК одноцепочной отрицательный, АТ к склеродермии Scl-70-отрицательный, ревматоидный факторотрицательный, Среактивный белок отрицательный, АНФ -отрицательный.
На половые инфекции ПЦР анализ от 01.06.2018г. Уреаплазмоз -отрицательный, Микоплазма отрицательный, Хламидии -отрицательный.
На реакцию Райта Хеддельсона от 07.06.2018г -отрицательно.
Кровь на ВИЧ от 26.02.2018г отрицательно.
ПЦР анализ от 01.06.2018г. на Вирус простого герпеса отрицательно, Вирус Эпштейна Барра отрицательно, Цитомегаловирус -отрицательно, Токсоплазмоз отрицательно.
На Боррелиоз от 23.05.2018г. Боррелиоз IgG отрицательный, Боррелиоз IgM -отрицательный.
На маркеры гепатитов от 07.06.2018г. Гепатит В отрицательный, Гепатит С отрицательный.
Гормоны щитовидной железы от 12.06.2018г. ТТГ -2,8 (в норме 0,4-4,0), Пролактин -14,05 (в норме 2,9 -24,3).
УЗИ щитовидной железы от 08.06.2018г. Заключение: Начинающий узел правой доли щитовидной железы, характерные для аутоиммунного тиреоидита.
УЗИ молочных желез от 08.06.2018г. Заключение: Диффузная фиброзно-кистозная мастопатия.
УЗИ органов брюшной полости и почек от 02.03.2018г. Заключение: Умеренные диффузные изменения паренхимы печени и поджелудочной железы. Умеренный гидрокаликоз с обеих сторон.
ЭхоКГ от 02.03.2018г. Заключение: Сократительная способность миокарда левого желудочка удовлетворительная. Умеренная гипертрофия межжелудочковой перегородки. Гипокинезия уплотнения МЖП.
ФГ от 26.02.2018г -без патологии.
Консультация окулиста от 05.04.2018г. ОД -полная атрофия диска зрительного нерва, OS частичная атрофия. ОД косоглазие расходящееся вторичное.
Консультация маммолога от 11.06.2018г. Диагноз: Другие доброкачественные дисплазии молочной железы ДФКМ в обеих молочных желез.
Консультация эндокринолога от 27.06.2018г. Диагноз: Нетоксический одноузловой зоб. Узел правой доли. Эутиреоз.
Заключение. Таким образом, на основании жалоб, анамнеза, развития симптоматики и течения заболевания, данных лабораторных (положительный анализ к аквапорину 4 IgG) и инструментальных исследований, используя диагностические критерии оптикомиелита (соответствие трех основных больших критерия и двух малых (Таблица 2), через 8 лет от начала заболевания) можно утверждать, что у больной диагноз: Оптиконейромиелит Девика, рецидивирующее течение, нижний спастический парапарез, нарушение функции тазовых органов в виде императивных позывов, атрофия зрительных нервов обоих глаз. EDSS 6,0 баллов.
Отменен ПИТРС (Интерферон-1а 30 мкг), проводится иммуносупрессивная терапия.
СПИСОК ЛИТЕРАТУРЫ
- Мироненко Т.В. Оптикомиелит (болезнь Девика). Научный обзор и собственное клиническое наблюдение / Т.В. Мироненко, И.В. Хубеитова // Международный неврологический журнал. 2012. №1(71). С. 141-147.
- Шахов Б.Е. Оптикомиелит Девика: вопросы диагностики и описание случая из практики // Медицинский альманах. 2012. №1(20). С. 165-170.
- Allbutt T.C. On the ophthalmoscopic signs of spinal disease // Lancet. -18707 Vol. 1. P. 76-78.
- Devic E. Myelite subaiguё compliquee de nevrite optique // Bull. Med. Paris:1894. Vol.8. P. 1033-1034.
- Beck G.M. A case of diffuse myelitis associated with optic neuritis // Brain. -1927. Vol. 50. P. 687-703.
- Pittock S.J. Brain abnormalities in neuromyelitis optica // Arch. Neurol. 2006. Vol. 63. P. 390-396.
- Wingerchuk D.M., Hogancamp W.F.: O’Brien PC, Weinshenker BG. The clinical course of neuromyelitis optica (Devic’s syndrome) // Neurology. 1999. Vol. 53. P. 1107-1114.
- De Seze J. Is Devic’s neuromyelitis optica a separate disease? A comparative study with multiple sclerosis // Mult. Scler. 2003. Vol. 9. P. 521-525.
- Pittock S.J. Neuromyelitis optica and non-organ -specific autoimmunity // Arch. Neurol. 2008. Vol. 65. P. 78-83.
- Wingerchuk D.M. Unusual presentations and variants of idiopathic central nervous system demyelinating disease // Saunders Elsevier. 2008. Р. 32-38.
- Исайкин А.И. Оптикомиелит // Неврологический журнал. 2014. №5. С. 45-51.
- Chalumеau-Zemoine Z. Devic disease with brainstem lesion //Arch. Neurol. 2006. Vol. 63. P. 591-593.
- Mandler R.N. Devic’s neuromyelitis optica:a clinicopathological study of 8 patients // Ann Neurol. 1993. Vol. 34. P. 162-168.
- O’Riordan J.I. Clinical, CSF, and MRI findings in Devic’s neuromyelitis optica // J Neurol Neurosurg Psychiatry. 1996. Vol. 60. P. 382387.
- Lennon V.A. A serum autoantibody marker of neuromyelitis optica: di-stinction from multiple sclerosis // Lancet. 2004. Vol. 364. P. 2106-2112.
- Lennon V.A. IgG marker of optic-spinal multiple sclerosis binds to the aquaporin-4 water channel // J Exp. Med. 2005. Vol. 202. P. 473-477.
- Lucchinetti C.F. A role for humoral mechanisms in the pathogenesis of Devic’s neuromyelitis optica // Brain. 2002. Vol. 125. P. 14501461.
- Pittock S.J. Brain abnormalities in neuromyelitis optica // Arch. Neurol. 2006. Vol. 63. P. 390-396.
- Giovannoni G. Neuromyelitis optics and anti-aquaporin-4 antibodies: widening the clinical phenotype // J. Neurol. Neurosung Psichiatry. 2006. Vol. 77. P. 1073-1075.
- De Seze J., Storovic T., Ferriby D. Devic’s neuromyelitisoptica: clinical, laboratory MRI and outcome protile // J. Neurol. Sci. 2002. Vol. 197. Р. 57-61.
- Matiello M. Neuromyelitisoptica // Saunders Elsevier. 2010. Р. 258-275.
- Thompson AJ, Banwell BL, Barkhof F, Carroll WM, Coetzee T, Comi G, Correale J, Fazekas F, Filippi M, Freedman MS, Fujihara K, Galetta SL, Hartung HP, Kappos L, Lublin FD, Marrie RA, Miller AE, Miller DH, Montalban X, Mowry EM, Sorensen PS, Tintore M, Traboulsee AL, Trojano M, Uitdehaag BMJ, Vukusic S, Waubant E, Weinshenker BG, Reingold SC, Cohen JA. Diagnosis of multiple sclerosis: 2017 revisions of the McDonald criteria (2017) // The Lancet. Neurology. 2018. Vol.17(2). P. 162-173.
- Яхно Н.И., Мозолевский Ю.В., Голубева В.В. и др. Оптикомиелит Девика // Неврологический журнал. 2008. Т.13, №2. C. 27-32.
- Palace J, Leite MI, Nairne A, Vincent A. Interferon beta treatment in neuromyelitis optica: increase in relapses and aquaporin 4 antibody titers // Arch Neurol. 2010. №67. Р. 1016-1017.