Препарат, содержащий активированный пиритион цинка (Скин-кап 0,2% аэрозоль, 0,2% крем и 1% шампунь), является нестероиДным препаратом, обладающим широким спектром фармакологических эффектов. Может применяться у Детей от 1 гоДа, Допускается использование на всех участках тела без ограничений по площаДи. Крем наносят 2 раза в День, возможно применение окклюзионных повязок. Аэрозоль используют в случаях выраженного мокнутья, распыляют с расстояния 15 см. 2-3 раза в День.
Введение. Во всем мире ежегодно отмечается значительный рост аллергических заболеванийв среднем на 15-20%.
Главные причины роста аллергических заболеваний это загрязнение воздуха, воды, пищи отходами промышленности, транспорта, вредные факторы в быту и на производстве. По статистике уже сегодня аллергией страдает каждый пятый житель нашей планеты. И если ХХ век был веком сердечно-сосудистых заболеваний, то XXI век по прогнозам Всемирной Организации Здравоохранения считается веком аллергии.
Одной из наиболее актуальных проблемаллергологии и дерматологии является проблема атопического дерматита.
В Республике Казахстан атопический дерматит у детей в течение многих лет занимаетлидирующее первое место в структуре аллергических заболеваний.
Наряду с этим, атопический дерматит занимает третье место в структуре заболеваний кожи.
Атопический дерматит (АД) многофакторное генетически детерминированное заболевание, основу которой составляют механизмы опосредуемые IgE и не IgE реакциями.
Аллергия в настоящее время является пандемией века.
2018 годВсемирной организацией аллергии(\ѴАО)объявлен годом Атопического дерматита и была проведена неделя Атопического дерматита с 7 по 14 апреля по всему миру, что показывает актуальность проблемы атопического дерматита .
Атопический дерматит это генетически обусловленное, хроническое, рецидивирующее заболевание кожи, в основе которого лежит IgE-зависимое воспаление кожи и ее гиперреактивность, нарушающие естественные реакции на внешние и внутренние раздражители.
Первое Европейское международное исследование качества жизни больных с АД и их родственников (ISOLATE) с участием более 2000 пациентов. [8]
В среднем каждый больной переживает в год 9,2 обострения с суммарной продолжительностью 136,2 дня. 67% пациентов отмечают нарушения сна во время обострений.
Поражение кожи видимых участков лица и шеи имеет место у 70 % больных.
86% избегают как минимум 1 вида повседневной активности (купание, не носят открытую одежду) 39% пациентов когда-либо подвергались насмешкам со стороны сверстников
У каждого шестого взрослого пациента АД является препятствием на пути развития его карьеры
От 50 до 70 % пациентов и их родственников постоянно находятся в состоянии ожидания очередного обострения, испытывая при этом фобию в отношении наружных стероидов.
Значительную роль в патогенезе осложнений атопического дерматита играют роль инфекции кожи.
Одним из важных аспектов патогенеза АД является изменение микробиоты кожи, связанное с нарушением баланса между количеством условно-патогенных и патогенных бактерий. Кожа более 90% детей с атопическим дерматитом колонизирована Staphylococcusaureus. Недостаток антимикробных пептидов кожи способствует колонизации S. aureus и развитию вторичного инфицирования кожного покрова и дополнительной стимуляции процессов воспаления[1].
Дефекты иммунной системы наряду с недостаткомантибактериальных пептидов включают в себя также снижение рекрутирования нейтрофилов, врожденныйдефект активации Toll-like рецепторов (TLR), что вместе с дефектом эпидермального барьера играет решающую роль в бактериальной колонизации и инфекционных осложнениях при атопическом дерматите. Антигены S. aureus (в основном энтеротоксины A и B) при проникновении через эпидермальный барьер могут вызывать дегрануляцию тучных клеток и таким образом приводить к острому воспалению. Токсины S. aureus помимо прямого повреждающего действия на кожу могут выступать в роли суперантигенов, активируя Т-лимфоциты путем индукции провоспалительных цитокинов и хемокинов через TLR, а также путем индукции цитотоксичностиальфатоксина к кератиноцитам [2]. Кроме того, суперантигены снижают ответ на лечение глюкокортикостероидами. S. аureus способен индуцировать и высвобождение гистамина непосредственно из базофилов и тучных клеток, ингибировать синтез иммуноглобулинов[3].
У больных атопическим дерматитом отмечается высокая частота контаминации кожи больных микробной и грибковой флорой:
У 90% пациентов, страдающих от АД, кожа колонизирована золотистым стафилококком, из которых 50% являются токсинообразующими. Эти токсины могут способствовать воспалению и дисфункции кожного барьера путем активации воспалительных заболеваний хозяина.При поражении лица и шеи у больных с атопическим дерматитом антитела к грибам Malassezia обнаруживаются практически в 100% случаев. [4,5,6]
В настоящее время лечение атопическогодерматита, особенно с тяжелым непрерывно-рецидивирующим течением,инфицированных вторичной инфекцией, нуждаются в особо тщательной наружной комплексной терапии с применением препарата с оптимальным сочетанием высокой местнойактивности и высокого профиля безопасности. Одним из перспективных направлений в лечении атопического дерматита является снижение колонизации кожи S. аureus без антибиотиков.
Препаратом выбора может служить активированныйпиритион цинка( АПЦ),
Применение АПЦ сопровождается снижением количества расширенных сосудов, плотности периваскулярного инфильтрата, нормализацией рогового слоя, увеличением активности апоптоза клеток-эффекторов воспаления. Препарат снижает колонизацию кожи Malasseziafurfur, другими грибами, а также S. aureus, участвующими в патогенезе атопического дерматита. Использование АПЦ при атопическом дерматите у детей сопровождается быстрым и выраженным клиническим эффектом, длительными ремиссиями, снижением потребности в использовании ТКС и антигистаминных препаратов. Препарат обладает хорошим профилем безопасности, практически не всасывается с поверхности кожи, не оказывает цитостатического эффекта и не воздействует на синтез ДНК.
Материалы и методы. Проведено исследование по типуслучай-контроль на 30 детях, страдающих с атопическим дерматитом.Диагноз был верифицирован согласно стандартнымметодам. Лечение соответствовало клиническому протоколу диагностики и леченияатопическогодерматита [7].
Результаты и обсуждение. Под нашим наблюдениемнаходилось 30 больных в возрасте от 3 до 15 лет (из них 13детей до 3х лет). Давность заболевания была от 1 месяца до 2хлет. У всех наблюдаемых детей проводилось комплексная стандартная терапия с применением антигистаминных препаратов старого и нового поколений, превентивная терапия кетотифеном. Учитываяналичие нарушенной микрофлоры, сопутствующих заболеваний желудочно-кишечного тракта проводилась ферментативная и пробиотическая коррекция, а также санация выявленных инфекций.
Местную терапию, в период обостренияатопическогодерматита в наблюдаемой группе 20 больных с наличием отека, эритемы и мокнутия применяли0,2% аэрозоль АПЦ 2 раза в день в течение 7 дней. За счет быстрого испарения перехода газа из жидкого состоянияв газообразное, препарат оказывал выраженное, противовоспалительное, подсушивающее и охлаждающее действие. В наблюдаемой группе 10 детей, в период обострения болезни с наличием воспаления без мокнутия успешно применяли 0.2% крем АПЦ 2 раза в день в течение 7 дней.В последующем, всем 30 больным в испытуемой группе при наличии остаточной эритемы и воспаления без мокнутия мы применяли 0.2% крем АПЦ 2 раза в день в течение 14 дней.Кроме того, в последующем в хронической стадии процесса, с локальными очагами инфильтрации и лихенификации атопического дерматита применяли 0.2% крем АПЦ 1 2 раза в день под окклюзионную повязку в течение 14 дней.
Рисунок 1 Рисунок 2
На рисунке 1 и 2 пациент с локальными очагами инфильтрации и лихенификацииатопического дерматита до лечения и после лечения
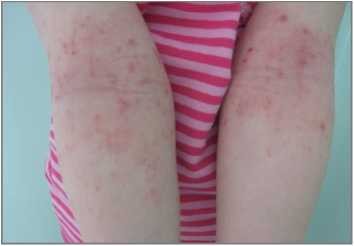
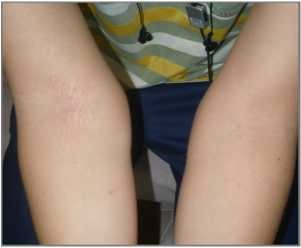
Очень важным аспектом является наличие у препарата АПЦ аэрозольной формы альтернатива примочкам и влажно высыхающим повязкам при экссудативном характере кожного процесса.
Наличие нескольких лечебных форм АПЦ (Скин-кап) обеспечило возможность лечения атопического дерматита препаратом АПЦ при любом характере воспалительного процесса. Кратность лечения составила 2 раза в день. Курс лечения состоял от 3 недель до1,5 месяцев.
В результате проведенного лечения у большинства(80%) больных мы наблюдали достижение ремиссии, которое выражалось в снижении воспалительного процесса, исчезновении зуда, отека, эритемы. Значительное улучшение (20%) было отмечено в группе больных в хронической стадии процесса и сопровождалось уменьшением инфильтрации, лихенификации.
Общеклинические анализы крови и мочи в исследуемой группе больных в процессе лечения были в пределах нормы. Таким образом, больные атопическим дерматитом, осложненной вторичным инфицированием, имеют альтернативные методы наружной терапии в виде препарата Скин кап (АПЦ),что исключает инфекционные осложнения при длительном применении.
Выводы. Препарат, содержащий активированный пиритион цинка (АПЦ) 0,2% аэрозоль, 0,2% крем является нестероидным препаратом, обладающим антисептическим и противовоспалительным действием: снижает колонизацию кожи S. Аureus, а также обладает противогрибковым действием,и сопровождается клинической эффективностью основногоклинического симптома угасанию зуда кожи.
СПИСОК ЛИТЕРАТУРЫ
- Pelc J, Czarnecka-Operacz M, Adamski Z. The structure and function of the epidermal barrier in patients with atopic dermatitis treatment options // PostepyDermatolAlergol. 2018. №35(2). Р. 123-127.
- Trzeciak M, Glen J, Rebala K, et al. Coexistence of 2282del4 FLG gene mutation and IL-18 -137G/C gene polymorphism enhances the risk of atopic dermatitis // PostepyDermatolAlergol. 2016. №33(1). Р. 57-62.
- Filipowska-Gronska A, Werynska-Kalemba M, Bozek A, et al. The frequency of polymorphic variants of filaggrin gene and clinical atopic dermatitis // PostepyDermatolAlergol. 2016. №33(1). Р. 37-41.
- Uwe Wollina Microbiome in atopic dermatitis // ClinCosmetInvestigDermatol. 2017. №10. Р. 51-56.
- Kennedy EA, Connolly J, Hourihane JO, Fallon PG, McLean WHI, Murray D, Jo JH, Segre JA, Kong HH, Irvine AD. Skinmicrobiome before development of atopic dermatitis: Early colonization with commensal staphylococci at 2 months is associated with a lower risk of atopic dermatitis at 1 year // J Allergy ClinImmunol. 2017. №139(1). Р. 166-172.
- Park KD, Pak SC, Park KK. The Pathogenetic Effect of Natural and Bacterial Toxins on Atopic Dermatitis // Toxins (Basel). 2016. №9. Р. 45-52.
- Атопический дерматит. Протокол диагностики и лечения.РЦРЗ. Астана: 2014. 24 с.
- Zuberbier A.et.al. Quality of life in atopic dermatitis (results of ISO-LATE) // J.All.Clin.Immunol. 2006. Vol.7. P.45-50.