Ревматическая лихорадка остается частой причиной необратимых морфологических изменений в сердце, которые могут привести к формированию пороков сердца и в дальнейшем к инвалидизации детей. Проведен анализ 41 историй болезни детей с ревматической лихорадкой, госпитализированных в ДГКБ №2. У половины больных детей установлено тяжелое течение ревмокардита с выраженностью суставного синдрома в дебюте заболевания. Лабораторно определены высокие диагностические уровни антистрептококковых антител (АСЛ-О). Настороженность врачей при первичном обращении позволит проводить своевременную профилактику в отношении данного заболевания.
Актуальность. Острая ревматическая лихорадка (ОРЛ) согласно современным представлениям рассматривается как системное воспалительное заболевание соединительной ткани с преимущественной локализацией процесса в сердечно-сосудистой системе, развивающееся в результате иммунной реакции (клеточной и гуморальной) на эпитопы β-гемолитического стрептококка группы А (БГСА), и перекрестной аутоиммунной реакции со сходными эпитопами тканей организма (сарколеммы миофибрилл, кардиомиозина, синовиальной оболочки, антигенов тканей мозга и др.) – феномен антигенной мимикрии, приводящие к их разрушению. Антитела против стрептококковых антигенов (антистрептолизин-О, антистрептокиназа, антистрептогиалуронидаза и др.), перекрестно реагируют с белками и антигенами соединительной ткани, имеющейся практически во всех органах человека и выполняющей поддерживающую и защитную функции. При ревматической лихорадке поражается преимущественно соединительная ткань сердца, стенок сосудов и суставов, что и приводит к соответствующим клиническим проявлениям заболевания. Клетки сердечной мышцы поражаются стрептококковыми токсинами, некоторые антигены кардиомиоцитов начинают распознаваться иммунной системой как «чужие», в результате чего к ним также могут вырабатываться антитела. Антистрептолизин-О может принимать участие в формировании ЦИК, циркуляция которых коррелирует с изменением на электрокардиограмме в виде атриовентрикулярной диссоциации и блокады [1,2].
Все описанные выше явления приводят к тому, что в различных органах развиваются характерные воспалительные процессы, исходом которых является некроз (гибель) поврежденного участка. Вокруг очага некроза образуется так называемая гранулема, представляющая собой компенсаторное разрастание соединительной ткани. Гранулема развивается в течение 34 месяцев, после чего она склерозируется, то есть на месте повреждения образуется плотный рубец. Множественные рубцовые изменения вызывают необратимые нарушения функций пораженного органа, что может являться причиной инвалидности.
Распространенность ОРЛ в развитых странах составляет 3-8 случаев на 10 тысяч населения. Максимальная заболеваемость отмечается у детей в возрасте от 7 до 15 лет [2,3], так как для возникновения ревматической лихорадки необходимы повторные и длительные контакты иммунной системы с антигенами и развитие так называемой сенсибилизации (или повышенной чувствительности) к микроорганизму. Если организм человека сенсибилизирован к стрептококку, то при очередном инфицировании развивается длительная, выраженная иммунная реакция (как клеточная, так и гуморальная). Этим объясняется тот факт, что дети до трехлетнего возраста болеют ревматической лихорадкой в исключительно редких случаях.
Ревматические пороки сердца, по данным ВОЗ (2004) и ряда американских исследований, остаются одной их основных причин инвалидизации и смертности при сердечнососудистых заболеваниях лиц трудоспособного возраста [4,5].
Клинические проявления и лабораторные показатели при ревматической лихорадке не имеют выраженной специфичности. В качестве современных международных диагностических критериев ОРЛ, рекомендованных ВОЗ, приняты критерии Т.Д.Джонса (Jones T.D., 1944), пересмотренные Американской кардиологической ассоциацией в 1992 г. и модифицированные Ассоциацией ревматологов России в 2003 г. Согласно критериям обязательно наличие положительного результата тестирования на предшествующую стрептококковую инфекцию: позитивная А-стрептококковая культура, выделенная из зева или положительный результат быстрого определения А-стрептококкового антигена, повышение или повышающие титры стрептококковых антител (таблица 1) [1,3,4,5]. Повышение титров стрептококковых антител, определяемых в парных сыворотках, наблюдается лишь в первые 3-4 недели после начала заболевания и сохраняется в течение 3 месяцев, а через 4-6 месяцев происходит их нормализация.
Таблица 1 – Диагностические уровни стрептококковых антител
|
Антитела* |
Титры, ед/мл |
||
|
Нормальные |
Пограничные |
Высокие |
|
|
АСЛ-О |
< 250 |
313-500 |
> 500 |
|
АСГ |
< 250 |
330-500 |
> 625 |
|
АСК |
< 200 |
300-500 |
> 600 |
|
АДНК-В |
< 600 |
800-1200 |
> 1200 |
Примечание: * – АСЛ-О – антистрептолизин-О, АСГ – антистрептогиалуронидаза, АСК – антистептокиназа, АНД-В – антидексорибонуклеаза-В
Наиболее важным признаком ревматической лихорадки, определяющим прогноз болезни, является кардит [4]. Критериями диагностики кардита используются: увеличение размеров сердца, наличие шумов в сердце, признаки перикардита, застойная сердечная недостаточность. Выделяют степень тяжести кардита: легкий кардит (шумы в сердце без изменения его размеров), среднетяжелый кардит (шумы в сердце в сочетании с увеличением его размеров), тяжелый кардит (шумы в сердце в сочетании с кардиомегалией и застойной недостаточностью кровообращения и/или перикардитом). Ревматические пороки сердца, по данным ВОЗ (2004) и ряда американских исследований, остаются одной их основных причин инвалидизации и смертности при сердечнососудистых заболеваниях лиц трудоспособного возраста [5,6].
Наиболее частое и характерное проявление ревматической лихорадки является полиартрит, для которого свойственно поражение крупных и средних групп суставов, летучий и мигрирующий характер, отмечаются выраженные артралгиии и другие яркие проявления воспаления.
Хорея - важнейшее экстракардиальное проявление ревматической лихорадки. Частота кольцевидной эритемы и ревматических узелков у больных с ОРЛ в последнее время регистрируются реже, однако специфичность данных синдромов для лихорадки остается очень высокой и они сохраняют свою диагностическую значимость.
Увеличение удельного веса ревматогенных серовариантов и недостаточное лечение детей, больных с стрептококковой инфекцией являются основными причина возрастающей частоты ревматической лихорадки, наряду с ослаблением настороженности врачей в отношении ОРЛ [7].
Цель: изучить клинико-лабораторную характеристику ревматической лихорадки с формированием порока сердца у детей.
Материалы и методы исследования. Ретроспективно изучены 41 истории болезней детей в возрасте от 6 до 15 лет, госпитализированных в ДГКБ №2 г.Алматы с ревматической лихорадкой. Средняя длительность заболевания составила 24,7±7,2мес. Диагноз ревматической лихорадки устанавливался в соответствии с критериями Киселя-Джонсона в модификации Ассоциации ревматологов России 2003г. [2,8]. При обследовании применялись стандартные методы исследования. Изучены клиникоанамнестические (жалобы, анамнез заболевания, объективные данные), лабораторные (общий анализ крови, определялись уровни антистрептолизина-О (АСЛ-О, n=32), С-РБ (n=17), креатининфосфокиназы (КФК, n=22), лактатдегидрогеназы (ЛДГ, n=34), общего белка и белковых фракций сыворотки (n=29), инструментальные методы (электрокардиограмма (ЭКГ, n=40), эхокардиография (ЭхоКГ, n=37), рентгенография органов грудной клетки (R ОКГ, n=35)). Статистическую обработку результатов проводили с использованием программы STATISTICA.
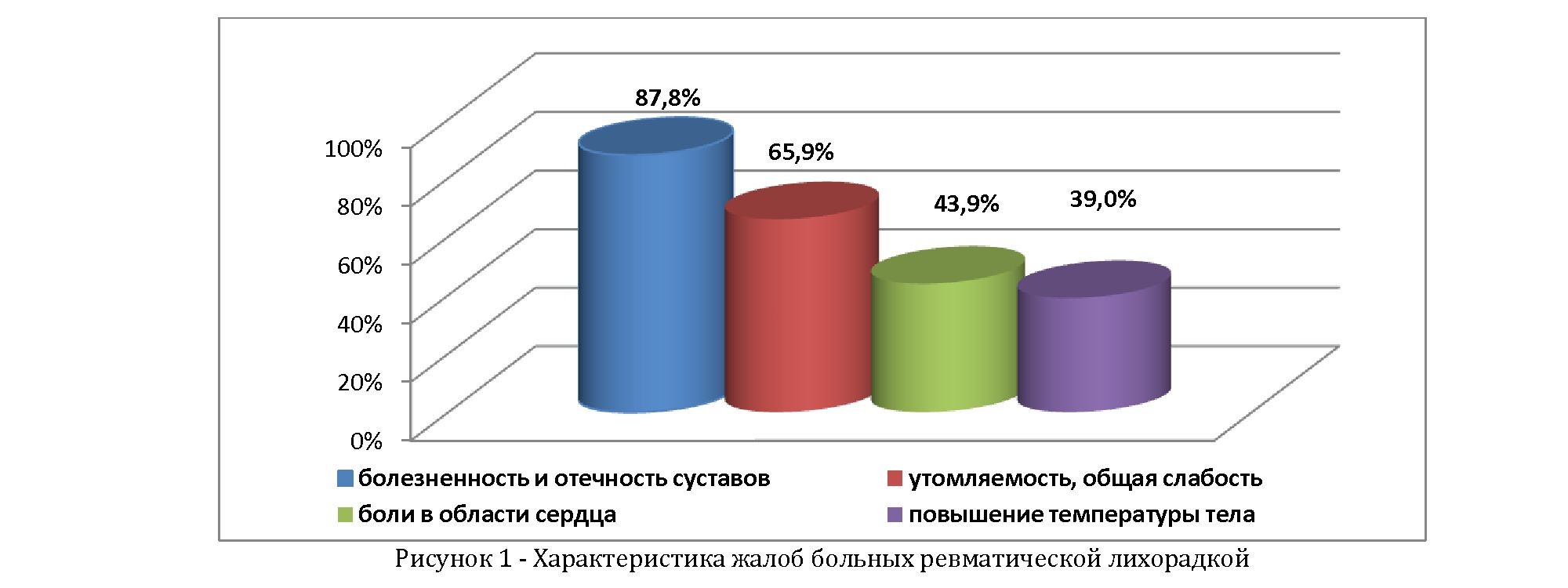
Результаты. Из анамнеза заболевания у 61,0% случаев имелась связь с перенесенной ангиной. В дебюте заболевания у 56,1% больных наблюдался суставной синдром, у 24,4% - кардиалгии, у 12,2% - гипертермия. Главными жалобами при поступлении в стационар были болезненность и отечность суставов, утомляемость, общая слабость, боли в области сердца, повышение температуры тела (рисунок 1).
Объективно ведущим клиническим синдромом был кардит (90,2%), с экстракардиальными проявлениями: артралгия (63,4%), артрит (43,9%), интоксикация (56,1%), хорея (4,9%). При ОРЛ преобладало острое начало заболевания с тяжелым состоянием при поступлении (73,2%), обусловленным преимущественно поражением системы кровообращения (60,0%).
В структуре ревмокардита у детей с ОРЛ преобладал эндомиокардит (73,1%), реже встречался миокардит (17,1%). Расширение границ относительной тупости сердца определено у 73,2% детей. Серьезность поражения сердца у 90,2% детей с ОРЛ была связано в митральным поражением клапанного аппарата сердца. Клиническими проявлениями митральной недостаточности было наличие аускультативно шумовой картины над областью сердца, при этом в 51,4% случаев выслушивался грубый систолический шум на верхушке сердца, что свидетельствует о сформировавшемся пороке сердца. По тяжести поражения у 22,0% детей имелось легкое поражение сердца, т.е. без расширения его границ при наличии шума в сердца. Следует отметить, что у 44,4% этих детей объективно при нормальных размеров сердца выслушивался грубый шум. У ½ детей с ревматической лихорадкой поражение сердца было средней степени, у 17,1% - тяжелое поражение сердца.
При допплер-ЭхоКГ краевое уплотнение и утолщение створок митрального клапана и/или аортального клапана встречалось у 53,3% больных, регургитация - у 50,0%. У 33,3% пациентов был выявлен пролапс митрального клапана. Изменения морфологических показателей сердца по данным ЭхоКГ отмечались в виде гипертрофии межжелудочковой перегородки в 22,6% случаев (средние значения 0,9±0,1см), гипертрофии задней стенки левого желудочка - 9,7% (средние значения 1,0±0,2 см), дилатации левого желудочка - 32,3%. Снижение сократительной способности миокарда отмечено у 92,9% детей. На ЭКГ: нарушение процессов реполяризации в 35,0%, синусовая тахикардия в 45,0%, нарушение проводимости миокарда в 42,5%. Расширение тени сердца на R ОКГ выявлено у 62,9%, усиление легочного рисунка у 68,6% больных.
Согласно лабораторным исследованиям ускоренная СОЭ наблюдалась в 26,8% случаев, лейкоцитоз (17,1%) с нейтрофилезом (63,4%), повышения уровней СРБ (41,2%). У 90,6% детей выявлены повышенные титры АСЛ-О (средние значение 767,62±233,2 МЕ/мл, что в 3,5 раза превышает нормальные значения). Диагностические уровни стрептококковых антител (АСЛ-О) имели пограничные значения у 28,1% больных, высокие значения - у 62,5%; у детей с наличием клапанного поражения сердца высокие показатели титра АСЛ-О определялись у 74,0% случаев (средние значения 1003,98±157,32 МЕ/мл). Изменения протеиновых фракций у детей с ревматической лихорадкой наблюдались в повышении уровней a-глобулинов: преимущественное и свойственное повышение отмечено a2-глобулинов у 89,6% детей, меньше a1-глобулины - повышение уровней у 79,3% детей. У детей с формированием порока сердца наблюдалось 100% повышение уровней a2-глобулинов крови, 85,7% - a1- глобулинов. Тяжестью цитологического поражения миокарда является определение уровней мышечных ферментов: отмечено повышение уровней КФК (90,9%), ЛДГ
(52,9%).
Выводы. Развитие кардита при ОРЛ занимает лидирующую позицию. Течение ревмокардита более чем у половины детей имеет тяжелое течение, с высокими диагностическими уровнями антистрептококковых антител (АСЛ-О). Высокая частота суставного синдрома при ОРЛ в дебюте заболевания, сниженная настороженность врачей и гиподиагностика данного заболевания приводит к тенденции к утяжелению течения ревмокардита с развитием пороков сердца.
СПИСОК ЛИТЕРАТУРЫ
- Шостак Н.А. Ревматический кардит: клинико-морфологическая диагностика, лечение, профилактика / / Врач. – 2004. - №4. - С. 5-9.
- Кантемирова М.Г., Коровина О.А., Артамонова В.А. и др. Острая ревматическая лихорадка у детей: облик болезни в начале XXI века // Педиатрия. – 2012. – Т.91., №5. – С. 17-21.
- Мутафьян О.А. Кардиты у детей и подростков. Монография. – СПб.: 2006. – 288 с.
- Шостак Н.А., Казакова Т.В. Ревматическая лихорадка: вопросы клинико-морфологической диагностики и лечения // Лечебное дело. – 2003. - №1. – С. 5-14.
- Rheumatic Fever and rheumatic heart disease/WHO technical report: series №923. Geneva, 20014
- Fischetti V.A. Streptococcal M-protein // Science of America. – 1991. - №264. – C. 58-65.
- Stollerman J.H. Rheumatic Fever // Lancet. – 1997. – №349. – Р.935-942
- Клинические протоколы «Острая ревматическая лихорадка (педиатрия)». Республиканский центр развития здравоохранения МЗ РК, 2014