Представлен клинический случай реактивного тромбоцитоза у пациента с острым пиелонефритом, в клиническом анализе крови которого было более одного миллиона тромбоцитов. А также в статье предложены стандарты обследования, которые необходимы для дифференциальной диагностики первичного и вторичного (реактивного) тромбоцитоза.
Тромбоциты продуцируются мегакариоцитами костного мозга, продолжительность их жизни составляет 7 10 дней, нормальное количество этих клеток в крови во всех возрастных группах составляет 150 400 х 109/л [1].
В тромбоцитах имеются “плотные” гранулы, содержащие факторы свертывания, которые осуществляют гемостатическую функцию. На мембране тромбоцитов локализуются гликопротеиновые рецепторы, поэтому тромбоциты способны прилипать к чужеродной поверхности (адгезия), а также склеиваться между собой (агрегация), таким образом, выполняя свои качественные функции. Кроме этого, тромбоциты способны фагоцитозу инородных тел, вирусов, иммунных комплексов, тем самым, выполняя защитную функцию в антимикробной защите организма, индукции воспаления и восстановлении тканей. Тромбоциты могут захватывать и нейтрализовать патогены, продуцировать бактерицидные вещества, способные уничтожать некоторые виды бактерий и грибов. Интегрируя межклеточные взаимодействия с эндотелиальными клетками и лейкоцитами, тромбоциты помогают лейкоцитам осуществлять миграцию к очагу воспаления [1,2,3].
Самой частой причиной увеличения уровня тромбоцитов в периферической крови является реактивный или вторичный тромбоцитоз. На долю первичного тромбоцитоза, обусловленного клональной пролиферацией в костном мозге, приходится около 10 % случаев [4,5].
Реактивный тромбоцитоз является неспецифическим ответом организма на инфекционные, аутоиммунные, неопластические и другие процессы дефицит железа, спленэктомия, кровотечения, амилоидоз, целиакия, болезнь Кавасаки, гемолитическая анемия (талассемии, мембранопатии), как ответ на введение некоторых препаратов (витамин В12, андрогены, эпинефрин, эритропоэтин, глюкокортикостероиды, в том числе и ингаляционные, некоторые цитостатики и др.) [6,7,8,9].
Из инфекционных агентов, чаще всего причиной служат бактериальные инфекции, но также этиологическими факторами могут быть вирусные, паразитарные и грибковые инфекции. Этот механизм связан с увеличением уровня ИЛ-6 провоспалительного интерлейкина, вызывающего увеличение образования тромбопоэтина, который является главным регулятором созревания, деления тромбоцитов [10,11].
В последние годы отмечается рост частоты тромбоцитозов (повышения количества тромбоцитов в периферической крови более 400 х 109/л), в большинстве случаев это реактивные (вторичные, симптоматические), которые стали занимать существенное место среди первичных гематологических синдромов у пациентов, направляемых врачами на консультацию к гематологу.
Клиническое наблюдение.
В клинико-диагностической лаборатории ДГКБ №2 г. Алматы подсчет тромбоцитов осуществляется двумя методами: определение количества тромбоцитов в крови или плазме с помощью фазово-контрастного микроскопирования, подсчет тромбоцитов в гематологическом анализаторе. Гематологический анализатор нашей клиники представляет величину среднего объема тромбоцита от 6,5—12 фл.
Девочка С, 6 месяцев, поступила в соматическое отделение ДГКБ №2, г. Алматы в июне 2016, с жалобами мамы на повышение температуры и изменения в анализах мочи у ребенка. Из анамнеза, ребенок от третьей беременности, третьих родов в срок с массой тела 3900 грамм, рост 52 см. Беременность протекала на фоне токсикоза, анемии. Находится на естественном вскармливании. С рождения перенесла однократно ОРВИ, бронхит. Профилактические прививки получила согласно календарного плана. Болеет в течение последних 10 дней, острое начало с повышения температуры, участковым врачом расценено как ОРВИ, проводилось симптоматическое лечение вифирон, жаропонижающие препараты, но эффект временный, катаральных явлений не было, продолжала лихорадить. При обследовании амбулаторно в общем анализе крови: Нв-110 г/л, тромбоцитов-403х109/л, лейкоцитов-12,1х109/л, СОЭ-45 мм/ч, в ОАМ белок0,033г/л, лейкоциты-6-7 в п/з, эритроциты 1-2 в п/з, дрожжевые грибы++.
Направлена в соматическое отделение ДГКБ №2, с диагнозом острый пиелонефрит, госпитализирована в экстренном порядке. Были выполнены все стандарты обследования такой категории пациентов, исключены врожденные пороки развития мочевой и мочевыводящей системы, на УЗИ брюшной полости эхоструктурных изменений органов не выявлено, размеры почек и селезенки нормальные, из биохимических показателей был увеличен толькоСРБ до 115 мг/л (N до 5), в общем анализе мочи выявлена пиурия, лейкоциты до 12 -14 в поле зрения, бактериурия, количество мочи уменьшено, мутного цвета.
В клиническом анализе крови при поступлении выявлен лейкоцитоз до 22,8х109/л, нейтрофилез до 66% (15,05х109/л), гипохромная, нормоцитарная анемия I степени, Нв 100 г/л, Ht— 31,6%, MCV— 80,9 fl, MCH — 25,6 pg, МСНС 316 g/l, RDW— 13,5%, тромбоцитоз 1005х109/л, (тромбоцитарные индексы в норме), ускоренное СОЭ 65 мм/ч., что и послужило причиной к приглашению гематолога на консультацию (рисунок 1).
Рисунок 1 Показатели общего анализа крови пациента
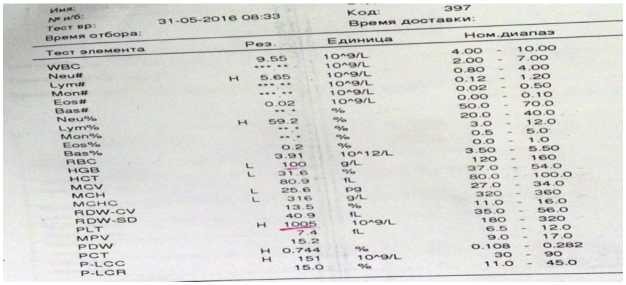
Гематологом рекомендовано ИФА на инфекции (внутриутробные, паразиты, грибы), исследование сывороточного железа и ферритина, качественных функций тромбоцитов (адгезия и агрегация тромбоцитов), повторить СРБ и общий анализ крови. Ребенок обследован на инфекции: ЦМВ Ig M-отр, Ig G-полож, ВПГ Ig M-отр, Ig G-полож, Токсоплазмоз Ig Mотр, Ig G-отр, Chlamydophila pneumonia Ig G-отр. Сывороточное железо в сыворотке умеренно снижено, при нормальном уровне ферритина.
В динамике уровень тромбоцитов растет до 1119х109/л, лейкоциты со склонностью к снижению15х109/л, нейтрофилы 50%, Нв-90 г/л, СОЭ-40 мм/ч. (рисунок 2). По клиническому состоянию отмечена положительная динамика, нормализовалась температура, продолжена антибактериальная терапия по чувствительности. На шестой день терапии основного воспалительного процесса тромбоциты уменьшились до 892х109/л, нормализовались количество лейкоцитов и формула крови, при выписке на 13 день терапии, нормализовались уровень тромбоцитов и СОЭ.
Рисунок 2 Показатели общего анализа крови
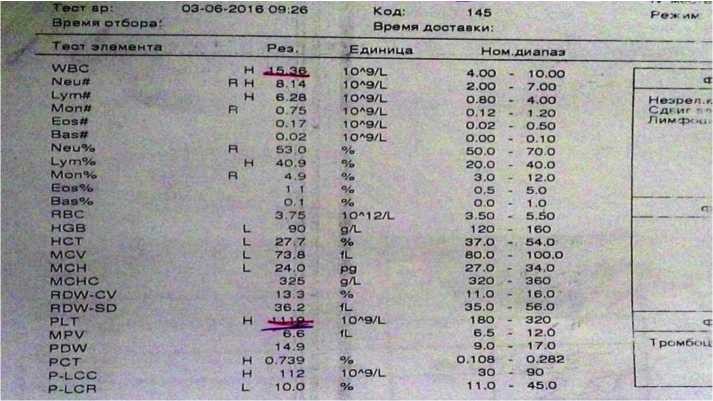
Традиционно считается, что увеличение количества тромбоцитов более миллиона (1000 х 109/л) характерно для миелопролиферативных процессов. В данном конкретном случае выявлена отчетливая прямая зависимость между содержанием тромбоцитов и активностью болезни. Несмотря на устоявшееся мнение, что реактивный тромбоцитоз обычно не превышает уровня 1000 х 109/л, наше наблюдение показывает, что число тромбоцитов может варьировать в широких пределах и достигать очень высоких значений, особенно у детей младшего возраста. Реактивный гипертромбоцитоз может способствовать ошибочному суждению о наличии у пациента миелопролиферативного заболевания, однако, как следует из представленного клинического наблюдения, при наличии инфекционного процесса в виде пиелонефрита в сочетании с железодефицитом степень повышения числа тромбоцитов не имеет решающего значения при постановке диагноза, на фоне адекватной терапии воспалительного процесса уровень тромбоцитов нормализовался.
Таким образом, пациенты с тромбоцитозами требуют активных диагностических вмешательств, неотложной верификации причины тромбоцитоза, дифференцировки первичного и вторичного тромбоцитозов, принятия решения относительно необходимости проведения специфического гематологического исследования и назначения соответствующего лечения. Поэтому при наличии тромбоцитоза более 400х109/л, для дифференциальной диагностики первичного или реактивного тромбоцитоза необходимо проводить следующие обследования:
- Осмотр врача-гематолога со сбором жалоб, анамнеза (симптомы опухолевой интоксикации), исследованием объективного статуса больного собязательным определением размеров печени и селезенки, обратить внимание на наличие эпизодов тромбозов или нарушений микроциркуляции в прошлом и у ближайших родственников. Термометрия в течение 7 дней.
- Развернутый анализ крови трехкратно, с интервалом 3-7 дней, с визуальным исследованием мазка для морфологической характеристики миелоидного ростка (нарушение созревания нейтрофилов со сдвигом формулы влево, патология размеров, формы и количества тромбоцитов, эритроцитов, наличие внутриклеточных включений, нормобластов, обратить внимание на гематокрит, СОЭ).
- Биохимическое исследование: СРБ (количественно), тимоловая проба, прокальцитонин, ЛДГ, сывороточное железо, ферритин.
- Коагулограмма развернутая с дополнительным определением антитромбина III, протеина C, протеина S, Dдимера, адгезии и особенно агрегации тромбоцитов с АДФ, ристомицином, гомоцистеином.
- Вирусная и паразитарная серология, исследования на грибы, посевы на инфекционные агенты.
- Общий анализ мочи.
- При подозрении на ревматические заболевания ревматоидный фактор, LEклетки и др.
- Ультразвуковое исследование органов брюшной полости с обязательной оценкой размеров и плотности селезенки, печени, диаметр воротной вены.
- Рентгенографическое исследование органов грудной клетки с целью выявления воспалительных изменений, опухолевого поражения и др.
- Исследование пищеварительного тракта (фиброгастродуоденоскопия, иброколоноскопия) для исключения опухолевого поражения, целиакии, портальной гипертензии с варикозным расширением вен пищевода и желудка (по показаниям).
- Развернутый анализ крови (с определением тромбоцитов) ближайших родственников.
- Морфологическое исследование миелограммы (определение соотношения миелоидного и эритроидного ростков, количественной и качественной характеристики мегакариоцитов).
- Стандартное цитогенетическое исследование крови/костного мозга (маркеры миелодиспластического синдрома и хронического миелолейкоза).
- Молекулярно-генетическое исследование крови, костного мозга на наличие bcr-abl, JAK2 V617F и транслокаций характерных для МДС. Полное клинико-лабораторное обследование, динамическое наблюдение пациента, позволяет констатировать генез тромбоцитоза.
СПИСОК ЛИТЕРАТУРЫ
- Волкова М.А. Клиническая онкогематология. — М.: Медицина, 2001. 218 с.
- Костко Н.А., Костин Г.М., Семенихин А.В., Смирнова Л.А.Костко Н.А., Костин Г.М., Семенихин А.В., Смирнова Л.А. ТРОМБОЦИТАРНЫЙ ГЕМОСТАЗ ПРИ ТРОМБОЦИТОЗАХ, ОБУСЛОВЛЕННЫХ ХРОНИЧЕСКИМИМИЕЛОПРОЛИФЕРАТИВНЫМИ ЗАБОЛЕВАНИЯМИ//Клин. лабор. диагностика. 2004. N 9. С.72.
- А.И.Воробьева Руководство по гематологии. М.: Ньюдиамед, 2002. — Т. 2. 184 с.
- Мисюрин А.В. Молекулярный патогенез миелопролиферативных заболеваний // Клиническая онкогематология. М.: 2009. №3(2). С. 211-220.
- Wiwanitkit V. Extreme thrombocytosis: what are the etiologies? // Clin. Appl. Thromb. Hemost . 2006. Vol. 12. P. 85 87.
- Schafer A.I. Thrombocytosis // N. Engl. J. Med. 2004. Vol. 350. P. 1211-1219.
- Kaushansky K. The molecular mechanisms that control thrombopoiesis // J. Clin. Invest. 2005. Vol. 115. P. 3339 3347.
- Bilic E., Bilic E Amino acid sequence homology of thrombopoietin and erythropoietin may explain thrombocytosis in children with iron deficiency anemia // J. Pediatr. Hematol. Oncol. 2003. Vol. 25. P. 919 920.
- Kazuo D. Thrombocytosis in iron deficiency anemia // Intern. Med. 2005. Vol.44. P. 1025 1026.
- Schafer A.I. Thrombocytosis // N. Engl. J. Med. 2004. Vol. 350. P. 1211-1219.
- Kaushansky K. The molecular mechanisms that control thrombopoiesis // J. Clin. Invest. 2005. Vol. 115. P. 3339 3347.