АННОТАЦИЯ
В данной статье представлены результаты уродинамического исследования у женщин периода климактерии. Дефицит эстрогенов установленная и доказанная причина урогенитальных расстройств у женщин периода климактерия. Роль эстрогенного дефицита в развитиии императивных позывов, связана в первую очередь с ультрасткуктурными изменениями в мочеполовой системе, ишемией и атрофическими изменениями в уротелий и другими факторами [1,2,3]. Большинство пациентов начало заболеваний связывает с наступлением климактерического периода.
Цель исследования – уточнение основных факторов нарушения мочеиспускания у женщин периода климактерия. Материалы и методы: Материалами исследования послужили данные амбулаторного обследования женщин 167 женщин возраста от 46-76 лет климактерического периода, с проявлениями недержания мочи (НМ) за 2016- 2018гг. Исследуемые подразделены на две группы женщины обеих групп периода климактерия и постклимактерия, с проявлениями недержания мочи «сенсорные» нарушения и вторая группа с выраженными проявлениями гиперактивности мочевого пузыря.
Результаты и обсуждение: уродинамические показатели являются основными при диагностике императивных нарушений; выполняются до и после лечения; процедуры по отбору больных имеет ключевое значение, для объективной оценки состояния нижних мочевых путей и эффективности лечения; отмечено достоверное снижение сопротивления и удельной силы сфинктера у женщин с недержанием мочи по сравнению группой женщин с «сенсорными нарушениями; возраст женщин влияет на эти показатели с высокой степенью достоверности.
Недержание мочи (НМ) – является глобальной проблемой, широко распространено среди женского населения, имеет частоту 15-30%, в зависимости от используемых методов определения диагностики [1]. Широкая распространенность НМ и нежелание женщин мириться с данной проблемой весьма очевидны [1,2]. В настоящее время важна не только правильная разработка четкого диагностического материала и лечебного алгоритма ведения женщин с данной патологией, но и определение мер профилактики последней. В урогинекологии большое внимание уделяют НМ при напряжении у женщин, ссылаясь на частоту данного недуга у рожавших женщин, и сочетается с нарушениями связочного аппарата тазовых органов и промежности. Однако, с учетом, что НМ возникает и у нерожавших женщин и отсутствие эффекта после применения передней кольпоперинеографии были пересмотрены вопросы патогенеза данного заболевания. Основным фактором риска развития НМ традиционно считается возраст женщины [3]. Развитие поллакиурии и никтурии у женщин в постменопаузе связывают с атрофическими изменениями вследствие эстрогенного дефицита, происходящими в уротелий, сосудистых сплетениях уретры, в возможно их иннервацией [4]. Положительное давление в уретре поддерживается четырмя функциональными структурами уретры: эпителием, соединительной тканью, васкуляризацией и мышечным слоем. В сосудах проявляются возрастные изменения отражающиеся в виде снижения максимального давления уретры с возрастом [1,3]. Все описанные структуры эстрогензависимые и подвергаются развитию атрофических процессов при возникновении возрастного дефицита эстрогенов. В настоящее время число женщин, достигнувших периода менопаузы или приближающееся к нему составляет более 30 % населения в развитых странах и 50% в развивающихся. Недостаточная адаптация женского организма к выключению функции яичников способствует развитию постовариоэктомического синдрома (ПЭОС), который характеризуется разнообразными расстройствами, в основе которых лежит дефицит половых гормонов, оказывающих многостороннее влияние на функцию различных органов и систем организма.
Многочисленные исследования физиологов и клиницистов показали, что при НМ при напряжении существуют выраженные нарушения замыкательного аппарата шейки мочевого пузыря, изменения ее формы, подвижность оси мочевой пузырь уретра. К истинному недержанию мочи при напряжении могут
Таблица 1. Виды нарушений мочеиспускания в зависимости от характера мнопаузы
|
Характер менопаузы |
Средний возраст (лет) |
Количество пациентов |
||||
|
первая группа |
вторая группа |
первая группа(n=81) |
вторая группа(n=86) |
|||
|
Хирургическая (1-я подгруппа) |
56,3±0,6 |
52,3±1,5 |
12 |
10,3% |
7 |
5,67% |
|
Перименопауза (2-я подгруппа) |
46,5±0,7 |
49,7±0,6 |
24 |
19,4 |
18 |
15,5% |
|
Постменопауза (2-я подгруппа) |
56,3±0,8 |
58,6±0,9 |
50 |
40,5 |
56 |
48,1% |
Таблица 2. Характеристика жалоб у исследуемых пациенток группы
|
Жалобы |
Количество пациенток |
% |
||
|
Первая группа (n=81) |
Вторая группа (n=86) |
Первая группа |
Вторая группа |
|
|
Учащенное мочеиспускание |
71 |
64 |
57,51 |
55,04 |
|
Никтурия |
27 |
17 |
21,87 |
10,32 |
|
Ургентное мочеиспускание |
32 |
11 |
29,92 |
9,46 |
|
Императивное недержание |
65 |
7 |
52,65 |
6,02 |
|
Чувство неполного опорожнения мочевого пузыря |
10 |
16 |
5,16 |
8,91 |
|
Затрудненное мочеиспускание |
11 |
3 |
12,96 |
2,58 |
Таблица 3. Частота различных нарушений мочеиспускания у обследованных пациенток(n=167).
|
Симптомы |
Возраст |
Длительность менопаузы |
|
Вагинальная атрофия |
58,8±1,2 |
5,14±1,28 |
|
Вагинальная атрофия и недержание мочи |
56,5±1,6 |
7,81±1,12 |
|
Поллакиурия |
56,8±1,6 |
5,41±1,18 |
|
Поллакиурия +недержание мочи |
58,2±2,3 |
6,2±1,14 |
присоединиться и симптомы гиперактивного мочевого пузыря (ГМП).
Гиперактивный мочевой пузырь (ГМП) является распространенным заболеванием, и согласно определению Международного общества по удержанию (International continence society, ICS) подразумевает наличие внезапных сильных позывов к мочеиспусканию (ургентность) в сочетании или без ургентного недержания мочи, что может сопровождаться учащенным мочеиспусканием и ноктурией (ночные пробуждения для опорожнения мочевого пузыря) [1,3,4]. С возрастом частота выявления ГМП увеличивается. Принято считать, что в основе ГМП лежит нарушение регуляции сократительной активности гладких миоцитов мочевого пузыря, что проявляется детрузорной гиперактивностью в виде непроизвольных сокращений детрузора. Для удержания мочи максимальное давление в уретре должно превышать давление в мочевом пузыре. Это выражается как положительный градиент уретрального давления.
Одним из клинических проявлений эстрогенного дефицита является неблагополучие со стороны урогенитального тракта. Доказана роль дефицита эстрогенов в развитии урогенитальных расстройств (УГР), которые являются осложнением атрофических и дистрофических изменений в эстроген зависимых тканях и структурах мочеполового тракта.
Климактерия является период жизни женщины, во время которого происходит постепенное угасание функции яичников, развитие эстрогенного дефицита (ЭД), формирование климактерических расстройств, в том числе урогенитальных [7].
Симптомы недержания мочи при напряжении связаны с гипермобильностью мочевого пузыря и уретры, а также недостаточностью внутреннего сфинктера уретры. Несмотря на признанную роль ЭД в патогенезе развития атрофического уретроцистита и истинного НМ при напряжении, и взляд на них как на основные маркеры старения, существует много разногласий по поводу их диагностики.
Диагностическими критериями императивных нарушений расстройств мочеиспускания являются некоординированные колебания детрузорного или максимального уретрального давления более чем на 15 см.водн.ст, сниженный максимальный цистометрический объем, повышенный индекс уретрального сопротивления. Принимая во внимание, что недержание мочи является одним из симптомов, происходящих в нижних отделах мочевых путей и принадлежащих к нарушениям фазы заполнения цикла мочеиспускании, нормальная функция уретры играет важную роль в обеспечении надлежащего механизма воздержания. Несмотря на дискуссии относительно клинического значения признаков инконтиненции, они рассматривается как золотой стандарт для объективной диагностики и интерпретации нижней дисфункции мочевого тракта, особенно при наличии неоднозначных жалоб и, перед планированием хирургического лечения по недержанию мочи. Учитывая что показатели мочеиспускании цистометрии были довольно широко проанализированы для женщин-пациентов с и без признаков НМ, профилометрия давления мочеиспускательного канала (УПП) остается одним из наименее изученных и несколько неоднозначных уродинамических тестов.
Цель: Уточнение основных факторов нарушения мочеиспускания у женщин периода климактерия.
Материалы и методы: Исследовано 167 женщин возраста от 46-76 лет, опрос женщин проведен с помощью анкетирования по определению встречаемости НМ. Проведено исследование женщин с НМ для уточнения особенностей нарушения мочеиспускания и изменения уродинамических показателей у пациенток с учащенными позывами в дневное и ночное время (более 8 ми раз в сутки) императивными позывами. Жалобы больных сопровождались изменениями в дневнике мочеиспускания и прокладочном тесте. Средний возраст больных составлял 55,53±4,74 лет (от 46,1 до 75,7 лет), все женщины в периоде менопаузы, контрольной и основной группы. Основную группу составляют женщины с НМ, стрессового и императивного характера, контрольную группу составляют женщины имеющие жалобы периодически возникающих «сенсорных симптомов» сопровождающихся «сухой» ГАМП.
Частота различных нарушений мочеиспускания у обследованных женщин (n=167)
В таблице 1 отмечен возраст и характер менопаузы, хирургическая менопауза превалирует у пациенток первой группы с проявлениями НМ, по сравнению с контрольной группой, характеризующие влияние оперативного вмешательства на периферическую иннервацию нижних мочевых путей осуществляемое вегетативной (парасимпатической и симпатической) и соматическими отделами нервной системы.
Проявления перименопаузы имеют более высокий показатель у исследуемых женщин с проявлениями НМ.
Постменопауза выявлена у большинства женщин второй контрольной группы-48,1%, по сравнению с основной группой 40,5%, женщин периода климактерия, 48,1% постменопаузальных женщин страдают умеренными проявлениями атрофических изменений слизистой влагалища, что постепенно приводит к снижению клеточного и гуморального иммунитета человека, несмотря на то, что имеется признаки урогенитальных расстройств.
Анализ жалоб пациенток, как видно из таблицы 2 показывает, превалирование учащенного мочеиспускания у женщин первой группы 57,51%, по сравнению с пациентками женщин второй группы 55,04%. Никтурия повышена также у женщин пациенток первой группы 21,87% по сравнению с женщинами второй группы 10,32%. Проявления императивной симптоматики выражено у женщин первой группы с НМ. Проявления сенсорной симптоматики, как чувства неполного опорожнения мочевого пузыря в данном исследовании превалирует у женщин второй группы 8,91% по сравнению с первой группой женщин, у которых данный показатель 5,16%. Проявления затрудненного мочеиспускания более выражено у группы пациенток с «сенсорными» нарушениями.
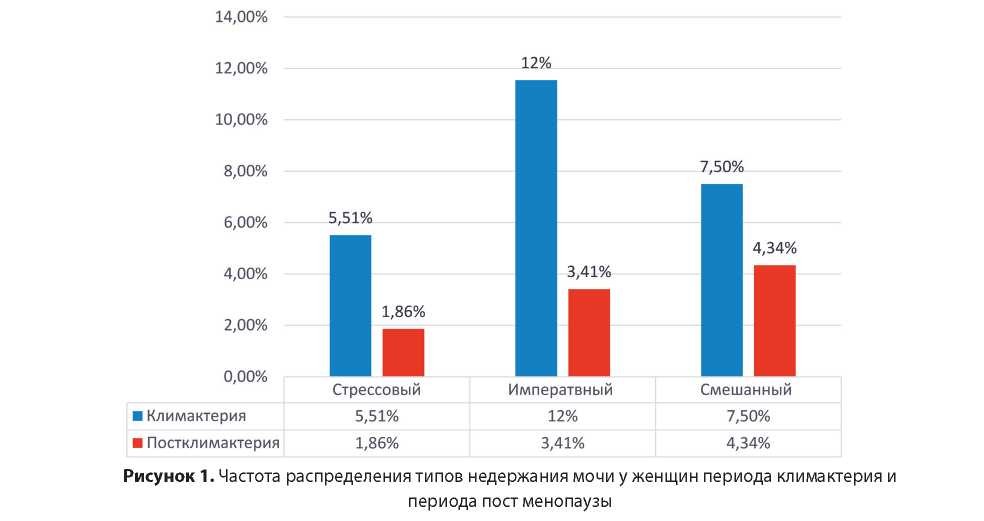
По результатам исследования пациенток с проявлениями НМ в периоде климактерия и постклимактерия, отмечено, что наибольший показатель проявления инконтиненции выявлено у женщин периода климактерия. Данные полученные нами показывает преобладание симптомов среди обследованных женщин свидетельствует о превалировании императивных нарушении с увеличением возраста и длительности постменопаузы. Стрессовый тип НМ наблюдается в большинстве у женщин периода перименопаузы 5,51%, по сравнению с женщинами периода пост менопаузы 1,86%.
Ургентность проявляемая в большинстве как императивное нарушение мочеиспускания, по данным анализа (рисунок 3) отмечено, что показатель императивного типа НМ проявляется больше у женщин периода климактерия, по сравнению у женщин постменопаузы, где показатели императивного типа НМ 3,14%.
Увеличение встречаемости и выраженности инкон- тиненции с каждой декадой жизни находит свое отражение в структуре обращении по данным анализа рис
- Смешанный тип НМ, имеет нарастающий показатель в пользу женщин периода климактерия 7.50%, по сравнению с группой женщин периода постменопаузы 4,34%.
При анализе частоты различных симптомов нарушения мочеиспускания у пациентов с нарушениями мочеиспускания были получены результаты, указанные в таблице 3.
Полученные данные при проведении анализа симптомов среди обследованных женщин, свидетельствует об усугублении симптомов императивных нарушений с увеличением возраста и длительности пост менопаузы.
При анализе суточного ритма мочеиспускания пациенток с различными нарушениями мочеиспускания, отмечено, что проявления вагинальной атрофии выявлены у женщин как самостоятельно, так и с проявлениями императивной симптоматики.
Урофлоуметрия может служить наиболее простым, физиологическим неинвазивным функциональным методом исследования. Она позволяет оценить процесс опорожнения МП, который зависит от сократительной способности детрузора, влияния внутрибрюшного давления, степени открытия шейки и замыкательного аппарата МП, а также наличия препятствия к оттоку в области шейки и в уретре.
Таблица 4. Характер основных функциональных нарушений по данным уродинамического обследования.
|
Показатели |
Императивное недержание мочи |
Гиперактивность детрузора |
Нестабильность уретры |
Повышенная чувствительность мочевого пузыря |
|
n |
34 |
87 |
16 |
20 |
|
Q max мл/с |
13,70±6,19* |
09,77±4,17* |
18,24±4,18* |
20,15±3,18 |
|
Q сред |
9,17±5,75 |
10,11±6,12 |
8,12±3,36* |
10,15±2,11 |
|
Остаточная моча |
12,20±4,91 |
23,94±6,65* |
81,11±11,24** |
15,0±5,16 |
|
V max. мочевого пузыря, мл |
233,88±41,12 |
396±69,21 |
380,0±71,77 |
241,18±4,11 |
|
*-р<0,05 внутригрупповая достоверность **-межгрупповая достоверность |
||||
и дорогостоящих проблем в ворастной медицине [6]. Для уточнения особенностей нарушения мочеиспускания, и изменения уродинамических параметров у пациенток с учащенном позывами на мочеиспускание в дневное и ночное время более 8-ми раз в сутки обследовано 167 женщин, основная масса указанных пациентов имеет ГАМП, жалобы исследованных пациенток сопровождались изменениями в дневнике мочеиспускания. Анализируя результаты фазы эвакуации в ходе КУДИ среди исследуемых пациенток выявлено, что наибольшая максимальная скорость потока приходится на пациенток с сенсорными нарушениями в данном случае при нестабильности уретры.
Полученные показатели оценивают качественно (анализ быстроты степени нарастания урофлоуметри- ческой кривой) и количественно (определение максимальной объемной скорости потока мочи и времени мочеиспусканий) при одновременном сравнение с их нормальными значениями для данного объема выпущенной мочи. Уродинамические исследования подтвердили, что признаки инфравезикальной обструкции выявлены у лиц с ГАМП, эти данные у женщин с недержанием мочи изменяются с возрастом.
Уродинамика нижних мочевых путей зависит от состояния стенок мочевого пузыря (детрузора) и сфинктера мочеиспускательного канала.
Результаты проведенного исследования подтверждают мнения других исследователей о наличии связи между частотой мочеиспускания и императивных позывов, с одной стороны, и степенью ухудшения качества жизни больных, с другой [7, 8, 14]. Возраст больных с ГАМП тоже оказывает определенное влияние на качество жизни больных.
Выводы
- Уродинамическая инвазивная диагностика должна выполняться до и после проведения лечения при наличии императивных нарушений.
- Особенность выполнения процедуры по отбору больных имеет ключевое значение, так, как только в этом случае удается объективно установить не только состояние нижних мочевых путей, но и оценить эффективность лечения.
- Имеется достоверное снижение сфинктерного сопротивления и удельной силы сфинктера у женщин с недержанием мочи по сравнению с контрольной группой.
- Возрастной показатель в сравниваемых группах женщин имеет высокую достоверность, следует признать вышеуказанные показатели в качестве диагностических критерии оценки недостаточности сфинктера у больных.
ЛИТЕРАТУРА
- Глыбочко П.В., Аляев Ю.Г. Интегративная урология. - М.: Медфорум. - 2014. - С.185.
- Joachim W. Thüroff., Paul Abrams., Karl-Erik Andersson., Walter Artibani., Christopher R., Сhapple, Marcus J. Drake., Christian Hampel., Andreas Neisius., Annette Schröder., Andrea Tubaro. EAU Guidelines on Urinary Incontinence// European Urology, V- 59 (2011), Issue 3, P. 387-400.
- Abrams P., Cardozo L., Fall M., Griffiths D., Rosier P., Ulmsten U., et al. The standardization of terminology of lower urinary tract function: report from the Standardization Sub-committee of the International Continence Society // Neurourol. Urodyn.- 2002.-Vol. 21.- P.167-178.
- Аляев Ю.Г., Балан В.Е., Григорян В.А., Гаджиева З.К. Особенности расстройств мочеиспускания у женщин в климактерии. - Смоленск, Маджента, 2007. - С.6, 20,22,92-93.
- Jung H.B., Kim H.J., Cho S.T., Current perspective on geriatric lower urinary tract dysfunction// Korean J Urol., 2015, IV-56, №4, P.266-75.
- Сметник В.П. Медицина климактерия //Москва. Литерра, 2006. - С. 18, 64, 89.
- Papa Petros P.E. The Female Pelvic Floor Function, Dysfunction and Management According to the Integral Theory //3rd edition, Springer, 2010; P. 32- 34.
- ВОЗ. Старение и жизненный цикл. Всемирный доклад о старении и здоровье. - Идентификационный номер ВОЗ: WHO/FWC/ALC/15.01. - 2015. - 34 с.
- Nishi M., Shinkai S., Yoshida H., Fujiwara Y., Fukaya T., Amano H., Ogawa K., Kim M.J., Watanabe N. Prevalence and characteristics of frailty among community-dwelling older people in Japan. 01. 2013. // Int J Urol, 20: Р. 911–916.
- Abrams P. Urodynamics. Springer-Verlag London Limited. 2006. - р. 347.
- Sharipova K., Pilsetniece Z., Bekmukhambetov Y., Vjaters E. The Correlation of Urethral Pressure Profilometry Data in Women with Different Types of Urinary Incontinence. Urol Int. 2016. 97(2): P.218-23.
- Cynthia A. Brincat, John O. L. DeLancey, Janis M. Miller. Urethral closure pressures among primiparous women with and without levator ani muscle defects //Int Urogynecol J. 2011 Dec; 22(12): 1491–1495.
- Abrams P, Cardozo L, Khoury S, Wein A. Incontinence. 5th Edition, EAU, 2013; 28.
- Irwin DE, Kopp ZS, Agatep B, Milsom I, Abrams P. Worldwide prevalence estimates of lower urinary tract symptoms, overactive bladder, urinary incontinence and bladder outlet obstruction. BJU international. 2011; 108(7). P.1132–8.
- Milsom I., Altman D, Lapitan M.C., Nelson R., Sillén U., Thom D. Epidemiology of urinary (UI) and faecal (FI) incontinence and pelvic organ prolapse (POP); 2015: P.35-112.
- Hannestad Y.S., Rortveit G., Sandvik H. et al.: Accommunity-based epidemiological survey of female urinary incontinence: the Norwegian EPINCONT study. Epidemiology of Incontinence in the County of Nord-Trondelag. 2000 //J Clinic Epidemiol, V-53: Issue-11, Р. 7-1150
- Hanskaar S., Burgio A., Diokno A.C., Herzog A.R., Hjlms K., Lapitan M.C.; Epidemiology and Natural History of Urinary Incontinence (UI); 2013. – P.177-178.
- Yoon B.I., Han K-D., Lee K.W., Kwon H.S., Kim S.W., Sohn D.W., et al. Insulin Resistance Is Associated with Prevalence of Physician-Diagnosed Urinary Incontinence in Postmenopausal Non-Diabetic Adult Women: Data from the Fourth Korea National Health and Nutrition Examination Survey. PLoS ONE 10(11). 2015. P.13.