АННОТАЦИЯ
В статье освещены результаты мониторинга критических состояний в периоде новорожденности. Проведен анализ карт учета критических детей в возрасте от 0 до 28 дней жизни с массой тела 1500 гр. и более, находящихся в ОРИТН (отделение реанимации и интенсивной терапии новорожденных) по Республике Казахстан, за 2017 год. Выявлены основные нозологические структуры, проведен статистический анализ между количеством поданных по критической сводке и умерших новорожденных с весом 1500 грамм и более за данный период. Выявлены сопутствующие и фоновые патологии, средние сроки передачи детей по критической сводке. По нозологической структуре на первом месте находятся состояния перинатального периода. ВПР (врожденные пороки развития) занимают второе место, далее ВПС (врожденные пороки сердца), что не соответствует данным по структуре младенческой смертности, где ВПС больше. Количество инфекционных заболеваний у новорожденных, в том числе ВУИ (внутриутробные инфекции) неясной этиологии имеют тенденцию к росту и находятся на третьем месте. Большая частота ЗВУР (задержка внутриутробного роста и развития) - 40% случаев, является неблагоприятным показателям состояния здоровья матерей. Мониторинг критических состояний новорожденных позволяет своевременно реагировать на проблемы в отдаленных регионах: проблемы в транспортировке, диагностике (отсутствие оборудования или специалиста, ограниченный спектр лабораторных исследований), терапии (отсутствие лекарственных средств, реанимационного оборудования, узких специалистов) при условии своевременной и полноценной подачи необходимой информации. Если по критической сводке новорожденный в течение 3-х суток продолжается оставаться в критической зоне, то вышестоящими инстанциями по иерархии и по принципу регионализации должны быть приняты соответствующие мероприятия по оказанию медицинской помощи: теле-консультации, перевод новорожденного на соответствующие уровни регионализации, что позволит улучшить ситуацию по заболеваемости и смертности. Резервы для снижения летальности новорожденных это решение вопросов кадрового обеспечения и оснащения, повышение качества проводимых пренатальных скринингов и консилиумов в регионах.
В Республике Казахстан демографическая политика направлена на рост рождаемости, формирование здорового образа жизни, снижение смертности и, как следствие, рождаемость в стране имеет тенденцию к постепенному увеличению [1]. Современные достижения в неонатологии способствуют выхаживанию все большего количества недоношенных с экстремально низкой массой тела и новорожденных с врожденными пороками развития. За последние десятилетия имеется тенденция к снижению младенческой смертности, в 2007 году данный показатель составил 14,6 %〇, тогда как в 2017 г. имеется снижение до 8,1 %〇 [2]. Динамика младенческой смертности в PK указана в рисуноке 1.
За последние десятилетия были усовершенство-

ваны акушерские технологии, внедрена антенатальная стероидная профилактика беременных женщин из группы риска, сурфактант-заместительная терапия и не инвазивные методы респираторной поддержки, разработано современное медицинское оборудование и клинические протокола, что позволило повысить выживаемость новорожденных из группы с ЭНМТ [3,4,5].
Вместе с тем, показатели младенческой смертности остаются высокими по сравнению с другими странами. К примеру, в 2017 году младенческая смертность в Российской Федерации составила 5,3, в Казахстане 7,9. По поручению Министра здравоохранения и социального развития PK с 24 апреля 2016 г. начата работа по мониторингу критических состояний у новорожденных в Республике. По критической сводке подавались все новорожденные в тяжелом состоянии (с клиникой любой органной дисфункции), с весом 1500 гр. и выше [6].
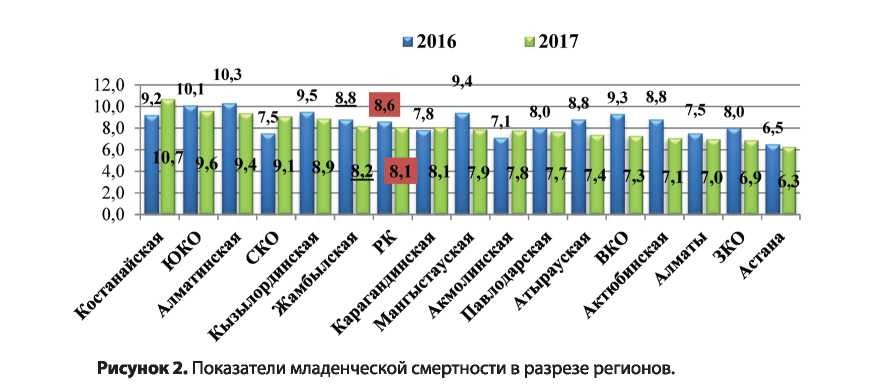
В целом, за время мониторирования критических состояний, наметилась положительная тенденция по снижению смертности в периоде новорожденное™, но в ряде регионов уровень младенческой смертности остается выше республиканских значений, в таких как: Костанайская (2016-9,2%〇 и 2017-10,7%〇) и Северо-Казахстанская области (2016-7,5%〇 и 2017 r.-9,l%o) с тенденцией к увеличению. Имеются и ряд других регионов - ЮКО, Алматинская, CKO, Кызылордин- ская, Жамбылская, где младенческая смертность выше республиканских значений, но в этих регионах по результатам 2017 г. наметилась тенденция к снижению. Показатель младенческой смертности в разрезе регионов показан в рисунок 2.
Таблица 1. Количество детей с летальным исходом и количество критических новорожденных в разрезе регионов
|
Регионы |
Количество критических |
Количество умерших (свыше 1500 гр.) |
|
г. Астана |
445 |
39 |
|
г. Алматы |
492 |
71 |
|
Акмолинская |
10 |
19 |
|
Алматинская |
130 |
128 |
22
За 2017 г. по республике было подано свыше 15000 карт учета детей в возрасте от 0 до 28 дней жизни с массой тела 1500 гр. и более, находящихся в критическом состоянии в ОРИТН. В среднем один новорожденный передавался по критической сводке в течение 3 дней, более длительные сроки (7 и более суток) составляли у новорожденных с ВПС. Итого 3091 новорожденный зарегистрирован по критической сводке.
При сопоставлении количества новорожденных передающихся как критический с количеством умерших новорожденных, родившиеся с весом выше 1500 гр., было выявлено, что в ряде регионов их количество было больше, по сравнению с умершими за данный период (Таблица 1). Например, в ЮКО по критической сводке было подано 975 новорожденных, из которых с летальным исходом -193 новорожденных (20% от «критических»), что можно расценить как правильная организация помощи новорожденным при критических состояниях и их оценка тяжести. Но имелась и другая ситуация, когда по критическим было подано меньшее количество новорожденных, чем было с летальным исходом за 2017 г. К примеру в CKO 3-е новорожденных по критической сводке, а количество умерших новорожденных 14, аналогичная ситуация в BKO, Атырауской, Акмолинской областях.
|
Актюбинская |
108 |
54 |
|
Атырауская |
18 |
33 |
|
BKO |
28 |
44 |
|
Жамбылская |
162 |
47 |
|
ЗКО |
55 |
36 |
|
Костанайская |
68 |
54 |
|
Карагандинская |
164 |
59 |
|
Кызылординская |
159 |
29 |
|
Мангистауская |
138 |
50 |
|
Павлодарская |
26 |
21 |
|
CKO |
3 |
14 |
|
ЮКО |
975 |
193 |
|
Научные центры |
ПО |
56 |
|
PK |
3091 |
974 |
16 до 32% [11,12]. Данная тенденция имеет место и по результатам мониторинга критических состояний. Сложившаяся ситуация объясняется увеличением выживания недоношенных детей с экстремально низкой массой тела.
Несоответствие количества поданных по критической сводке новорожденных и высокий показатель смертности в разрезе регионов, возможно, свидетельствует о недооценке тяжести состояния новорожденных.
По результатам мониторинга, среди ВПР на первом место ВПР ЖКТ, после находятся ВПС, что связано с низким качеством проводимых пренатальных УЗИ исследований и отсутствием специалистов и оборудования в регионах, для проведения своевременного исследования на ВПС. Смертность от ВПС занимает первое место среди ВПР в периоде новорожденности [2].
Высокий показатель инфекционных заболеваний по критическим состояниям у новорожденных (10,6%) и прирост в динамике инфекционных заболеваний в структуре младенческой смертности, наличие в сопутствующей патологии у 46% новорожденных ВУИ неясной этиологии, требует обратить внимание на причины инфекционных заболеваний, разработать адаптированные критерии для ранней диагностики инфекционных осложнений, ВУИ у новорожденных и соответствующие методы интенсивной терапии.
Наличие ЗВУР у более 40% детей, требует принять соответствующие меры по оздоровлению женщин фертильного возраста, планированию семьи.
Мониторинг критических состояний позволяет своевременно реагировать на проблемы в отдаленных регионах связанные с оказанием медицинской помощи новорожденным, при условии его своевременного отправления и полноценной подачи всей необходимой информации с указанием имеющихся проблем. Если по критической сводке новорожденный в течение 3 суток продолжается оставаться критическим, то вышестоящими инстанциями по иерархии и по принципу регионализации на уровне ОПЦ, ОВД и Научных центров должны быть приняты соответствующие мероприятия: телеконсультации, перевод новорожденного на соответствующие уровни регионализации для улучшения ситуации по заболеваемости и смертности у новорожденных.
Выводы:
- В нозологической структуре переданных по критической сводке новорожденных и летальности, состояния перинатального периода занимают первое место, обусловленное увеличением выживаемости недоношенных с ЭНМТ;
- разные позиции ВПС по критической сводке и в структуре младенческой смертности, свидетельствуют о низком качестве проводимых пренатальных скринингов и нехваткой, либо отсутствием специалистов по лучевой диагностике как ВПС, так и ВПР в целом;
- высокие показатели инфекционных заболеваний у новорожденных, в том числе ВУИ, а также частота ЗВУР в 40% случаях - требует усилить мероприятия по санации хронических очагов инфекции у женщин фертильного возраста, оздоровлению, повышению информированности и настороженности населения в отношении инфекционных заболеваний, планированию семьи, повышению уровня самоответственности за свое здоровье и здоровья будущего потомка;
- большое количество ВУИ неясной этиологии связано с наличием проблем в диагностике инфекционных заболеваний: отсутствие соответствующей лабораторной службы в регионах, низкое качество выполняемых исследований;
- мониторинг критических состояний у новорожденных способствует своевременному реагированию и принятию решений в лечебно-диагностической и организационной тактике, при заполнении всех пунктов специалистами на местах;
- имеются резервы для снижения летальности новорожденных при решении вопросов кадрового обеспечения и оснащения, повышения качества проводимых пренатальных скринингов и работы пренатальных консилиумов в регионах.
ЛИТЕРАТУРА
- Доклад о положении детей в Республике Казахстан, Министерство образования и науки PK, Комитет по охране прав детей. Астана, 2016г.
- Здоровье населения PK и деятельность организаций здравоохранения в 2016 г. Статистический сборник, Астана, 2017 г.
- Сахарова Е.С., Кешинян Е.С., Алямовская Г.А. Организация отделений последующего наблюдения в постнеонатальном периоде детей, родившихся недоношенными. Росс. Вестник перинат и педиатрии. 2016; 1: с.80-89.
- Байбарина Е.Н, Дегтярев Д.Н., Кучеров Ю.И. и др. Совершенствование ранней хирургической помощи детям с врожденными пороками развития. Росс. Вестник перинат и педиатрии, 2011; 2: с.12-19
- Chowdhuiy О., GreennoughA. Neonatal ventilatory techniques - which are best for infants bom at term? // Arch. Med.Sci.2011. Vol. 7, N 3. P. 381-387.
- Поручение M3CP PK от 27.04.16 г. №23-4-14/2777 - О мониторинге критических состояний у новорожденных.
- Александрович Ю.С., Пшениснов К.В. Интенсивная терапия новорожденных. // Спб.: Издательство Н-Л. 2013. с. 671.
- Александрович Ю.С., Гордеев В.И., Пшениснов К.В. Интенсивная терапия инфекционных заболеваний у детей. Спб.: ЭЛБИ - Спб. 2010. 320 с.
- Иванов Д.О., Евтюков Г.М. Интенсивная терапия и транспортировка новорожденных детей. Спб.: Человек 2009. 612с.
- Любомудров В.Г., Кунгурцев В.Л., Болсуновский В.А. и др. Коррекция врожденных пороков сердца в периоде новорожденности // Российский вестник перинатологии и педиатрии. 2〇〇7.№3. С. 9-13.
- Ведение детей с бронхолегочной дисплазией. Федеральные клинические рекомендации. Союз педиатров России. Российская ассоциация специалистов перинатальной медицины. М. Педиатр, 2014;52.
- Овсянников Д.Ю. Система оказания медицинской помощи детям, страдающим бронхолегочной дисплазией. Руководство для практикующих врачей. М.2014; 151.