АННОТАЦИЯ
Синдром «сухого глаза» распространённое заболевание, характеризуется разнообразными симптомами. Согласно определению, это мультифакториальное заболевание, которое сопровождается нарушением и нестабильностью слезной пленки и приводит к ксерозу роговицы и конъюнктивы. Данным заболеванием страдают более 1 млрд. людей, к факторам риска можно отнести: возраст, пол (женщины чаще страдают), ношение контактных линз, курение, использование современных цифровых технологий, например: смартфоны, компьютеры. При этом пациенты могут испытывать дискомфорт, снижение зрения, сухость, ощущение инородного тела и др. жалобы. Все выше перечисленное отражается на повседневной жизни пациентов. Механизм развития заболевания связан с нарушениями устойчивости слезной пленки, которое проявляется изменением состава слезной пленки. Следует отметить, что имеются нарушения переднего эпителия роговицы, что способствует формированию прероговичных разрывов и тем самым вызывают ксероз поверхности роговицы. С возрастом развивается катаракта, лечение которой отражается на течение синдрома «сухого» глаза. При этом проведение факоэмульсификации и использование капель для консервативного лечения продолжительный период времени способствует ухудшению состояния роговицы. Во время осуществления операции по удалению катаракты применяются анестетики, которые могут содержать консервант бензалконий-хлорид. Он способствует нестабильности слезной пленки и нарушению продукции муцина, необходимого для придания эпителию гидрофильных свойств. Немаловажным является проводимый разрез, а именно его глубина. Следует отметить влияние операционного света на роговицу во время операции, чтобы предотвратить негативные последствия рекомендовано использование фильтров. Для лечения данного заболевания используются большой спектр медикаментозных препаратов, а именно заменители слез – «искусственная слеза». На современном этапе они отличаются по составу и механизму действия. Наибольшей эффективностью для пациентов после проведения факоэмульсификации является препараты, содержащие 1% карбоксиметиллоцеллозу натрия. При назначении этих глазных капель следует учитывать текущее состояние глазной поверхности. Таким образом, синдром «сухого» глаза –мульти факториальное заболевание, который характеризуется специфическим симптомокомплексом. После проведения оперативного лечения катаракты надлежит изменять течение заболевания синдрома «сухого» глаза, для чего необходимо назначить лечение.
Внастоящее время мы не можем представить наш современный мир без информационных технологий. Длительная работа за компьютером, интернет, цифровые приставки, смартфоны, развитие телевидения способствует уменьшению частоты мигания во время зрительных нагрузок. Это в свою очередь приводит к росту числа заболеваний глазной поверхности. Одним, из которых является синдром сухого глаза, которым страдают более 1 миллиарда людей в мире [1].
Синдром «сухого глаза (ССГ) - наиболее часто встречающаяся патология на данный момент. ССГ или роговично-конъюнктивальный ксероз – комплекс клинико-функциональных признаков высыхания (ксероза) поверхности роговицы и конъюнктивы вследствие длительного нарушения стабильности слезной пленки, покрывающей роговицу [2].
Следует отметить, что сведения о самом понятии «сухой глаз» появились примерно 30 лет тому назад. Ранее симптоматику «сухого глаза» рассматривали под разными заболеваниями. Поэтому только в 1995 г впервые было дано определение сухого глаза. При этом «сухой» глаз рассматривался не как заболевание, а как синдром. Исходя из данных того времени, причина в «сухом глазе» устанавливалась как нарушение количества и качества слезной пленки. Затем в 2007 г после международных исследований было впервые опубликовано определение ССГ. На протяжении 10 лет велось изучение данного вопроса, и сегодня уже установлено, что ССГ мульти факториальное заболевание с характерными признаками, такими как: дискомфорт, нарушение зрения, нестабильность слезной пленки с последующим повреждением глазной поверхности. Осложняется повышенной осмолярностью слезной пленки и воспалением глазной поверхности[3].
Вопрос распространённости и эпидемиологии данного синдрома очень разнообразен. Так, в российской литературе, отмечается, что в 1998 г. ССГ был выявлен приблизительно у 2% населения мира, уже в 2001 г 10-15 %, а к 2004 г в некоторых регионах число выросло до 63%. Также надо иметь ввиду, что примерно у 30-40 % больных офтальмологического профиля можно обнаружить признаки, характерные для ССГ. Важно значение имеет возраст, так в этих данных 12 % приходятся на группу лиц в возрасте до 40 лет, а 67% старше 50 лет. Помимо этого, 2025 % пациентов, имеющие патологию роговицы и конъюнктивы, страдают ССГ.
На территории Казахстана не проводились исследования по изучению распространенности данного заболевания. Так как, согласно работам, проведенным в Казахстане, не ведется учет пациентов, страдающих данным заболеванием. В связи с этим затрудняется эпидемиологический подсчет пациентов с данной нозологией[4].
Если рассматривать иностранные источники, то показатели распространённости варьируют от 5-30% мирового населения от 50 и старше, одна треть из них женщины [5].
По последним данным, число пациентов, страдающих данным заболеванием, значительно возросло. При этом Помимо патогенеза данногоозаболеван заболевание классификацию. Так, систематизациягССГ был следовательно, тоже. Также, надо взять во внимание и пол, женщины чащеподвержены данному заболеванию, чем мужчины. Национальность тоже имеет значение, к ССГ чаще предрасположены азиаты[6].
Таким образом, на сегодняшний день синдром «сухого глаза» стал заболеванием с множественными причинами, как во внутренней, так и внешней среде. В связи с этим количество людей, страдающих с данной патологией, увеличивается из года в год.
Основной механизм возникновения данного заболевания связан с изменениями в стабильности слезной пленки, функция которой заключается в защите передней поверхности глазного яблока. Толщина слезной пленки варьируется от 6-12 мкм. Слезная пленка находится в конъюнктивальной полости, распределяется по передней поверхности роговицы. Делится на 3 слоя: муциновый, водянистый и липидный. Каждый из этих слоев различен по функциям и по морфологическому составу. Муциновый слой отвечает за придание гидрофильных свойств роговице. Водянистый слой исполняет транспортную функцию, отвечает за доставку кислорода и удаление ненужных элементов. Липидному слою характерно препятствие испарению водянистого слоя. Поэтому нарушения состава слезной пленки, а именно ее сокращение (слезы, муцинов, липидов) способствует развитию синдрома сухого глаза [7]. Второй причиной этих изменений является экзогенные факторы, которые способствуют истончению слезной пленки при избыточном испарении. Для данного процесса характерно нарушение переднего эпителия роговицы. Итогом этих процессов является образование следует рассмотретьииемеждународную в прероговичной принята в 2007 г Международнойарабочей е движения не способствует восстановлению ее целостности. Эти разрывы на роговице, подобны сухим участкам, они не имеют муцинового слоя, поэтому данные дефекты являются морфологической основой клинических проявлений ССГ.
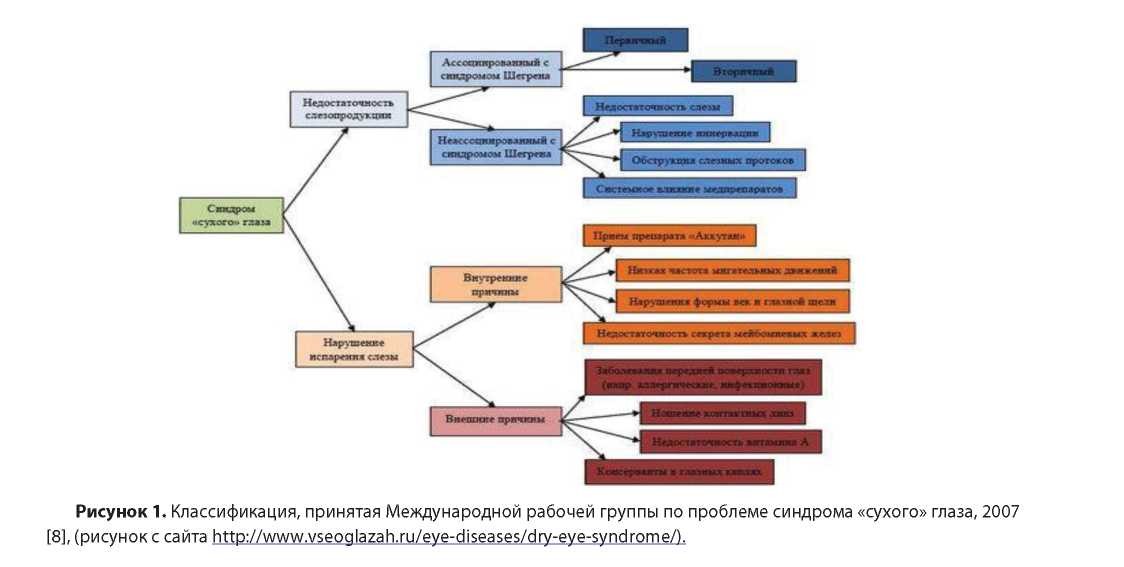
Помимо патогенеза данного заболевание следует рассмотреть и международную классификацию. Так, систематизация ССГ была принята в 2007 г Международной рабочей группой по проблеме синдрома «сухого глаза».
Клиника. Следует отметить, что клинические проявления ССГ своеобразны. Так, большое значение имеют жалобы пациентов. Например, после осмотра более 1600 больных, Е.Е.Сомов разделил жалобы пациентов на 2 группы: специфические и параспецифические. К первой группе относится: болезненная реакция на инстилляцию в конъюнктивальную полость индифферентных капель; плохая переносимость ветра, табачного дыма, ощущения «сухости» глаз. К параспецифическим можно отнести: ощущения инородного тела, ощущения «жжения, рези», снижение работоспособности, именно к вечеру, светобоязнь и колебания остроты зрения в течение дня.
Помимо жалоб пациентов определяются следующие клинические проявления: более или менее выраженная гиперемия конъюнктивы, повреждения эпителия роговицы, в виде эрозий. Уменьшение слезного мениска у края нижнего века. Вдобавок к этому, часто встречаются признаки дисфункции мейбомиевых желез и истончением краев век. Как правило, данная дисфункция сопровождается с воспалением – блефаритом или закупоркой протоков с отделяемым [9]. В тяжелых случаях образуется рубцевание конъюнктивы либо поражения со стороны роговицы. Осложнения протекают в форме ксеротической язвы, рубцового ксероза конъюнктивы и в виде паренхиматозного ксероза роговицы [10]. В иностранных источниках указывалось, что бывают пациенты со значительным дискомфортом, но при этом нет явно выраженных клинических проявлений. Так же встречаются пациенты с тяжелыми патологическими признаками, но при этом их жалобы незначительны [9].
В данной таблице представлена оценка степени тяжести согласно Международной программе по синдрому «сухого глаза», 2007 г.
Таблица 1. Оценка степени тяжести синдрома сухого глаза, материалы с сайта http://www.vseoglazah.ru/eye- diseases/dry-eye-syndrome/ [8].
|
Степень тяжести ССГ |
1-й уровень |
2-й уровень |
3-уровень |
4 уровень |
|
Дискомфорт, тяжесть и частота проявления симптомов |
Легкие или эпизодические проявления возможно в рез-те влияния факторов внеш. среды |
Умеренно эпизодические или хронические проявления |
Тяжелые, частые или постоянные проявления |
Тяжелые и/или постоянные |
|
Визуальные симптомы |
Нет или эпизодически |
Раздражение, Появляются эпизодически |
Раздражение хроническое и / или постоянное |
Постоянные симптомы |
|
Конъюнктивальная инъекция |
Отсутствует или до незначительных |
Отсутствует или до незначительных |
"+/- |
+/++ |
|
Прокрашивание конъ юнктивы |
Отсутствует или незначительное |
Непостоянное |
От умеренного до выраженного |
выраженное |
|
Прокрашивание роговицы |
Отсутствует или незначительное |
Непостоянное |
Выраженное в центральной зоне |
Глубокие точечные эрозии |
|
Поражение роговицы и нарушение слезной пленки |
Отсутствует или незначительное |
Небольшое количество включений в слезной жидкости, уменьшение слезного мениска |
Нитчатый кератит, нити муцина, увеличение количества включений в слезной жидкости |
Нитчатый кератит, нити муцина, увеличение количества включений в слезной жидкости, эрозирование |
|
Поражение век и мейбомиевых желез |
Возможно дисфункция мейбомиевых желез |
Возможно дисфункция мейбомиевых желез |
Часто дисфункция мейбомиевых желез |
Трихиаз, ороговение, симбле- фарон |
|
Время разрыва слезной пленки |
Непостоянное |
≤ 10 с. |
≤ 5 с. |
Немедленное |
|
Проба Ширмера |
Непостоянная |
≤ 1 мм/5 мин |
≤ 5 мм/5 мин |
≤ 2 мм/5 мин |
Для установки диагноза необходимо проведение диагностических тестов, для того чтобы дифференцировать какой этиологии заболевание, инфекционной или аллергической. Так как клинические проявление сухого кератоконъюнктивита очень схожи. При неправильном установлении диагноза, а именно назначение противоаллергических и антибактериальных препаратов способствует ухудшению течения «сухого» глаза. В некоторых иностранных источниках указывается, что нет «золотого стандарта» определения синдрома «сухого» глаза [5]. Большинство врачей пользуются определенными диагностическими тестами. Эти тесты включают в себя биомикроскопия переднего отрезка, проведение функциональных проб с использованием красителей, например, проба Норна, проба Ширмера и Джонес. Проба Норна проводится при помощи 0,2 % флюоресцеина-натрия. Техника проведения заключается в том, что после окраски роговицы определяются разрывы, которые имеются на ней. С помощью секундомера, время останавливают в тот момент, когда дефект увеличивается или отдает радиальные ветви. Следующий диагностический тест – тест Ширмера. Данным тестом можно определить количество слезной жидкости, необходимой для поддержания влаги. Тест полоски закладываются на нижнее веко на несколько минут, пациент закрывает глаза, далее определяется степень увлажнения данной тест полоски, измеряется длина смоченного участка.
Для изучения вопроса развития заболевания также надо иметь в виду наличие факторов риска.
Факторы, способствующие развитию ССГ.
Факторы риска делятся на 3 группы: группа факторов с высоким риском, со средним и низким. В первую очередь, офтальмологи должны обратить внимание на возраст (чем старше, тем выше риск), женский пол страдает чаще, дисфункция мейбомиевых желез, проведение рефракционных операций, применение антигистаминов, недостаток витамина А, системные заболевания, гепатит С. В среднюю группу отнесли: применение препаратов, а именно депрессанты, диуретики, бета-блокаторы, серотониновые ингибиторы, также СД, ВИЧ и проведение операции по экстракции катаракты с большим разрезом. Помимо этого, кератопластика, пониженная влажность, недостаточность яичников. Группу с низким фактором составляет курение, алкоголь, менопауза, беременность [9, 11].
Заболевание катаракта чаще всего встречается в возрастной группе от 50 и выше. Экстракция катаракты является одной из наиболее успешных операций по восстановлению зрения. Как известно, для данной операции характерен возраст пациентов. Ранее упоминалось, что возраст для развития «сухого глаза» имеет огромное значение, и женщины также входят в группу риска. Сама операция факоэмульсификации может поспособствовать ухудшению состояния глазной поверхности. Так, отмечено, что в послеоперационном периоде наблюдаются изменения на переднем отрезке и относительное увеличение жалоб пациента. Возможно уменьшение чувствительности роговицы и изменения в составе слезы. Также проявления метаплазии и снижение плотности бокаловидных клеток. Качество жизни пациентов не изменилось в течение 3 месяцев. Поэтому предполагается, что восстановительный период возможен до 6 месяцев [12].
При изучении взаимосвязи устранения катаракты и ухудшения данного состояния было определено несколько причин. Известно, что пациенты долгий промежуток времени используют капли для профилактики катаракты, некоторые из которых содержат консерванты. Помимо этого, к данному вопросу можно отнести, использование местных анестетиков с содержанием консерванта бензалконий-хлорид. Так, использование препаратов с бензалконием-хлорида до и после операции приводит к нестабильности слезной пленки и уменьшению продукции муцина. Помимо этого, большое значение следует отнести и к выполнению разреза на роговице. В данном случае наблюдается нарушение иннервации роговицы, которое приводит к уменьшению продукции слезы, что в свою очередь способствует нарушению эпителиальной проницаемости, уменьшению эпителиальной метаболической активности и ухудшению заживления разреза. Даже снижению корнеальной чувствительности содействует выход медиаторов воспаления после проведения разрезов [13].
Немаловажным является не только проводимый разрез на роговице, но и его последствия. Вопросы отсутствия зависимости от места проведения разреза и развитием синдрома сухого глаза нашли отражение в иностранных источниках, где упоминалось, что при проведении экстракции катаракты важна глубина разреза, при которой возможно повреждение всех слоев роговицы [13].
Некоторые исследования отмечают, что наличие яркого операционного освещения тоже может влиять на ухудшение состояния роговицы. При этом рекомендуется для уменьшения вредоносного влияние операционного света использовать фильтры [13].
Также при проведении ФЭК наблюдается закупорка мейбомиевых протоков, что ведет к его дисфункции [14].
Лечение. В настоящее время имеется огромное количество препаратов, подходящих для лечения синдрома «сухого» глаза. Согласно международным стандартам лечение включает в себя: заменители слезы, мази, гели, противоспалительные препараты, препараты тетрациклинового ряда, контактные линзы, аутосыворотка, иммуносупрессивные [15]. Так, в первую очередь следует отметить про глазныекапли, заменяющие слезную пленку, препараты «искусственной слезы». Интересно заметить, что в начале 19 века использовали водные растворы Рингера, раствор Локка, содержащий желатин. В настоящее время спектр препаратов широк. По своему составу они представляют собой водные соединения, состоящие из гидрофильных биологически инертных полимеров (поливиниловый спирт, гиалуронат натрия), а также с или без консервантов. Задачей «искусственной слезы» является то, что она заменяет функцию естественной слезной пленки. Продолжительность действия препарата зависит от исходного состояния глазной поверхности. Послеудалениякатаракты рекомендовано использование 1% карбоксиметилцеллюлозы натрия, так как способствует стабилизации слезной пленки [16]. В качестве дополнительной терапии возможно применение циклоспорина 0,05%. [17].
Если взять во внимание Международную программу по лечению синдрома «сухого глаза», то там лечение расписано в зависимости от степени тяжести нозологии. К примеру, при 1 уровне рекомендована коррекция факторов внешней среды и питание. При употреблении системных препаратов желательно устранение их побочных действий. Использование препаратов «искусственной слезы» (отсутствие консервантов не обязательно), гигиена век. При недостаточном эффекте возможен 2 уровень лечения, при котором назначаются заменители слезы (желательно без консервантов), окклюзия слезных точек, противоспалительные препараты, препараты тетрациклинового ряда (при мейбомите и розацеа), стимуляторы секреции, очки с увлажняющей камерой. При отсутствии эффекта добавить к лечению контактные линзы, закапывание препаратов аутосыворотки, постоянная окклюзия слезных точек. Если данное лечение не помогает, то 4 уровень предполагает применение системных противоспалительных средств.
Таким образом, синдром сухого глаза заболевание, которым страдает около 1 млрд людей. Сухой кератоконъюнктивит снижает качество жизни и способствует развитию осложнений при неправильном лечении. Катаракту можно считать возрастным заболеванием, удаление которой при имеющимся ССГ может способствовать прогрессированию синдрома «сухого глаза». Так, проанализировав источники, можно сделать следующие выводы:
- Операция экстракция катаракты может привести к ухудшению признаков синдрома «сухого глаза» на определенный период, при этом предоперационное состояние глазной поверхности может вернуться в исходное положение через определенное время.
- Для минимизации негативных последствий операции для «сухого» глаза следует учитывать некоторые моменты при проведении экстракции катаракты.
- Катаракта является возрастным заболеванием и может способствовать развитию синдрома «сухого» глаза в связи с использованием капель с содержанием консервантов. При этом сама факоэмульсификация является провоцирующим фактором развития заболевания.
- Желательно назначение глазных капель до и после операции для предотвращения осложнений или ухудшений состояний глазной поверхности при данной патологии.
ЛИТЕРАТУРА
- Inomata T., Shiang T., Iwagami M.,.Sakem F., Fujimoto K., Okumura Y., Ohno M., Murakam A. Changes in Distribution of Dry Eye Disease by the New 2016 Diagnostic Criteria from the Asia Dry Eye Society, Published online 2018 Jan 30. doi: 10.1038/s41598-018-19775-3.
- Бржеский В.В., Синдром «сухого глаза» - болезнь цивилизации: современные возможности диагностики и лечения. Медицинский совет.2013-№ 3.
- Craig. J. P., Nichols K. K., Akpek Esen K, Caffery B, Dua H. S, Joo С, Liu Z., Nelson J.D., Nichols J. J., Tsubota K., Stapleton F. TFOS DEWS II Definition and Classification Report. The ocular surface, July 2017.-Vol.15, Issue 3, P.276-283.
- Алдашева Н.А., Степанова И.С, Исергепова Б.И., Дошаканова А.Б., Ауэзова А.М., Кызаева, Кулмаганбетов А.Д. Оценка степени выраженности синдрома сухого глаза у жителей различных М.А районов г.Алматы. Казахстанский офтальмологический журнал, 2016. - № 1-2 (49), С.61-65.
- Lollett V I., Galor A. Dry eye syndrome: developments and lifitegrast in perspective. Clinical Ophthalmology. 2018; 12. Published online 2018 Jan 15. doi:10.2147/OPTH.S126668
- Um S., Kim N, Keun H., Jong L., Song S., Chang H. Spatial epidemiology of dry eye disease: findings from South Korea, Int J Health Geogr. 2014. published online 2014 Aug 15. doi: 10.1186/1476-072X-13-31
- Willcox M.D.P., Агĝüеśо P., Georgi A., Holopainen J. M., Laurie G. W., Millar Tom J., Papas E. B., Rolland J. P.. Schmidt T A., Stahl U., Suarez T.. Subbaraman L. N., О.Ö. ^akhan. Jones L. TFOS DEWS II Tear Film Report. The Ocular surface. July 2017. Vol 15. Issue 3. P.366-403 doi: https://doi.org/10.1016/jjtos.2017.03.006
- http://www.vseoglazah.ru/eye-diseases/dry-eye-syndrome/
- Messmer E. The Pathophysiology. diagnosis. and treatment of dry eye disease. Dtsch Arztebl Int v.112(5);71-82. published online 2015 Jan 30.doi:10.3238/arztebl.2015.0071
- *damir_787@mail.ru
- Бржеский В.В., Егорова Г.Б., Егоров Е.А. Синдром «сухого глаза» и заболевания глазной поверхности, «ГЭОТАР-Медиа», Москва, 2016 г.
- Stapleton F., Alves M., Bunya V. Y., Jalbert I., Lekhanont K., Malet F., Na K.S., Schaumberg D., Uchino M., Vehof J., Viso E., Vitale S., Jones L. TFOS DEWS II Epidemiology Report. The Ocular surface, July 2017, Vol 15, Issue 3, Pages 334–365 doi: https://doi.org/10.1016/j.jtos. 2017.05.003
- Xue W., Zhu M., Zhu B., Huang J., Sun Q., Miao Y., Zou H. Long-term impact of dry eye symptoms on vision- related quality of life after phacoemulsification surgery, Int Ophthalmol https://doi.org/10.1007/s10792-018-0828-z, 20 January 2018.
- Cetinkaya S., Mestan E., Acir N., Cetinkaya Y., Dadaci Z., Yener H. The course of dry eye after phacoemulsification surgery. BMC Ophtalmology, 2015; 15: 68. Published online 2015 Jun 30.doi:10.1186/s12886-015-0058-3.
- Sahu P. K., Das G. K., Malik A., Biakthangi L. Dry Eye Following Phacoemulsification Surgery and its Relation to Associated Intraoperative Risk Factors. Middle East African Journal Ophthalmol. 2015 Oct-Dec; 22(4): 472–477.
- Novack G. New Pharmacological Treatments for Dry Eye Disease, Curr Ophthalmol Rep (2013). DOI 10.1007/ s40135-013-0007-3. Published online: 6 March 2013.
- Yao K., Bao Y, Ye J, Lu Y., Bi H., Xin T, Zhao Y., Zhang J., Yang J. Efficacy of 1% carboxymethylcellulose sodium for treating dry eye after phacoemulsification: results from a multicenter, open-label, randomized, controlled study. BMC Ophthalmology (2015). DOI 10.1186/s12886-015-0005-3.
- Chung Y., Oh T., Chung S. The Effect of Topical Cyclosporine 0.05% on Dry Eye after Cataract Surgery, Korean Journal Ophthalmology. 2013. Jun; 27(3): 167–17.
- Park Y., Hwang H., Kim H. Observation of Influence of Cataract Surgery on the Ocular Surface. PLoS One. 2016; 11(10). Published online 2016, Oct 3. doi: 10.1371/journal.pone.015246, doi:10.1371/journal.pone.0152460.
- Pucker AD, Ng SM, Nichols JJ. Efficacy of over the counter (OTC) artificial tears for dry eye syndrome. Published 23 February 2016.
- Бржеский В.В., Майчук Д.Ю. Новые возможности иммуносупрессивной терапии у больных с синдромом «сухого» глаза. Офтальмологические ведомости, том 5 № 1, 2012.
- Martina E., Olivera K. M., Pearcea E. I., Tomlinsona A., Simmonsb P., Hagan S. Effect of tear supplements on signs, symptoms and inflammatory markers in dry eye, Cytokine Vol 105, May 2018, P.37-44.
- Сафонова Т.Н., Гладкова О.В., Новикова И.А, Боев В.И., Федоров А.А, Новые подходы к лечению сухого кератоконъюнктивита, Вестник офтальмологии 2. -2017, С.75-79