АННОТАЦИЯ
Тяжесть течения пневмонии обусловлена выраженностью интоксикации, легочносердечной недостаточности, а также наличием внелегочных и легочно-плевральных деструктивных осложнений. Эффективность антибактериальной терапии следует оценивать на клинико-рентгенологическую динамику процесса и данные гемограммы.
Ключевые слова: пневмония, осложнений, антибактериальная терапия, дети.
Вне зависимости от условий инфицирования выделяют нетяжелые и тяжелые пневмонии. Тяжесть течения пневмонии обусловлена массивностью поражения, выраженностью интоксикации, наличием легочных и внелегочных осложнений.
Основные осложнения: плеврит абсцесс, буллы, пневмоторакс, пиопневмоторакс), редко - инфекционно-токсический шок. Острыми гнойными деструктивными пневмониями чаще болеет дети первых трех лет жизни. В последние годы частота ОГДП у детей значительно снизилась, а летальность от них у детей раннего возраста по данным разных авторов колеблется от 0,1 до 2,54%. Следует, однако отметить что снижение летальности у этого контингента больных достигнуто, прежде всего, за счет, успехов современной реаниматологии детского возраста а не в связи с ранней диагностики деструктивных осложнений у детей с пневмониями. Поэтому проблема своевременной госпитализации таких больных в профильные стационары (отделения детской хирургии или пульмонологии с блоком интенсивной терапии) и организации их эффективного лечения остается актуальной.
Целью нашего исследования явилось изучение принципы выбора и эффективности применение антибактериальной терапии при тяжелых и осложненных пневмоний у детей раннего возраста.
Материалы и методы. Анализ 125 историй болезни детей раннего возраста, находившихся на стационарном лечении в областной детской больнице в г. Шымкент, показал, что основными причинами развития тяжелых и осложненных форм заболевания (5% среди всех форм пневмоний) являлисьпоздняя диагностика, несвоевременность назначения антибиотиков и неадекватные их применение.
Результаты и их обсуждение. Среди причин поздней диагностики пневмонии были отмечены не только поздняя обращяемость,но и недооценка педиатрами клинических симптомов заболевания. Так, в ряде случаев поздняя постановка диагнозабыла обусловлена отсутствием физикальных изменений в легких, хотя одновременно отмечались одышка, лихорадкаи проявления интоксикации.
Тяжелые формы заболевания также развивались в тех случаях, когда при своевременно диагностированной пневмоний назначалась нерациональная антибактериальная терапия (выбор в качестве стартовых препаратов гентамицин или ко- тримаксазола, а также использование антибиотиков пеницилинового ряда в неадекватно низких дозах).
Этиологическая структура пневмоний у детей первых месяцев жизни имеет существенные отличия, так как может быть представлена очень широким спектром возбудителя стрептококки группы В, стафилакокк, протей, клебсиелла, кишечная и синегнойная палочка, различные вирусы, хламидии и др.). У детей в возрасте 6 месяцев и старше при инфекцированиив обычных условиях (вне лечебных учреждений) наибелее частыми возбудителями пневмонии, в завимсимости отвозраста, являются пневмококк, гемофильная палочка и микоплазма. При госпитальном инфецировании возбудителями пневмонии чаще являются полирезистентные стафилакокки бацилярная флора(кишечная и синегнойная палочка, протей, клебсиелла и др.) [1].
Неблагопиятный исход пневмонии, как правило, отмечается в тех случаях, когда заболевания развивается у детей с иммунодифицитными состояниями ЦНС и другими серьезными нарушениями здаровья[8-10].
Лечение детей с тяжелыми пневмониями включает рациональную бактериальную терапию, адекватную респираторную поддержку, иммунотерапию, коррекцию и поддержание гомеостатических параметров (водно-электролитный балланс и др.), а также купирование патологических синдромов (гипертермичексий, геморрагический, судорожнвй, синдром сердечной недостаточности и др.).
Особо следует отметить, что лечение детей с осложненными формами пневмоний (абсцесс легкого, пиоторакс, пиопневмоторкас, эмпиема) должно осуществляться в условиях хирургического стационара или в отделения интенсивной терапии и реанимации, но с обязательным привлечением детского хирурга. Важным компонентом лечения пневмонии является рациональная антибактериальная терапия. Следуетподчркнуть, что при тяжелых и ослажненных формах пневмоний должен использоваться только парениеральный способ введения антибиотков. При этом предпочтение следует отдавать внутри-венному или комбинации внутри-венного с внутримышечным введением антибиотиков. При выборе стартовой антибактериальной терапии следует обязательно учитывать анамнез ребенка, его фоновые состояния и клинико-рентгенологические особенности заболевания.
Амоксицилиин (аугментин, амоксиклав) при в/в введении применяют в разовой дозе 30 мг/кг (по амоксициллину) с интервалом 6-8ч. Цефалоспорины 2-го поколения, цефуроксим (аксетин, зиннат, кефурокс, супер) и цефамандол (мандол, тарцефандол, цефат), а также цефалоспорины 3-го поколения- цефотаксим (клофаран, талцеф, цефотаксим), цефтазоксим (эпоциллин) и цефтазидим (кефадим, фортум) назначают в суточной дозе 100 мг/кг в три-четыре введения. Цефалоспоринов 3-го поколения, как цефтриаксон (новосеф, медакгон, офрамакс, роцефин, терцеф) и цефоперазон (медоцеф, цефобид), позволяют использовать их с интервалом введения 12-24ч, соответственно в одно-два введения в сутки.
Гентамицин (суточная доза 3-5 мг/кг в два -три введения), амикацин (амикин,амикозит, хемадон, селемицин - суточная доза 15мг/кг в два введения) нетилмицин (нетромицин - сточная доза 6-7,5мг/кг в два-три введения). Позитивный клинический эффект и положительная рентгенологическая динамика на фоне проводимой терапии позволяют продолжить курс лечения выбранными аминопенициллинами или цефалоспоринами до 10-14 дней, в то время как аминогликозиды не следует использовать дольше 7 дней в связи с высоким риском развития ото- и нейротоксических эффектов. Отрицательная динамика заболевания, а также появления клинических и рентгенологических признаков деструкции легочной ткани или вовлечение в патологический процесс плевры свидетельствуют о неэффективности проводимой антибактериальной терапии и требуют ее коррекции. Развитие абсцесса, плевропневмонии, пиоторакса и других гнойно-воспалительных изменений в легких является абсолютным показанием для привлечения детских хирургов к курации таких пациентов.
Коррекция антимикробной терапии обязательно проводится с учетом данных бактериологического обследования. В тех же случаях, когда приходится подобрать схемой антимикробной терапии, должны назначаться пепараты резерва - антибиотики
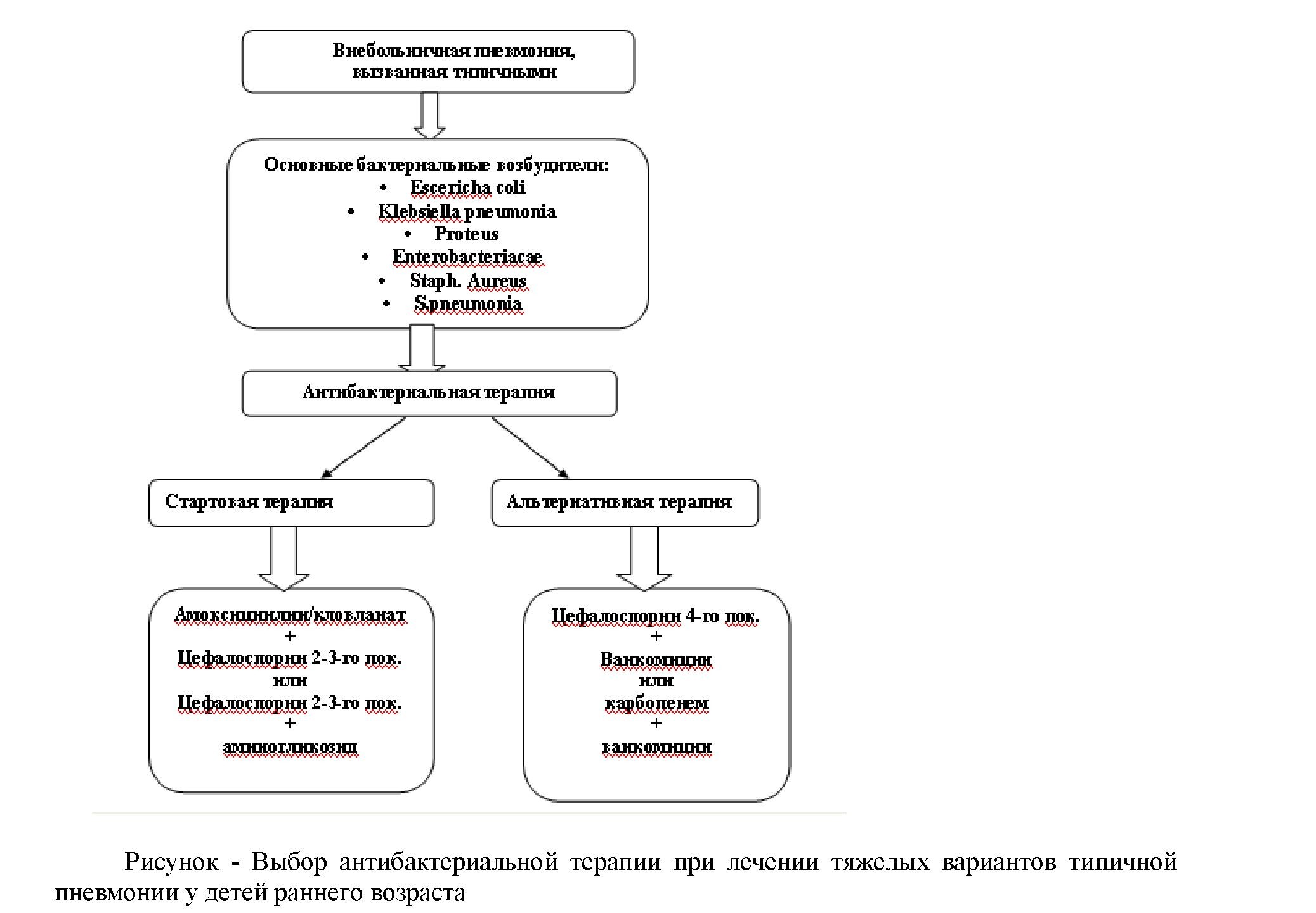
«сверхширокого-спектра действия»: карбопенемы (тиенам, меропенем) или
цефалоспорины 4-й генерации-цефепил, цефпиром. Тиенам в суточной дозе 60 мг/кг, 4 раза. Суточная доза меропенема (меронем)-20мг/кг в три веления. Если метициллин резистентный стафилококк, ванкомицин (ванкоцин, ванмиксан, эдицин- суточная доза 40мг/кг 2 раза. В большинстве случаев ванкомицин используются в комбинации с карбопенемом или цефалоспорином 3-4-го поколения.
Когда возникают у врачей подозрения на атипичные пневмонии (хломидия, микоплазма), то сответственно назначают современные препараты, как макролидов- мидекамицин ацетат (макропен), азитромицин (азитрал, азитрокс, хемтицин), рокситромицин (ровенал, роксид, румид) или др. А при подтверждении пневмоцистной этиологии пневмонии - ко-тримоксозол (бисептол, бисептин), в/в суточной дозе 15-20 мш/кг на протяжении 2-3 нед. В случае непереносимости или отсутствии эффекта, должен использоваться строжайшим показаниям. При аспирационных пневмониях чаще используют в комбинации (амоксициллин или аминогликозиды) с метронидазолом в суточной дозе 15-30 мг/кг в три введения.
Таким образом, анализ анамнестических, клинических, эпидемиологических и рентгенологических данных позволяет предположить вероятную этиологию пневмонии, что определяют рациональный выбор стартовой этиотропной терапии. Своевременно назначения позитивного результата лечения и существенно улучшает прогноз заболевания в целом.
СПИСОК ЛИТЕРАТУРЫ
- Заболевания органов дыхания у детей (под. ред. проф. Б.М.Блохина). М.: Медпрактика, 2007. - 616с.
- Таточенко В.К. Практическая пульмонология детского возраста (справочник3-е издание).- М.: Медицина, - 2003.- С. 22-24.
- Самсыгина Г.А., Дудина Т.А. Тяжелые внебольничные пневмонии у детей: Особенности клиники и терапии.-Consilium Medicum.-2002. Приложение №2.-С.12-16.