В последние годы арсенал методов диагностики экстренных хирургических состояний значительно увеличился, но их нерациональное использование приводит в ряде случаев к необоснованному удлинению этапа диагностики. Это в свою очередь способствует тактическим ошибкам и ухудшает прогноз лечения. Рациональное использование методов диагностики обеспечивает эффективное решение тактических задач, выбор оптимальной тактики лечения, показаний к операции, определение объема операции, способ ее завершения, прогнозирование исхода, профилактику и лечение послеоперационных осложнений.
Последовательность проведения исследований важна не только для решения диагностической задачи, но и предполагает наименьшие экономические и временные затраты [1, 3, 6, 7, 8]. Одним из направлений, гарантирующих оптимальное сочетание диагностических методов и методик, примененных у конкретного пациента, является формирование диагностических алгоритмов, разработка которых обеспечивает снижение осложнений и неблагоприятных исходов [2, 4]. Выработка унифицированной программы обследования в группе больных с патологией ободочной кишки могла бы повысить качество, безопасность, доступность и экономическую эффективность лечения.
Следует указать, что практика разработки диагностических алгоритмов существует в двух принципиальных вариантах: составление последовательности выполнения манипуляций общих для типичного и основного синдрома (например, непроходимость, кровотечение и др. состояния) и составление алгоритма по группе однородных по диагностическому подходу заболеваний (например, группа заболеваний неопухолевого происхождения и др.). Второй вариант нам кажется более привлекательным в силу несколько большей универсальности и именно он и представлен в настоящем сообщении.
Целью настоящего исследования явилась разработка алгоритмов ведения больных с осложнениями доброкачественных заболеваний ободочной кишки.
Материалы и методы. В основу работы положен анализ результатов лечения 83 больных с осложнениями доброкачественных заболеваний ободочной кишки, пролеченных на базе Сургутской окружной клинической больницы в период 2000-2007 г. Из них: с заворотом долихосигмы – 8; с дивертикулитом – 28; с перфорацией дивертикула – 8; с кровотечением из полипа толстой кишки – 14, из дивертикула – 12; с некрозом жирового подвеска – 13.
В комплекс диагностических мероприятий входили следующие методы: клиническое обследование, лабораторная диагностика, ультразвуковое исследование органов брюшной полости (УЗИ), методики контрастных и бесконтрастных рентгенологических исследований толстой кишки (обзорная рентгенография брюшной полости, пероральная энтерография с пассажем контрастного вещества по кишечнику), эндоскопические методы (ректороманоскопия, фиброколоноскопия, лапароскопия). Алгоритм ведения больных с осложнениями доброкачественных заболеваний ободочной кишки представлена на схеме (рис. 1). Алгоритм в этой группе планируется в соответствии с клиникой заболевания, длительностью процесса, сопутствующей патологией, состоянием больного на момент поступления и множеством факторов, которые влияют на этапность проведения диагностических мероприятий. Поэтому на схеме представлены основные диагностические методы, последовательность проведения которых может быть изменена в зависимости от клинической ситуации.
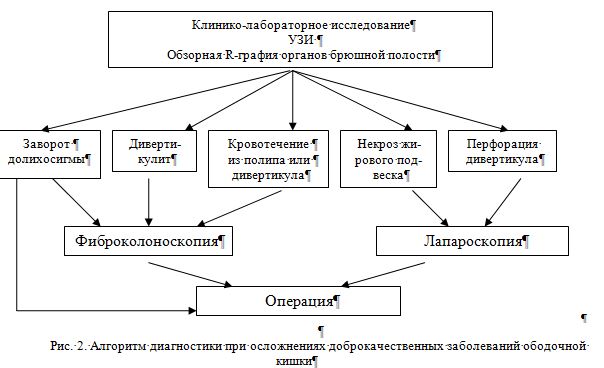
При дивертикулите основным методом диагностики является фиброколоноскопия. При перфорации дивертикула толстой кишки и некрозе жирового подвеска основным и достоверным методом исследования является лапароскопия, которая проводится для уточнения источника перитонита.
При кровотечении из полипа толстой кишки или дивертикула толстой кишки основным методом исследования является фиброколоноскопия, которая носит как диагностический, так и лечебный характер, позволяя в ряде случаев обеспечить гемостаз или решить вопрос о необходимости проведения срочной операции.
У больных с заворотом долихосигмы в зависимости от превалирования в клинической картине признаков перитонита и/или странгуляционной толстокишечной непроходимости показано экстренное хирургическое вмешательство. При клинической картине острой обтурационной толстокишечной непроходимости – экстренная фиброколоноскопия, которая может быть и окончательным лечебным мероприятием (в случае устранения заворота эндоскопическим путем).
Результаты исследования. В группе больных с осложнениями доброкачественных заболеваний ободочной кишки консервативно пролечено 34 больных, оперировано - 49. Вид хирургического вмешательства и способ завершения в зависимости от заболевания представлен в таблице 1.
Обсуждение. Внедрение диагностических алгоритмов при неотложных состояниях у больных с осложнениями доброкачественных заболеваний ободочной кишки в клиническую практику Сургутской окружной клинической больницы позволил сократить объем и сроки предоперационного обследования.
Среднее количество инструментальных методик проводимых одному больному в анализируемой группе составило 5,3+0,2, в то время как при ретроспективном анализе аналогичных экстренных ситуаций количество исследований составляло 6,2+0,4 на одного больного. Разработанные и внедренные алгоритмы обследования и лечения, больных с осложнениями доброкачественных заболеваний ободочной кишки, позволили изменить длительность диагностического этапа до принятия окончательного решения о тактике ведения, сократив его до 95+15 мин (при ретроспективном анализе 140+20 мин).
Таблица 1. Методы лечения в группе больных с осложнениями доброкачественных заболеваний ободочной кишки
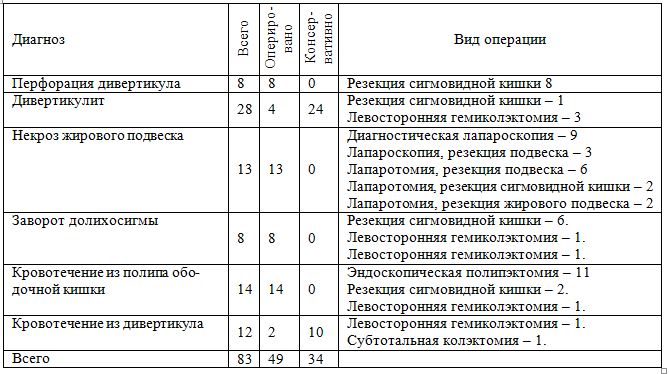
Сокращение сроков обследования произошло за счет исключения малоинформативных технологий. Соблюдение четкой последовательности диагностического маршрута позволило скорректировать временные затраты на выполнение применяемых методов исследования. Можно считать, что составление алгоритмов по принципу объединения однородных в диагностическом плане заболеваний, а не типичных синдромов, позволяет реализовать более универсальный подход и достичь цели с меньшими затратами.
Таким образом, предложенные алгоритмы обеспечили четко отработанный маршрут и последовательность исследований, исключая ненужные и малоинформативные методики. Это в свою очередь позволило верифицировать диагноз в более короткие сроки.
Литература
- Антонович В.Б. Рентгенодиагностика заболеваний пищевода, желудка, кишечника. М.: Медицина, 1987.
- Воробей А.В. Алгоритм обследования больных с энтеро – и колостомами. Новости лучевой диагностики 2000; 1: 4-7.
- Кишковский А.Н., Тютин Л.А. Неотложная рентгенодиагностика: Руководство для врачей / Организация методики рентгенологического исследования // А.Н.Кишковский, Л.А.Тютин. М. : Медицина; 1989. С. 327 – 336.
- Климова Н.В., Дарвин В.В., Ильканич А.Я., Колмаков П.Н. Алгоритм обследования больных с заболеваниями ободочной кишки в амбулаторных условиях // Амбулаторная хирургия. Стационарозамещающие технологии. 2006. № 2 (22). С.73 – 77.
- Основы колопроктологии /Под ред. Г.И.Воробьева. М.: ООО «Медицинское информационное агентство», 2006.
- Портной Л.М., Сташук Г.А. Современная лучевая диагностика опухолей толстой кишки. Медицинская визуализация 2000; 4: 4-20.
- Heller D., Peterfy C., Genant H.K. Conceptual framework for cost-effectiveness of imaging tests. Acad. Radiol. 1998; 5: 340-343.
- Lipton M.J., Metz C.E. Cost-effectiveness in radiology. Eur. Radiol. 2000; 10: 16: 390-392.