Одним из опасных осложнений после операций на легких является несостоятельность легочного и бронхиального швов, которая может свести на нет усилия хирурга, обусловить развитие эмпиемы плевры и свища, привести к инвалидности или летальному исходу [1]. Профилактика несостоятельности шва во многом зависит от оперативной техники, для чего хирурги прибегают к хорошо зарекомендовав-шим разработанным приемам, ведут дальнейший поиск более надежных способов ушивания легочных ран и культи бронха [2,3].
Из экспериментальных работ известно, что в зоне легочного шва неизбежно развивается воспалительная реакция тканей в той или иной степени выраженности, которая приводит к микронекрозам и прорезыванию нитей и скобок [2]. Для герметизации швов легких и бронхов некоторые авторы используют пластины тахокомба, содержащие в своем составе коллаген, который «заклеивает» микрофистулы [4]. Однако тахокомб оказывает временный эффект и не стимулирует собственные репаративные процессы в зоне швов.
Нами предложен способ предупреждения несотоятельности легочного шва, заключающий в применении коллагеново- фибробластной мембраны путем подшивания ее к легочной ране.
Материал и методы. Под наблюдением находилось 30 больных, из них мужчин было 22, женщин - 8. Возраст пациентов составлял от 17 до 68 лет. В зависимости от применямых методов хирургического лечения все больные были разделены на 2 группы: основную в количестве 15 пациентов, и контрольную -15. В основной группе были применен разработанный нами способ предупреждения несостоятельности легочного шва с использованием коллагеново-фибробластной мембраны путем подшивания ее к легочной ране при малоинвазивных оперативных вмешательствах на легких. В контрольную группу включены больные, в лечении которых применялись традиционные методы аппаратного и ручного швов с использованием атравматических нитей, без коллагеново- фибробластной мембраны.
По нозологическим формам больные распределились следующим образом (табл. 1).
Таблица 1. Распределение больных по группам и нозологическим формам
|
Группы больных |
Всего больных |
Нозологические формы |
|||||||
|
буллы |
стафилококковая деструкция |
гипоплазия |
ЛАМ* |
поликистоз |
лимфоидная пневмония |
пневмония |
ИФА** |
||
|
Основная Контрольная |
15 15 |
6 5 |
1 1 |
1 3 |
1 - |
- 1 |
1 - |
1 2 |
4 3 |
Примечания: *- ЛАМ- лимфангиомиоматоз; **- ИФА- идиопатический фиброзирующий альвеолит
Приведенные в таблице 1 данные свидетельствуют об относительно равномерном распределении больных с различными заболеваниями в основной и контрольной группах. Среди установленных нозологических форм в обоих группах преобладали интерстициальные и буллезно- кистозные поражения.
По виду оперативных вмешательств больные отличались тем, что в основной группе нами выполнялись малоинвазивные эндо-видеоскопические операции с миниторакальным доступом. В контрольной в основном использовалась классическая боковая торакотомия.
Критериями сравнительного анализа являлись клинические данные: частота послеоперационных осложнений, продолжительность экссудации в плевральной полости, сроки расправления легкого, пребывание больных в стационаре [1].
В табл. 2 отображены виды оперативных вмешательств, выполненные в обоих группах.
Таблица 2. Виды оперативных вмешательств выполненные в обоих группах больных
|
Виды операции |
Группы больных |
|
|
основная |
контрольная |
|
|
Миниторакотомия+ VATS*, биопсия легкого, плевры Миниторакотомия+ VATS, ушивание булл Миниторакотомия+ VATS, ушивание кист легкого, плевродез Лобэктомия Экономная резекция Торакотомия, биопсия легкого |
5 6 1 1 2 - |
2 1 1 3 4 4 |
|
Всего |
15 |
15 |
Примечание: *VATS- video assistеns thoracoscopy (видеоассистированная торакоскопия)
Из таблицы следует, что в основной группе преимущественно выполнялись малоинвазивные операции. В экстренном порядке было оперировано только 2 пациента (6,7%), остальные -13 (93,3%) в плановом порядке после полного предоперационного обследования. Результаты оперативного лечения оценивали в сравнительном аспекте в обоих группах по клиническим, рентгенологическим данным. Особое внимание уделяли срокам расправления легкого, степени экссудации в плевральной полости, длительности функционирования плевральных дренажей, в отдаленные сроки изучали спирографические данные, степень пневмофиброза в зоне легочного шва.
Результаты. В основной группе благоприятное течение послеоперационного периода наблюдалось у 12 больных (80,0±6,3%), у 2 пациентов (20,0±4,2%) имелись осложнения ввиде: замедленного расправления легкого (1), обострения хронического бронхита (1). Данные осложнения были устранены консервативными мероприятиями и не повлияли существенно на сроки пребывания больных в стационаре.
В контрольной группе неосложненное течение послеоперационного периода было у 10 больных (66,7±5,4%), у остальных 5 (33,3±4,7%) развились осложнения, потребовавшие пневмоперитонеума, плевральных пункций хирургической коррекции. В 2 случаях это были ОПП, по 1 случаю внутриплевральное кровотечение, ранняя несостоятельность легочного шва и замедленное расправление легкого (табл. 3).
Таблица 3- Результаты оперативного лечения больных основной и контрольной группы
|
Группы больных |
Число оперированных больных |
Всего больных с осложнениями |
Р |
Виды осложнений |
||||
|
ОПП* |
Кровотечение |
несостоятельность легочного шва |
замедленное расправление легкого |
бронхит |
||||
|
Основная Контрольная |
15 15 |
2(13,3 ±2,1) 5(33,3±5,0) |
<0,05 |
2 |
1 |
1 |
1 1 |
1 - |
Примечания :*- ОПП- остаточная плевральная полость
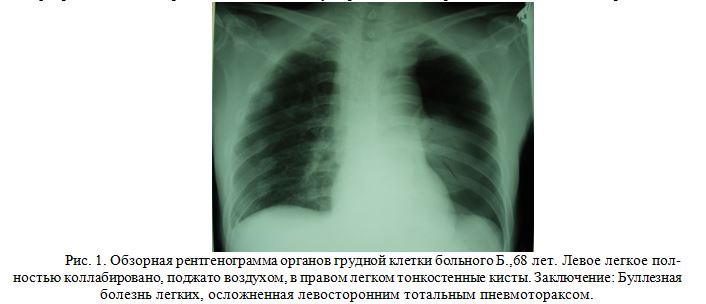
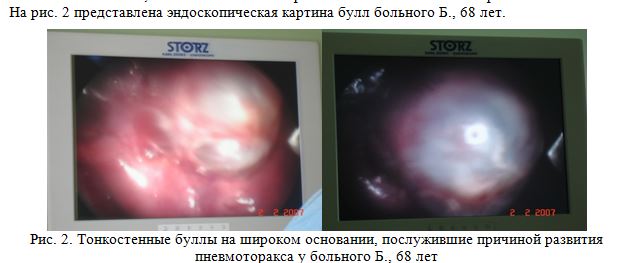
Ниже приведен клинический пример успешного оперативного лечения больного Б.,68лет с двусторонним пневмотораксом, развившим в результате буллезной болезни легких, ДН III ст. Данному пациенту была применена разработанная нами методика укрепления легочных швов с помощью коллагеново- фибрабластной мембраны с выполнением двусторонней миниторакотомии с видеоассистированием.
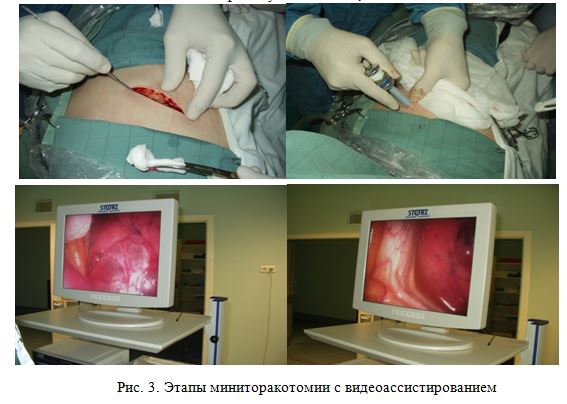
На серии фотоснимков представлены этапы выполнения миниторактомии с эндовидеоассистированием.
Таким образом, несмотря на выраженные патоморфологические изменения в легких, течение послеоперационного периода у пациента было гладким. Оба легкие расправились, выписан с излечением на 7 сутки пребывания в клинике. При проведении сравнительного анализа отмечено, что сроки пребывания больных в стационаре в основной группе составили 8,6±2,2 койко/дней, в контрольной 14,7±3,3 койко/дней.

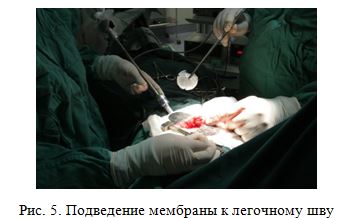

У больных основной группы экссудативный процесс в плевральной полости был менее выраженным, в среднем в первые сутки после операции объем экссудата по дренажам у них составил 110,4±18,6 мл, контрольной- 206±22,1 мл. В связи с уменьшением экссудации плевральные дренажи удалялись в основной группе на 2-3 сутки, в контрольной - на 4-5, в некоторых случаях необходимость в дренажах сохранялась.
Выводы
1. Метод хирургического лечения основанный на применений малоинвазивных операции с подшиванием к легочной ране коллагеново- фибробластной мембраны представляется эффективным в предупреждении несостоятельности шва при операциях на легких, у больных с ХОБЛ, буллезной эмфиземой, кистозной дисплазией.
2. Применение данного метода у больных с буллезно- дистрофическим процессом в легких позволило снизить послеоперационные осложнения с 33,3±4,7% до 20,0±4,2%, уменьшить их тяжесть, а так же обусловило сокращение сроков пребывания больных в стационаре.
Литература
- Чаймерденов С.Ч. Результаты операций по формированию «биологической пломбы» в свете отдаленных результатов //Сб.трудов Актуальные вопросы фтизиатрии.-Алматы,2002.-С.121-122.
- Егембердиев Ж.Т. Ауто- аллоангиопластика культи бронха после резекции легких у больных туберкулезом (экспериментальное и клиническое исследование):дисс.к.м.н.- Алматы,2009.-18с.
- Колос А.И., Нугманов Н.А. Хирургическое лечение буллезной болезни легких, осложненной спонтанным пневмотораксом / Методические рекомендации.- Астана, 2008.-21с.
- Тахокомб (абсорбирующее раневое покрытие) инструкция по применению. Производитель Никомед Австрия «Nycomed».