Данный клинический случай представляет интерес для врачей-кардиологов, так как развитие тромбоэмболии легочной артерии ассоциируется с обострением основного заболевания или является одним из осложнений при травмах, обширных хирургических вмешательствах, онкологических заболеваниях. Летальность среди пациентов без патогенетической терапии, по данным различных авторов, составляет 40% и более, при массивной тромбоэмболии достигает 70%, а при своевременно начатой терапии колеблется от 2 до 8%.
Введение. Тромбоэмболия лёгочной артерии (ТЭЛА) - является одним из самых распространенных острых заболеваний сердечно-сосудистой системы и представляет большую медицинскую проблему не только в Казахстане, но и во многих странах мира. В структуре летальности от сердечно-сосудистых заболеваний она занимает третье место после инфаркта миокарда (ИМ) и инсульта[1]. По данным Фрамингемского исследования ТЭЛА составляет 15,6% от всей внутригоспитальной летальности, причем на хирургических больных приходится 18%, а 82% составляют больные с терапевтической патологией [2,3]. Из-за низкой специфичности клинической картины диагностика ТЭЛА затруднена, инструментальные методы обследования больных с ТЭЛА, имеющие высокую диагностическую специфичность, доступны узкому кругу медицинских учреждений [3,4]. Однако заподозрить ТЭЛА можно уже при тщательном сборе анамнеза, в связи с этим, представляет интерес данный клинический случай.
Пациентка Б., 83 лет была госпитализирована в Городской кардиологический центр г. Алматы с жалобамина давящие боли за грудиной, продолжительностью более 15 минут с иррадиацией в левую руку; внезапно развившуюся одышку в покое, сердцебиение, головокружение и полуобморочное состояние, выраженную слабость.
Анамнез заболевания: со слов больной ИБС и артериальная гипертензия (АГ) в течение 15 лет Коронароангиография (КАГ) ранее не проводилась. Максимальное повышение - АД до 190/110мм рт.ст., АД при котором чувствует себя удовлетворительно - 120/80 мм рт.ст. Антигипертензивные препараты (экватор, физиотенз, конкор) принимает регулярно. Со слов больной 05.11.17 споткнулась дома и упала, по поводу чего обратилась ГКБ №12 и травматологом выставлен диагноз: Закрытый перелом наружной лодыжки правой голени без смещения. Через две недели больную начинают беспокоить вышеуказанные жалобы, по поводу которых она доставлена в ГКЦ с диагнозом острый коронарный синдром без подьема сегмента ST.
Из анамнеза жизни: язвенная болезнь желудка; хронический панкреатит; хронический калькулезный холецистит. Варикозное расширение поверхностных вен нижних конечностей. Узолвой зоб I степени. Эутиреоз. Вредные привычки- отрицает.
При объективном осмотре состояние больной тяжелое, сознание ясное; положение ортопноэ. ИМТ 29,2кг/м2. Кожные покровы обычной окраски, чистые. Умеренный акроцианоз. Периферические отеки -пастозность нижних конечностей. Дыхание свободное, ЧДД 28 в мин. Дыхание ослабленное везикулярное, выслушиваются влажные мелкопузырчатые хрипы в нижне-боковых отделах лёгких с обеих сторон. Границы относительной тупости сердца в пределах нормы. Тоны сердца приглушенные, ритм правильный. На момент осмотра АД 90/70 мм рт.ст., пульс 98 в мин. Живот мягкий, безболезненный. Печень у края реберной дуги, при пальпации безболезненна. Стул регулярный, без особенностей. Мочеиспускание свободное, безболезненное. Гипсовая лангета от стопы до нижней трети голени справа.
Результаты лабораторно-инструментальных методов исследования: общем анализе крови на момент поступления: эритроциты 4,25·1012/л, Hb 125 г/л, Ht 38,2%, Лейкоциты 10,5,·109/л., тромбоциты 216·109/л., нейтрофилы 73,5, эоз 2,3, моноциты 6,8, лимфоциты 16,6, баз 0,8. СОЭ-25 мм/час.
Кардиомаркеры: тропонин I(hsTnI)0,057 ng/mL; через 6 часов тропонин I(hsTnI) 0,097 ng/mL. Д-димер -5000нг/мл.
Биохимический анализ крови: общий белок 70 г/л, мочевина 8,1 ммоль/л, креатинин 102 ммоль/л, глюкоза 7,3 ммоль/л, АЛТ 28 Ме/л, АСТ 33 Ме/л, билирубин общий 12,6 мкмоль/л. Высокочувствительный СРБ -15,6 мг/л. Клубочковая фильтрация- 42 мл/мин. Mg 1,02 ммоль/л, кальций иониз -1,26 ммоль/л, калий - 4,4, натрий -143 ммоль/л.
Липидный спектр: холестерин -7,12 ммоль/л, холестерин ЛПВН -1,27 ммоль/л, холестерин ЛПНП -5,38 ммоль/л, ТГ - 2,35 ммоль/л, КОА -4,6 , Риск ИБС - 4,2.
Общий анализ мочи при поступлении: относительная плотность-1025, реакц-кисл, белок-следы, плоск эпит- большом к-ве в п/з.,лейкоц 20-30 в п/з, слизь++.
Рентгенографияорганов грудной клетки при поступлении: гемодинамика малого круга кровообращения - рентген признаки легочной венозной гипертензии 2-3 степени. Гиперволемия. В легких: рентген признаки двухсторонней очаговой пневмонии. Слева не исключается наличие тромбоэмболии мелких ветвей на фоне накопления экссудата в плевральной полости в незначительном количестве. Cor: тень сердца увеличена влево, интенсивная. Аорта: склерозирована, тень аорты расширена.
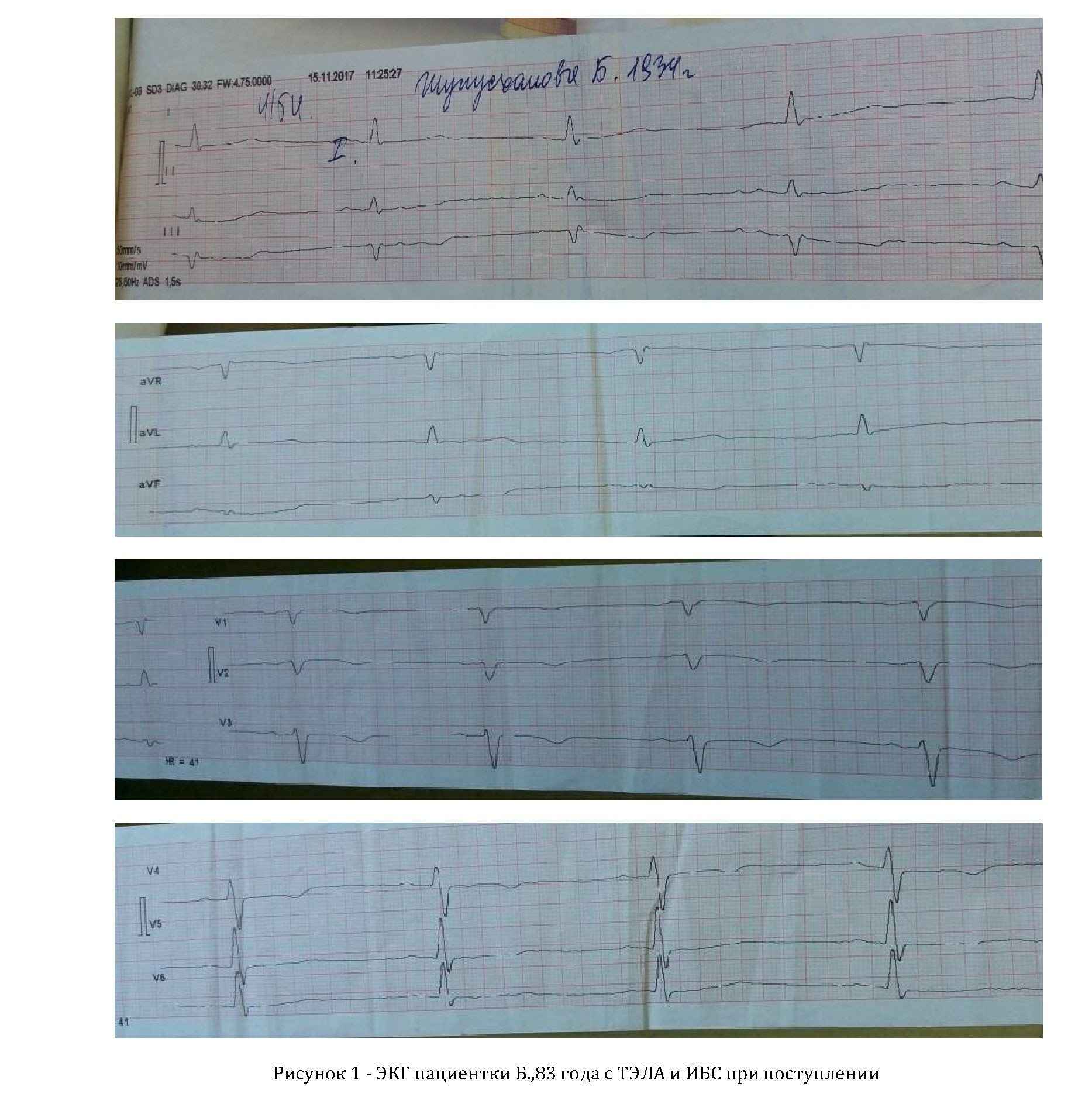
ЭКГ при поступлении (Рисунок 1): ритм синусовый с ЧСС 67 в минуту. Отклонение ЭОС влево. Гипертрофия ЛЖ. Ишемия по передне-септальной и задней стенкам.
ЭхоКГ: Стенка аорты умеренно склерозирована. Створки АК, МК кальцинированы. Кальциноз АК. Незначительный стеноз АК (мах PG 27 мм рт ст). Раскрытие ограничено. Дилитация правых отделов сердца. Незначительная гипертрофия МЖП. Движение МЖП как при легочной гипертензии. Зон гипокинеза не выявлено. Сократительная функция обоих желудочков в норме. Умеренная легочная гипертензия (мах ДЛА 63 мм рт ст). Д «ЭХОКГ» Регургитапция на: МК 0-Iст. ТК II-IIIст. ЛК 0-Iст.
Дуплексное сканирование вен нижних конечностей: На момент осмотра признаков тромбоза не выявлено.
КТ ОГК: в просвете в правой общей ЛА и распространяясь на сегментарные ветви определяются тромбомассы. Также тромбомассы определяются в сегментарных ветвях левой ЛА. Объем обоих легких сохранен. В проекциях S 1, 5, 6, справа и S1/2,3,5,6 слева на фоне сгущенного легочного рисунка определяются плевропульмональные спайки. Бронхо-сосудистый рисунок усилен. Средостение структурно, не смещено. Новообразование в переднем и заднем средостении не обнаружено. Трахея и главные бронхи проходимы. Корни легких мало структурны, тяжисты. Корни легких уплотнены. Сердце расположено типично, рассширено в поперечнике, за счет левых отделов. Диафрагма распложена обычно, контуры ее ровные четкие . Заключение: КТ картина торомбоэмболии общей правой ЛА и сегментарных ветвей с обеих сторон.
 Высчитано колличество баллов по шкале PESI -120 баллов - (высокий риск смерти в ближайшие 30 дней)
Высчитано колличество баллов по шкале PESI -120 баллов - (высокий риск смерти в ближайшие 30 дней)
На основании вышеуказанного больной был выставлен окончательный диагноз: Тромбоэмболия общей правой лёгочной артерии и сегментарных ветвей обеих сторон. Высокий риск. ИБС. Нестабильная стенокардия III В (по Браунвальду). Артериальная гипертензия III ст, Р4. ХСН IIА, 2 ФК.
Внебольничная пневмония нижней доли обоих легких. ДН II. Хроническая болезнь почек 3Б степени. ИМП. Закрытый перелом наружной лодыжки правой голени без смещения. Больная получила лечение согласно Протоколу МЗ РК ведения пациентов с ТЭЛА и ИБС: режим 1, диета 10, арикстра 2,5 мг х 1 раз п/к 7 дней с переходом на ривароксабан 15 мг два раза в сутки; изомик 0.1%10,0 в/в капельно 1 раз/сут, изомик-лонг 20 мг х 2 раза в день, периндоприл 2,5 мг/сут, цефтриаксон 1 млн х2 раза/сут в/венно 7 дней.
На фоне лечения самочувствие больной улучшилось: одышка уменьшилась, головокружение и слабость прошли; боли за грудиной не беспокоили. Об-но: в легких дыхание везикулярное, хрипов нет. ЧДД 18 в мин. Тоны сердца приглушены, ритм правильный ЧСС 60 в мин. АД 120/80 мм рт. ст.
Общий анализ крови при выписке: эритроциты 4,14·1012/л, Hb 122 г/л, Ht 37,5%, лейкоциты 6,5,·109/л., тромбоциты 247·109/л., нейтрофилы 49,8, эоз 6,5, моноциты 10,1, лимфоциты 32,4, СОЭ 32 мм /ч.
ЭКГ в динамике (Рисунок 2): синусовая брадикардия с ЧСС Ишемия по передней и задней стенкам уменьшилась.
63 в минуту. Отклонение ЭОС влево. Гипертрофия ЛЖ.
Рентгенография органов грудной клетки в динамике: Гемодинамика малого круга кровообращения восстановилась. В легких: признаки хронического бронхита, плевро-плевральные спайки левого легкого. Cor: тень сердца умерено увеличена влево, интенсивная. Аорта: склерозирована.
Пациентка была выписана с улучшением под наблюдение врача-кардиолога с рекомендациями продолжить принимать ривароксабан по схеме в течение не менее 3-х месяцев.
Заключение. При подозрении на ТЭЛА диагноз устанавливается на основании комплексной оценки клинических симптомов, данных неинвазив- ных инструментальных и лабораторных методов исследований, а при их недостаточной информативности диагноз должен быть верифицирован с помощью ангиопульмонографии%[4,5]. Без лечения при ТЭЛА умирает около половины больных, тогда как при своевременно начатой терапии смертность составляет от 2 до 8% [5].
СПИСОК ЛИТЕРАТУРЫ
- Чурсин В.В. Профилактика ТГВ и ТЭЛА. Методические рекомендации. - Алматы: 2007. - 22 с.
- Котельников М.В. Тромбоэмболия легочной артерии (современные подходы к диагностике и лечению). - М.: 2002. - 143 с.
- Яковлев В. Б. Проблема тромбоэмболии легочной артерии, пути ее решения в многопрофильном клиническом стационаре // Воен.мед журнал. - 2014. - №10. - С. 25-32.
- Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений // Флебология. - 2010. - №4. - С. 31-37.
- Torbicki A., Perrier A., Konstantinides S. et al. Guidelines on the diagnosis and management of acute pulmonary embolism. The Task Force for the Diagnosis and Management of Acute Pulmonary Embolism of the European Society of Cardiology (ESC) // European Heart Journal. - 2008. - №29(18). - Р. 2276-2315.