“Достаточное и правильное применение витамина Д на 25% снизит расходы на здравоохранение” Майкл Холик (M.F.Holick)
Во всем мире господствует мнение, что витамин Д – это как "костный витамин", но последние открытия говорят о том, что витамин Д необходим Для контроля огромного числа процессов в норме и патологии. Фактически кажДый тип ткани организма обладает рецепторами Для проявления действия витамина Д как гормона кальцитриола. Низкие уровни витамина Д связаны с повышенным риском развития болезней сердечно- сосудистой системы, нервной системы опухолей, сахарного диабета, аутоиммунных повреждений. Оказывается также, что хром является незаменимым минералом, который повышает чувствительность к инсулину. Доказано, что у больных с сахарным диабетом 2 типа уровень хрома (Cr3+) в крови намного ниже, чем у лиц без нарушений метаболизма глюкозы. Прием препаратов хрома значительно улучшает гликемию среди пациентов с диабетом. Регулярное измерение уровня гликированного гемоглобина (HbA1c) ≥ 6.5% позволяет получать ясное представление о наличии гипергликемии за последние 6-8 н℮Д℮ль Его высокий уровень свидетельствует о плохом контроле диабета у больного.
В обзоре литературы представлены новые данные ведущих ученых мира по современным представлениям о роли витамина Д в организме человека, о том, как дефицит витамина Д, которым, как оказывается, страдает большая часть населения Земли и какя существует связь между дефицитом данного витамина и хрома с сахарным диабетом. За последнее 10-летие прибавилось много новых фактов о роли витаминов и, особенно, витамина Д в организме человека. Они показывают, как ограничены наши знания о нашем организме на самом деле. Мы знаем о витамине D, как и о многих других витаминах, в течение многих лет, но мы (очевидно) не в полной мере понимаем их роль и значение
По оценкам ряда исследователей из разных стран, около половины населения мира имеет дефицит витамина D. Одно из удивительных открытий состоит в том, что более высокие уровни 25 (OH) D существенно снижают риски развития сахарного диабета 2 типа, опухолей, ревматоидного артрита, туберкулёза и др. В частности, риск развития СД 2 снижается на 4 процента на каждые 10 нмоль /л прироста 25 (OH) D. Такая ассоциация сохранялась независимо от пола, срока наблюдения, размера выборки исследования, диагностических критериев сахарного диабета, или метода анализа 25 (OH) D. Разве это не стимул для немедленного применения такой практики во всем мире, всё более изнывающего от растущего уровня СД 2 типа?
Витамин Д3, холекальциферол, или солнечный витамин, синтезируется в самом организме, но также поступает с некоторыми продуктами животного происхождения. Он сам по себе не активен, становится незаменимым гормоном кальцитриолом, пройдя печень, где гидроксилируется в 25 – ом положении ( см схемы ниже) и превращается в кальцидиол, или 25(ОН)Д3. Это соединение из печени попадает в кровь, связывается (витамин Д3 – это жирорастворимый витамин, в воде он не растворяется) с определенным белком плазы и может курсировать по кровеносному руслу в течение 2-3 недель. Именно оно является маркером обеспеченности витамином Д3.
Из крови 25-гидрокси холекальциферол, сокращенно 25(ОН)Д3, не способен свободно проходить через мембраны клеток: для этого на поверхности клеток организма имеется специальный рецептор, схожий по ряду параметров с рецептором для липопротеинов низкой плотности. И этот рецептор именуется мегалином. Комплекс мегалин- витамин Д попадает в клетки путём эндоцитоза. Далее ему необходимо попасть в митохондрии, которые только и содержат фермент 1а-гидроксилазу, ускоряющий гидроксилирование С 1 в 25(ОН)Д. Вот здесь имеется большая проблема: 1а-гидроксилаза – весьма капризная система, она может “согласиться” на выполнение указанной процедуры (т.е. прикрепление ОН-группы к указанному углероду) только тогда, когда уровень 25(ОН)Д3 в крови превышает 32нг/мл . Но, как блистательно доказано экспертом-“гроссмейстером” по витамину Д Майклом Холиком (M.Holick), до 80% человечества страдает от дефицита витамина Д, уровень 25(ОН)Д3 значительно ниже критической величины. Именно данному обстоятельству человечество обязано небывалым расцветом массы тяжелых хронических заболеваний.
 Для нормально функционирования витамиина Д необходимы адекватные уровни ретинола и, особенно, его гормональной формы - ретиноевой кислоты. Но существующие дозировки ретинола - тоже с прошлого века, они также явно недостаточны. Витамин Д (кальцитриол) обладает множеством физиологических эффектов, помимо участия в регуляции кальциевого гомеостаза. Под его контролем находятся до 3000 генов. Аналогично другим внутриклеточным/ стероидным гормонам он накапливается в ядре клеток кишечных ворсинок и крипт, а также остеобластов и клеток дистальных почечных канальцев. Он был обнаружен в ядрах клеток мальпигиева слоя кожи, семенников, плаценты, матки, грудных желез, тимуса, а также в клетках- предшественниках миелоидного ряда. Связывание кальцитриола было обнаружено и в клетках паращитовидных желез. Под контролем витамина D находятся гены, которые регулируют жизнедеятельность клеток, в том числе, их дифференцирование, апоптоз также частично модулируется витамином D. Существуют данные о том, что витамин D влияет на многие типы тканей и клеток, в том числе на секрецию инсулина в B- клетках путем повышения внутриклеточного Са (непрямой эффект), а также за счет увеличения числа рецепторов витамина Д на поверхности b-клеток, стимуляции способности к экспрессии 1-α -гидроксилазы, благодаря чему активируется превращение 25 OH(D) в 1,25 OH(D). Кроме того, витамин D оказывает иммунномодулирующее действие и защищает β - клетки соответствующими цитокинами. Кальцитриол стимулирует также синтез рецепторов эритропоэтина на поверхности клеток красного костного мозга, а это значит, что при дефиците витамина Д возможна анемия. Не исключено, что часть из большого числа больных с ЖДА страдают на самом деле от нехватки холекальциферола или его рецепторов, а вовсе не от дефицита железа. Витамин Д - образуется из холестерола, выделяющегося из мира молекул своими непревзойденными свойствами. Как видим, витамин Д не подводит своего предшественника. Как известно, для адекватного уровню гликемии высвобождения инсулина из b- клеток необходимо достаточное количество катионов Са. Катионы кальция Ca2+стимулируеткальмодулин – зависимую протеинкиназу, которая активирует ряд белков везикул и базолатеральной мембраны b-клеток, способствуя сплавлению нескольких мембран между собой, а затем - расплавлению мембраны b-клеток и выходу инсулиновых молекул в кровь.
Для нормально функционирования витамиина Д необходимы адекватные уровни ретинола и, особенно, его гормональной формы - ретиноевой кислоты. Но существующие дозировки ретинола - тоже с прошлого века, они также явно недостаточны. Витамин Д (кальцитриол) обладает множеством физиологических эффектов, помимо участия в регуляции кальциевого гомеостаза. Под его контролем находятся до 3000 генов. Аналогично другим внутриклеточным/ стероидным гормонам он накапливается в ядре клеток кишечных ворсинок и крипт, а также остеобластов и клеток дистальных почечных канальцев. Он был обнаружен в ядрах клеток мальпигиева слоя кожи, семенников, плаценты, матки, грудных желез, тимуса, а также в клетках- предшественниках миелоидного ряда. Связывание кальцитриола было обнаружено и в клетках паращитовидных желез. Под контролем витамина D находятся гены, которые регулируют жизнедеятельность клеток, в том числе, их дифференцирование, апоптоз также частично модулируется витамином D. Существуют данные о том, что витамин D влияет на многие типы тканей и клеток, в том числе на секрецию инсулина в B- клетках путем повышения внутриклеточного Са (непрямой эффект), а также за счет увеличения числа рецепторов витамина Д на поверхности b-клеток, стимуляции способности к экспрессии 1-α -гидроксилазы, благодаря чему активируется превращение 25 OH(D) в 1,25 OH(D). Кроме того, витамин D оказывает иммунномодулирующее действие и защищает β - клетки соответствующими цитокинами. Кальцитриол стимулирует также синтез рецепторов эритропоэтина на поверхности клеток красного костного мозга, а это значит, что при дефиците витамина Д возможна анемия. Не исключено, что часть из большого числа больных с ЖДА страдают на самом деле от нехватки холекальциферола или его рецепторов, а вовсе не от дефицита железа. Витамин Д - образуется из холестерола, выделяющегося из мира молекул своими непревзойденными свойствами. Как видим, витамин Д не подводит своего предшественника. Как известно, для адекватного уровню гликемии высвобождения инсулина из b- клеток необходимо достаточное количество катионов Са. Катионы кальция Ca2+стимулируеткальмодулин – зависимую протеинкиназу, которая активирует ряд белков везикул и базолатеральной мембраны b-клеток, способствуя сплавлению нескольких мембран между собой, а затем - расплавлению мембраны b-клеток и выходу инсулиновых молекул в кровь.
Запуск регуляции синтеза 1α,25(OH)2D происходит под влиянием высоких доз витамина Дпри инфекции Mycobacteriumtuberculosis. В гранулеме как IFN-γ, так и через связывание TLR2/1 макрофагов с Mycobact. Tuberculosis индуцируют макрофаги к экспрессии фермента 25(OH)D- 1a-гидроксилазы, которая приводит к повышению циркулирующей концентрации 1α,25(OH)2D. Далее кальцитриол может действовать паракринным способом (непосредственно на соседние клетки), модулируя иммунный ответ на гранулему, и даже интракринно и т.д., способствуя наработке антимикробных пептидов. Антимикробные кателицидины относятся к семейству антимикробных пептидов, найденных в лизосомах макрофагов и полиморфноядерных лейкоцитах (PMNs). Они выделены из многих объектов и играют важную роль в поддержании врожденного иммунитета у млекопитающих, защищают от инвазивных бактериальных инфекций. Они, как и дефенсины, обладают протеазными свойствами, разрушающими белковые компоненты микробных тел (http://en.wikipedia.org/wiki/Cathelicidin). Дефенсины: антимикробные пептиды, продуцируемые при активации TLR (тол рецептора) 3 основных - класса: alfa-defensins, beta- defensins, cathelicidins. Первые из них содержится преимущественно в гранулах нейтрофилов, вторые – в эпителиальных клетках легких и тонкого кишечника.
При прежних (устаревших) дозах, регламентируемых FDA (управление пищевыми и лекарственными ресурсами США), велика вероятность, что нужные белки не будут синтезированы. И это будет сопровождаться целым рядом тяжелых заболеваний(ожирение, сахарный диабет, гипертония, процветание инфекционных заболеваний, различные формы и типы опухолей и др.). Витамин Д может индуцировать D-24-гидроксилазу (24-OHазу). Тогда 24-OH-аза усиливает метаболизм 1,25 (OH)2D в кальцитриоевую кислоту, которая является биологически инертной. Таким образом, локальная продукция 1,25(OH)2D падает и он не попадает в общий круг кровообращения и не влияет на метаболизм кальция. В ткани околощитовидных желез также имеется активность 1-OHазы и локальная продукция при этом 1,25(OH)2D ингибирует экспрессию и синтез ПТГ(PTH). Образовавшаяся в почках 1,25(OH)2D попадает в циркуляцию и способна регулировать продукцию ренина и также стимулировать секрецию инсулина в b-клетках островков Лангерганса поджелудочной железы ( Holickcopyright 2007).
За последнее десятилетие(и это нельзя не назвать отрадным фактом) наметилась хорошая тенденция к пересмотру прежних взглядов на медицину и нормативы.
Какая же существует связь между витамином Д и сахарным диабетом?
Механизм действия инсулина хорошо известен. Он, как и все другие гормоны, связывается со своим рецептором. Рецептор инсулина состоит из двух альфа – и двух бета- цепей. Альфа-цепи размещаются над мембраной клетки- мишени (сердце, мышцы, жировая ткань). А бета-цепи, начавшись над клеточной мембраной, проходят через всю толщу мембраны, и ещё значительная их части, формируетцитоплазматический домен. Инсулин связывается непосредственно с альфа-цепями.
Возникающие при этом конформационные изменения в альфа-цепях передаются на бета-цепи (оба типа цепей связаны между собой дисульфидными связями).
Цитоплазматические участки бета- цепей фосфорилируют друг друга (источником фосфорной кислоты служит аденозинтрифосфорная кислота- АТФ). Далее каскад сигналов передается на субстраты рецептора инсулина с помощью фосфатидинозитол-3-киназы. В итоге цитоплазматический домен, фосфорилируясь, приобретают тирозинкиназную активность, т. е ферментом, способным фосфорилировать тот или иной полипептид из 5 так называемых субстратов рецептора инсулина (IRS), делая их также активными. Каскад сигналов от IRS идет в двух главных направлениях: в ядро и в сторону инсулинзависимого транспортера глюкозы (ГЛУТ-4). Последний при этом также активируется путем фосфорилирования и перемещается на мембрану инсулинзависимой клетки. Когда он находился в цитоплазме, был неактивным, т.е. глюкоза не могла поступать внутрь клетки (мембрана глюкозу не пропускает, а позволяет пройти внутрь клетки только через каналы (ГЛУТ-4), встроенные в мембрану. Описанный процесс – достаточно сложный и долгий, с участием многих белков- посредников. Надо

полагать, что читатель понимает, что чем больше таких пропускников будет работать, тем быстрее глюкоза буде поступать из крови в клетки – мишени инсулина (мышечные и жировые клетки составляют основную массу тела) и тем быстрее станет снижаться гликемия. Hо когда же ГЛУТ-4 совсем мало, то гипергликемия сохраняется дольше.
В настоящее время более или мене стало известно, что ГЛУТ-4, как и все другие белки, кодируется соответствующим геном. А ген этот экспрессируется гормоном жировой ткани адипонектином. В тощем состоянии организма в адипоцитах, представляющих собой мощные эндокринные клетки, синтезируется много разных гормонов, но количество и сила воздействия адипонектина превалирует. При этом подавляется образование и действие многих других адипокинов. Hо при ожирении мощность адипонектина резко падает, действие его антагонистов начинает всё сильно превосходить влияние адипонектина. Следовательно всё явственнее становится несостоятельность ГЛУТ- 4 (его ген почти бездействует). Глюкоза накапливается в крови. Развивается инсулинорезистентность.
Адипонектин: Адипонектин состоит из 247 аминокислотных остатков, схож с TNFa и комплементом C1q.Это - пептидный гормон-циркулирующая концентрация составляет -2-20 мг/мл от 0,01- 0,05 % от общего содержания белка в крови). У женщин уровень АДH в крови на 40% выше, чем у мужчин. Андрогены оказывают ингибиторные эффекты на адипонектин. Уровень адипонектина снижается при ССЗ и СД. Hизкий уровень АДH характерен для поздних стадий СД (обоих типов).
- Отмечается обратная корреляция уровня АДH с ТГ, холестеролом-ЛПHП, висцеральным ожирением и содержанием жира в печени.
- Циркулирует в крови и связывается с рецепторами для адипонектина на поверхности клеток в большинстве тканей (печень, мышцы и др.).
- Снижение уровня адипонектина ведет к развитию СД II и метаболического синдрома.
- При отсутствии ожирения концентрация адипонектина в крови очень высокая, поэтому он резко тормозит выделение TNF-a и ИЛ-6, которые при этом не способны препятствовать действию инсулина и СД-2 не развивается.
- Адипонектин повышает чувствительность клеток- мишеней к инсулину.- Адипонектин – стимулирует синтез рецепторов инсулина и других компонентов, участвующих в проведении инсулинового сигнала. Проявления действия адипонектина, как сенситайзера инсулина, обнаруживаются в присутствии самого инсулина.
Витамин Д (кальцитриол) в остеобластах костной ткани стимулирует синтез гормона остеокальцина, который повышает синтез и секрецию адипонектина (АH) в жировой ткани, а также синтез инсулина в ПЖ. При этом адипонектин активирует гены, кодирующие ГЛУТ-4 в адипоцитах, сердечной и скелетных мышцах, способствуя снижению уровня глюкозы в крови. В настоящее время можно считать установленным механизм, с помощью которого витамин Д (кальцитриол) помогает инсулину точно и адекватно уровню гипергликемии проводить весь сложный каскад сигналирования.
Кальцитриол - гормон остеокальцин – ГЛУТ-4 – инсулин, как они работают?
При участии кальцитриола и содействии ретиноевой кислоты в клетках костной ткани (остеобластах) синтезируется главный неколлагеновый белок костного матрикса остеокальцин, состоящий из 49 аминокислотных остатков и среди них до 3-х остатков глутаминовой кислоты. Вольшая часть данного белка карбоксилируется при участии витаминов К, карбоксилированный остеокальцин (гла-белок) способствует минерализации костной ткани. Другая часть – 10-30%, некарбоксилированная, поступает в кровь и действует как гормон. Он стимулирует многие ткани и системы, в том числе жировую ткань, особенно образование в ней адипонектина. Образуется достаточно много этого адипонектина, под влиянием которого подавляется образование других адипокинов. Жировая масса снижается. Стимулируются адипонектином также гены, кодирующие ГЛУТ-4. Их становится постепенно достаточно на мембранах клеток сердечной мышцы, скелетных мышц и жировой ткани. Транспортер глюкозы ГЛУТ-4 способствует поступлению глюкозы из межклеточной ткани в указанные ткани, интенсивно снижая степень гликемии. Гликемия нормализуется. К настоящему времени пока нет доступной информации о том, что лекарственные препараты гормона остеокальцина и адипонектина введены в практику. Hо из сказанного выше, авторы надеются, стало ясно, что обеспечение организма достаточным уровнем витамина Д способно решить многие проблемы, связанные с инсулинорезистентностью и сахарным диабетом. Hа этом можно было бы поставить жирую точку. Hо.. Внимательный читатель, наверняка, обратил внимание на то, что большинство своих удивительных эффектов витамин Д способен проявить лишь в присутствии витамина А (ретиноевой кислоты).
Глюкоза, как и очень многие другие соединения, не способна проникать через клеточную мембрану. Для его переноса внутрь клетки необходимы специальные белки, которые называются транспортерами глюкозы, глюкотранспортеры, сокращенно ГЛУТ (GLUT). Известно около полутора десятков типов ГЛУТ. Все они очень похожи между собой, но имеются и различия. Отдельные типы ГЛУТ используются разными типами клеток. Их ещё разделяют на инсулин-зависимые (это единственный тип ГЛУТ-4) и инсулин – независимые (все остальные ГЛУТ, за исключением ГЛУТ-4). ГЛУТ-4 находится только в трех типах клеток: жировые клетки, мышечные клетки и клетки миокарда. В указанные клетки глюкоза может поступать и через ГЛУТ-1,но его способность в них очень невелика, поэтому при дефектах ГЛУТ-4 сердце и мышцы получают недостаточно глюкозы и она тогда накапливается в крови (выше 6 ммоль/л) и развивается гипергликемия.
Может ли дефицит хрома привести к инсулинорезистентности?
За последние годы в литературе появляются всё новые убедительные данные о том, что целый ряд заболеваний (диабет, ожирение, гипотиреоз, атеросклероз и др.) развивается при дефиците хрома, а дополнительное введение этого металла снижает степень инсулинорезистентности. Сейчас известно, что фактор толерантности глюкозы GTF–т.е. трехвалентный хром (Cr +++) в окружении двух молекул пиколиновой кислоты, очень напоминающей никотиновую кислоту (витамин В3) и трех аминокислот (возможно, глутаминовой кислоты, цистеина и глицина) был впервые выявлен в пивных дрожжах, которые являются одним из самых богатых источников органического хрома. Хотя было сделано немало попыток, чтобы изолировать или синтезировать GTF «но ни одна из них не была успешной». Ученые синтезировали "биологически активные комплексы" хрома, которые будут изготовлены в виде добавок, но эти соединения только "выглядят подобно, но не идентично с природным ГТФ – комплексам.
Точная структура GTF остается неизвестной ». Хромодулин трансферрин + низкомолекулярная хром связывающая субстанция (LMWCr) - члены одного семейства. Хром (шестивалентный) абсорбируется с помощью механизма активного транспорта и переносится в печень, где превращается в хром трехвалентный, который связывается с трансферрином и разносится по органам и тканям. Предполагается, что существуют обратные соотношения между транспортом трансферрином атомов хрома и железа. У пациентов с гемохроматозом отмечается явный дефицит хрома. У таких людей часто развивается сахарный диабет. Высоко углеводная диета повышает скорость обмена хрома и выделение его с мочой. Hеорганический хром всасывается с большим трудом (от 0,2- 2%). Органический хром , в частности, пиколинат хром, всасывается намного интенсивней - до 16%.
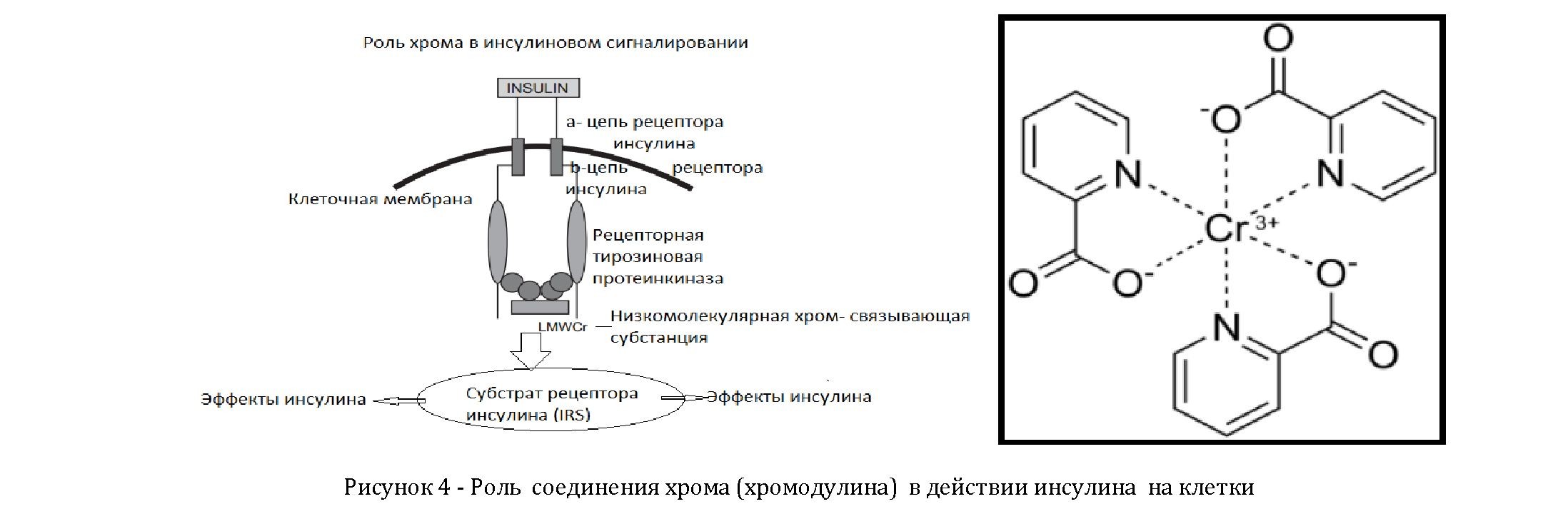
А) Предполагаемый механизм активации киназной активности рецептора инсулина хромодулином в ответ на инсулин. Неактивная форма инсулинового рецептора (IR) превращается в активную форму при связывании с инсулином. Это запускает перемещение хромодулина (преимущественно в форме хромодулин - трансферрин, Cr- Tf) из крови в инсулин-зависимые клетки, которое в свою очередь приводит к связыванию хрома с апохромомодулином, неактивным олигопептидом. Холохромодудин ( апо-хромодулин -Cr) или хромодулин прикрепляется к рецептору инсулина (к его цитоплазматическому домену, сформированному обоими внутриклеточными участками бета- цепей рецептора инсулина), способствуя быстрой активации рецепторной тирозинкиназы. Сам апохромодулин не способен связываться к рецептору инсулина и активировать рецепторнуюкиназу. Когда концентрация инсулина падает, холохромодулин освобождается от клетки, способствуя снижению перечисленных эффектов. Таким образом, понятно, что дефицит хрома и хромодулина может быть связан с инсулинорезистентностью.
Б) Молекулярный механизм действия хрома
Атомы хрома взаимодействуют с субстанцией, называемой низко-молекулярной массы хром связывающей субстанцией low-molecular weight chromium (LMWCr) bindingsubstance, имеющей м.м 1500 (другое наименование данной субстанции - хромодулин) и состоящей из остатков аминокислот глицина, цистеина, аспарагиновой кислоты и глутамата. Это - природный олигопептид, выделенный из многих объектов животных, особенно из печени и почек. Этот широко распространенный олигопептид способен прочно связывать 4 атома хрома.
Считается, что хромодулин существует в неактивной форме, или апоформе (апохромодулин) в цитозоле и ядрах инсулин - чувствительных клеток. Главное предназначение хромодулина - потенцировать действие инсулина. Далее активированные (фосфорилированные) при участии ещё одного фермента фосфатидилинозитол 3 -киназы (phosphatidylinositol 3-kinase) IRS сами становятся активными тирозинкиназами, стимулирующими большое количество внутриядерных и цитоплазматических процессов, в том числе и транслокацию ГЛУТ-4 из цитоплазмы в структуру мембраны клетки, обусловливая перемещение глюкозы из межклеточной жидкости внутрь клеток миокарда, скелетных миоцитов и адипоцитов.
Фактор толерантности к глюкозе (ГТФ = GTF)), - может стать одним из новых перспективных природных антидиабетических средств. GTF эффективно снижает повышенный уровень глюкозы в крови у больных сахарным диабетом животных и человека. Он также снижает уровень триглицеридов и ЛПНП - холестерола и повышает уровень - холестерина ЛПВП у пациентов с диабетом. Эти явления могут быть следствием снижения гликемии и ликвидации условий для развития осложнений СД 2 типа.GTF -лечение также предотвращает такие осложнения диабета, как нефропатия и ретинопатия. Это не белок, поэтому ГТФ можно принимать внутрь. ГТФ представляется как имитатор инсулина и инсулин - потенцирующее соединение: он может уменьшить уровень глюкозы и липидов в крови при введении без дополнительного лекарства, но также может активировать действие инсулина: небольшая доза инсулина становится более эффективной при введении с дозой ГТФ. Когда ГТФ добавляется с инсулином, обнаруживается более интенсивный транспорт глюкозы в клетки. Эти результаты показывают, что GTF в качестве потенциального природного источника для новой пероральной антидиабетической терапии в будущем имеет большие перспективы.
Исследователи США нашли, что у здоровых взрослых людей, которым назначали 200 микрограммов хрома в день, обнаруживается весьма значительное снижение уровня общего холестерина
(источник: http://www.neboleem.net/pikolinat-hroma.php).
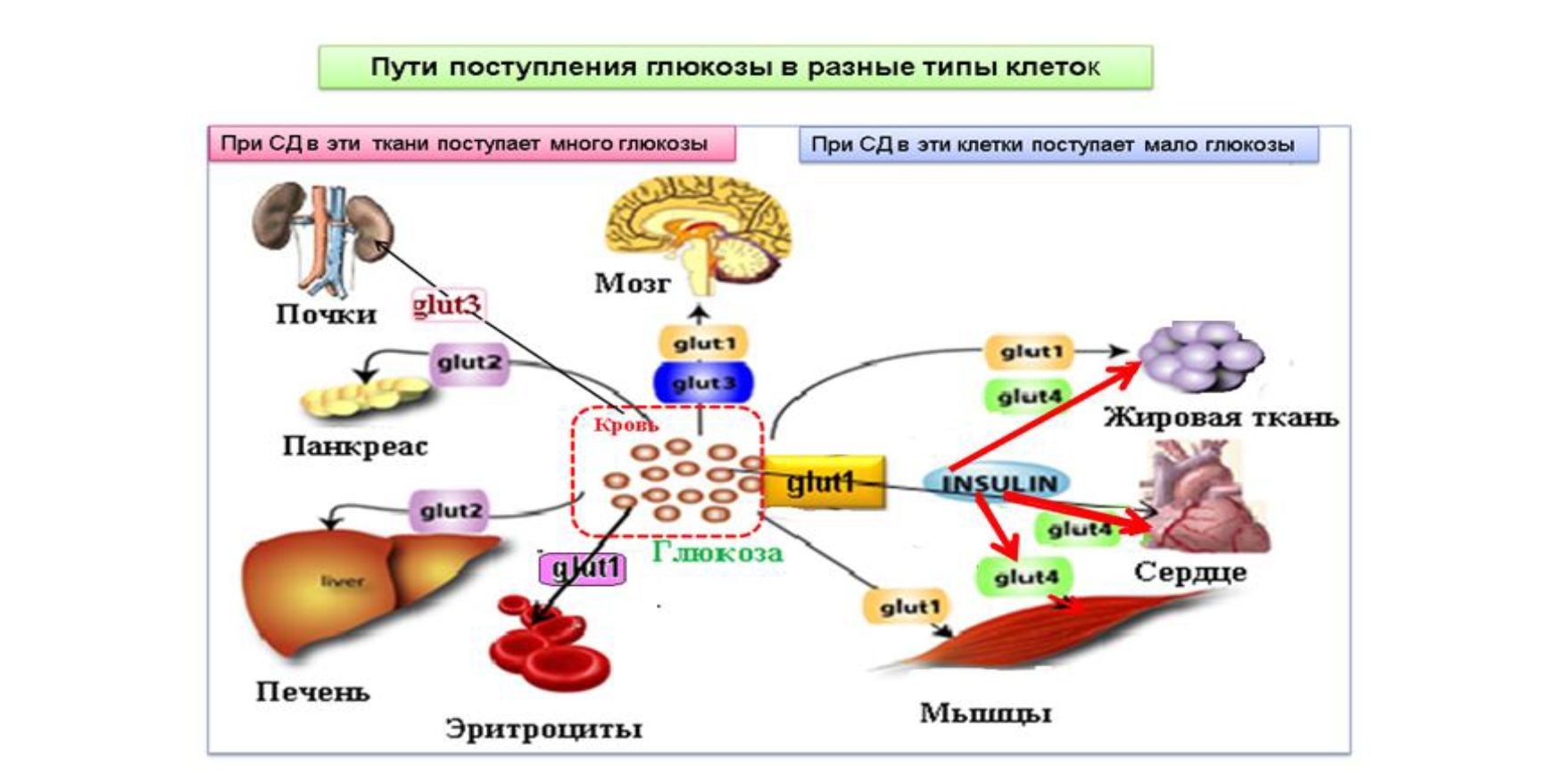
Разумеется, для правильного применения препаратов хрома необходимо исследование его уровня в крови. Наиболее подходящим методом исследования хрома на сегодняшний день является масс-спектрометрия с индуктивно связанной аргоновой плазмой (ИСП-МС). В данном методе исследования вещество подвергается ионизации (воздействию на него заряженных частиц), в процессе чего связи между атомами вещества разрываются и оно распадается на ионы. Ионы исследуемого вещества разделяются в зависимости от массы и заряда. Полученный детектором ионов сигнал пропорционален концентрации определяемых частиц. Информация, касающаяся референсных значений показателей, а также сам состав входящих в анализ показателей может несколько отличаться в зависимости от лабораторий. Встречаются следующие сведения по данному вопросу: 0,7 - 28,0 - мкг/л х 19,2 (13,4 - 538 нмоль/л), а также 0,05 - 0,5 мкг/мл. Основным транспортером глюкозы в мышцы, сердце и жировую ткань является ГЛУТ-4. ГЛУТ-1 никак не может обеспечить эти ткани глюкозой.
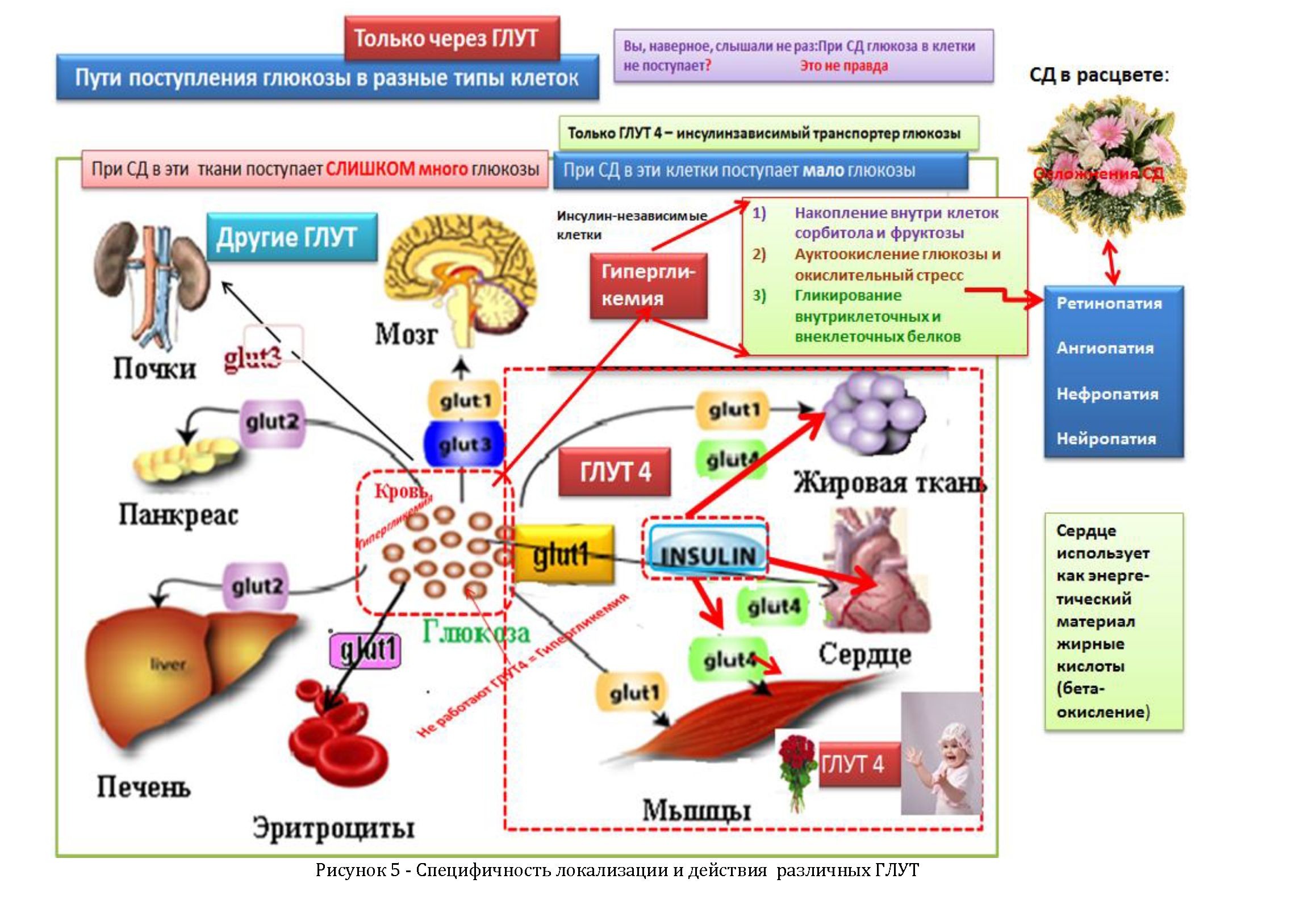
Какие процессы происходят в клетках, когда в них поступает слишком много глюкозы?
При сахарном диабете глюкозы почти не попадает в одни (инсулин-зависимые) клетки и очень много ее поступает в остальные типы клеток.
Белки, в том числе и гемоглобин, если их долго выдерживать в растворе, содержащем глюкозу, связываются с ней и такое связывание происходит самопроизвольно – без участия ферментов (параметаболически).
Гликозилированный (точнее гликированный) гемоглобин (далее – HbA1c) образуется в результате такой медленной, неферментативной реакции между гемоглобином А, содержащимся в эритроцитах, и глюкозой внутри этих эритроцитов. Есть, по крайней мере, три варианта гликированных гемоглобинов: НbA1a, HbA1b, HbA1c, но только вариант HbA1c количественно преобладает и дает более тесную корреляцию со степенью выраженности сахарного диабета. Всякое, даже кратковременное увеличение концентрации глюкозы в крови оставляет своеобразный след в виде повышенного содержания гликилированного гемоглобина. И такой след обнаруживается при исследовании уровня HbA1c. HbA1 состоит из трех компонентов HbA1а; HbA1b; HbA1c. Количественно преобладает HbA1c.
Избыток глюкозы в крови или внутри клеток способен вызывать различные нарушения:
- Повышение активности альдозоредуктазы (накопление внутри клеток сорбитола и фруктозы), как следствие – выраженные и часто необратимые изменения в клетках.
- Образование активных форм кислорода (аутоокисление глюкозы или свободно- радикальный путь), - приводит к развитию тяжелого окислительного стресса, повреждающего многие типы клеток ( липиды, белки, ДНК, углеводы).
- Повышенное гликирование белков и образование продвинутых (конечных) продуктов гликации (КПГ) - это наиболее разрушительное осложнение хронической гипергликемии.
- Активация протеинкиназы С (ПКС) - приводит к молекулярно - генетическим нарушениям, запускающим развитие пролиферативных процессов.
Все указанные явления развиваются самопроизвольно, т.е без участия соответствующих ферментов, неконтролируемо. Некоторые механизмы развития и проявления отмеченных путей при гипергликемии и какое отношение к ним имеет гликирование гемоглобина?
- Глюкоза внутри клеток может подвергаться целому ряду превращений. Но для этого она должна активироваться под действием фермента глюкокиназы (гексокиназа): от АТФ (аденозинтрифосфорная кислота - универсальный источник энергии) отщепляется фосфорная кислота и прикрепляется к 6-ому атому углерода молекулы глюкозы с образованием глюкозо-6 –фосфата. Но внутри клеток, оказывается, активность данного фермента лимитирована, т.е. не все молекулы глюкозы активируются, поэтому они накапливаются в клетках. Зато активируется “дремавшая” до сих пор альдозоредуктаза. А это приводит к превращению глюкозы в сорбитол и фруктозу, которые в клетках, за исключением гепатоцитов, далее не метаболизируются. В клетках повышается осмотическое давление. Они набухают, с нарушением их функций. Это – начало всяких повреждений (см. рисунок)
- Установлено, что гексокиназа, или глюкокиназа, которая делает глюкозу активной (в форме глюкозо-6-фосфата), т.е. способной метаболизироваться до конечных продуктов (СО2 и Н2О). Глюкоза, при задержке её метаболизма, самопроизвольно начинает окисляться с образованием свободных радикалов, способных стимулировать процессы оксидативного стресса, повреждающих липиды мембран клеток и липопротеинов (окисление холестерола в составе липопротеинов низкой плотности, нарушение сродства к своему рецептору на клетках и вследствие этого развивается гиперхолестеролемия), белки (разрушение различных белковых молекул, например, аполипопротеина
В, который определяет сродства к рецепторам ЛПНП), углеводы и ДНК (изменение структуры отдельных нуклеотидов, обусловливая мутации и др.). Кроме того, при этом развивается эндотелиальная дисфункция, снижается образования оксида азота, основного вазодилататора. Все эти нарушения приводят к развитию атеросклероза, повышению тромботической активности, к сосудистым осложнениям и т.д. В целом, окислительный стресс, обусловленный дисбалансом прооксидантов и антиоксидантов в органах и тканях, повреждает многие биомолекулы в них и указывает на серьёзные кардиоваскулярные риски.
3.Особым коварством глюкозы является её неудержимая способность крепко прикрепляться к свободным аминогруппам (-NH2). В природе нет ни одного белка без такой свободной аминогруппы, т.е. глюкоза может “испортить” потенциально все белки в организме.
Глюкоза является химически активной молекулой, в основном, благодаря альдегидной группе при первом атоме углерода (НС=О). И она легко находит группу – NH2 белков, аминокислот и гемоглобина среди множества других соединений. По мере накопления глюкозы в среде она всё яростнее атакует такие группы и прикрепляется к ним. При этом изменяются структуры белков и их функции. Этот процесс происходит и у здоровых людей, но ограниченно. Чем выше уровень гликемии, тем интенсивнее и пагубнее гликирование белков. К сожалению, как только глюкоза окажется в составе белковой молекулы, она как бы приобретает второе дыхание и совместно с остатком аминогруппы формирует ряд циклических, весьма реакционно способных соединений. Поскольку одним из патогенетических факторов развития этих изменений является гликирование белков, понятен повышенный интерес исследователей к изучению процессов накопления и распределения продуктов гликирования в органах и тканях организма в условиях диабета. Надо отметить, что основная масса работ посвящена изучению гликирования белков плазмы крови. Гликирование тканевых белков изучено не достаточно. При взаимодействии глюкозы с аминогруппами образуются продукты Амадори. Реакция Майларда способствует медленной продукции высокореактивных токсичных соединений неизвестной структуры, называемых «конечные продукты прогрессирующего гликозилирования» - AGE (advancedglycationendproducts). Продуктом Амадори является также пентозидин, соединение, образующееся в результате перекрестных сшивок между аргинином, лизином и пентозой. Его концентрацию в крови и тканях обычно определяют по интенсивности флуоресценции при длинах волн возбуждения и эмиссии 385 и 444 нм соответственно. Накопление пентозидина – следствие повышенного уровня глюкозы. Его содержание увеличивается в тканях диабетиков и стареющего организма. Внеклеточные скопления амилоидного ß- пептида (Аß) ассоциированы с нейродегенеративным процессом, характерным для старческого возраста (болезнь Альцгеймера). Образование Аß сопряжено с возрастными изменениями обмена глюкозы. Нейрофибриллярные сплетения и сенильные бляшки в ткани мозга пациентов с болезнью Альцгеймера содержат такие AGE, как пиррамин и пентозидин, которые не обнаруживаются у здоровых людей. КПГ играют центральную роль в развитии диабета и сердечно-сосудистых рисков. КПГ играют центральную роль в развитии диабета и сердечно-сосудистых рисков. Они вызывают большие повреждения в клетках и тканях, такие как необратимые нарушения функционирования многих белков, значительное сокращение продолжительности жизни (на многие годы), основные осложнения СД обусловливаются прежде всего конечными продуктами гликации белков.
Для оценки степени формирования КПГ используется также инструментальный способ, а именно AGE-Reader. Это - не инвазивный метод, позволяющий измерять уровень КПГ в коже, что свидетельствует о степени гликации разных белков во всём организме.
4. Активируемая при сахарном диабете 2 типа протеинкиназа С (ПКС) играет ведущую роль в развитии тяжелых осложнений. Это показано в схемах и рисунках приводимых в данной работе. Активная ПКС инициирует пролиферативные процессы, наиболее выраженные при опухолевом росте.
Гликированный гемоглобин – надежная замена теста на определения уровня глюкозы крови.
Пока тест на гликированный гемоглобин не столь широко применяется, как анализ глюкозы в крови. ВОЗ рекомендует тест на гликированный гемоглобин как необходимый при сахарном диабете: пациентам с этим заболеванием нужно измерять уровень гликированного гемоглобина не реже, чем раз в 3 месяца.
Анализ крови на гликированный гемоглобин является эффективным методом диагностики и контроля лечения сахарного диабета. В основе сахарного диабета лежит нарушение функции контроля уровня глюкозы в крови в организме человека. Тест на гликогемоглобин является бесценным инструментом для мониторинга уровня глюкозы в крови в течение долгого времени, и он играет ключевую роль в диагностике, мониторинге и терапии СД. Гликогемоглобин формируется чаще всего путем реакции между глюкозой и N-концевой области гемоглобина (Hb) ß цепей, где размещается остаток валина. Гликация гемоглобина - это необратимая и не-ферментативная реакция между глюкозой и гемоглобином A, основного типа Hb у нормальных взрослых, он происходит в течение продолжительность жизни эритроцита. Полученный HbA 1с (глюкированный гемоглобин) является стабильным соединением, и его общая сумма напрямую зависит от средней концентрации глюкозы в течение двух-трех месяцев перед измерением. Эритроциты, содержащие определенное количество гликированных молекул гемоглобина, не погибают, продолжают доживать положенные им свои 120 дней. Эритроциты, циркулирующие в крови, имеют разный возраст, поэтому для усредненной характеристики уровня гликогемоглобина ориентируются на полупериод жизни эритроцитов - 60 суток. Таким образом, уровень гликированного гемоглобина показывает, какой была концентрация глюкозы в предшествующие 4-8 недель и это является показателем компенсации углеводного обмена на протяжении этого периода. Измерение концентрации HbA1с позволяет ретроспективно оценить выраженность гипергликемии при сахарном диабете. Эффект гликирования не зависит от суточного ритма колебаний уровня глюкозы в крови, от физиологической активности организма, характера пищи, физических нагрузок и зависит только от величины и длительности гипергликемии. У больных сахарным диабетом при стойкой гипергликемии концентрация HbА1с значительно возрастает. Лечение диабета проводят с помощью лекарств, понижающих содержание глюкозы в крови лишь на ограниченный промежуток времени, поэтому очень важно подобрать такие схемы терапии, которые позволили бы добиться стойкой нормализации гликемии.
Чем лучше компенсирован диабет, тем меньше риск развития таких осложнений диабета, как поражение глаз - ретинопатия, поражение почек - нефропатия, поражение периферических нервов и сосудов, ведущее к гангрене. Таким образом, стратегическая цель лечения сахарного диабета - обеспечить постоянное поддержание глюкозы в пределах нормы. Измерение сахара в капиллярной крови позволяет оценить сиюминутный уровень глюкозы, определение HbА1с дает интегрированное представление об уровне гликемии. Выше уже говорилось, что гликирование белков, как химический ковалентный процесс, изменяет их конформацию.
Hепосредственно реагирующей с молекулярным кислородом в молекуле Hb структурой является окрашенный Fe - гем. Гликирование гемоглобина изменяет конформациювсего гемоглобина, вследствие чего значительно возрастает его сродство к кислороду: гемоглобин жадно и крепко притягивает к себе молекулярный кислород в артериальной крови и не расстаётся с ним в венозной крови, что он обязан делать постоянно “по уставу”. И поэтому на фоне изобилия оксигемоглобина ( HbO2) в крови органы и ткани организма испытывают гипоксию, которая усугубляется ещё и обтурацией многих капилляров вследствие поперечных сшивок их коллагеновых стенок продуктами гликирования. Таким образом, чем выше уровень гликогемоглобина, тем “богаче” клиническая картина заболевания, обусловленная гипоксией. Hе все врачи замечают причину такой ситуации своевременно, так как уровень общего гемоглобина по результатам общего анализа крови при этом может быть не измененным. Гликированный гемоглобин, - при лабораторном анализе - цианметгемоглобиновый метод - ведет себя как обычный гемоглобин, т.е уровень общего Hb не уменьшается на величину гликированного гемоглобина, поэтому наличие у больного с СД гипоксии невозможно раскрыть, не исследуя концентрацию HbA1c.
Определение HbА1с имеет большое значение у больных диабетом женщин при планировании беременности и во время беременности. Установлено, что уровень HbА1с на протяжении 6 месяцев до зачатия и в течение I триместра беременности коррелирует с ее исходом. Жесткий контроль за уровнем гликемии позволяет снизить частоту пороков развития плода с 33% до 2%.
Методы измерения уровня гликированного гемоглобина Показатели уровня гликированного гемоглобина могут различаться в зависимости от способов, которые применяет та или иная лаборатория для его измерения. Поэтому для скрининга при сахарном диабете желательно пользоваться услугами одного и того же заведения во избежание совершения ложных выводов. Забор крови для анализа на гликированный гемоглобин желательно производить натощак. Тест нецелесообразно проводить после кровотечений, переливания крови.
Гликированный гемоглобин: расшифровка значений Hорма гликированного гемоглобина: 4,5-6,5% от общего содержания гемоглобина.
Диагностические значения повышенных уровней HbA1с·
- 5,5–8% – хорошо компенсированный сахарный диабет;
- 8–10% – достаточно хорошо компенсированный сахарный диабет;
- 10–12% – частично компенсированный сахарный диабет;
- >12% – некомпенсированный сахарный диабет.
Диагностические значения пониженных уровней HbA1с:Гипогликемия, гемолитическая анемия, кровотечения, переливание крови.
Ложно пониженные значения HbAlc: уремия, острые и хронические геморрагии, а также при состояниях, связанных с уменьшением жизни эритроцитов (например, при гемолитической анемии), при дефектах ГЛУТ-1.
Клинические исследования с использованием сертифицированных методов показывают, что рост доли гликированного гемоглобина на 1% связан с изменением, в среднем, уровне глюкозы плазмы примерно на 2 ммоль/л. Результаты анализа могут быть искажены при некоторых состояниях больного и проведенных процедурах, например: Повышение уровня HbA1С:
- Дефицит железа;
- Спленэктомия.
Снижение уровня HbA1С:
- Гипогликемия;
- Гемолитическая анемия, кровотечения, переливание крови.
Показания для определения гликированного гемоглобина:
- Диагностика сахарного диабета.
- Скрининг сахарного диабета (возраст старше 40 лет, избыточная масса тела, наследственная предрасположенность, инфаркт миокарда, инфаркт головного мозга в анамнезе, резистентный к лечению фурункулез и воспалительные заболевания, женщины с нарушением менструальной функции).
- Долговременный мониторинг течения и контроля за лечением больных сахарным диабетом.
- Определение уровня компенсации сахарного диабета.
- Обследование беременных женщин на диабет беременных.
Гликирование гемоглобина и другие тяжелые осложнения СД развиваются параллельно.!!
Регулярные измерения уровня гликогемоглобина могут “открыть глаза” врачу, особенно не опытному, на многие “скрытые” нарушения в организме пациента. Посмотрите повнимательней, без суеты на предлагаемую ниже схему о значении гликогемоглобинового теста. Краткие
 пояснения к схеме: гипергликемия и связанные с ней гликироваание белков, аутоокисление глюкозы, накопление внутри клеток сорбитола и фруктозы, способствуют адекватному гликированию гемоглобина. Гликогемоглобин “выводится” из сферы транспорта кислорода, что способствует развитию гипоксии, ретинопатии, может привести к диабетической стопе и нейропатии (болезнь Альцгеймера), нефропатии, о которой можно, конечно, судить также по наличию микроальбуминурии. Но, может быть, самое страшное - сахарный диабет “очень славится” ранним и тяжелым развитием сердечно - сосудистой патологии.
пояснения к схеме: гипергликемия и связанные с ней гликироваание белков, аутоокисление глюкозы, накопление внутри клеток сорбитола и фруктозы, способствуют адекватному гликированию гемоглобина. Гликогемоглобин “выводится” из сферы транспорта кислорода, что способствует развитию гипоксии, ретинопатии, может привести к диабетической стопе и нейропатии (болезнь Альцгеймера), нефропатии, о которой можно, конечно, судить также по наличию микроальбуминурии. Но, может быть, самое страшное - сахарный диабет “очень славится” ранним и тяжелым развитием сердечно - сосудистой патологии.
Задача медика - обнаружить или предугадать грозящую пациенту беду. В современных условиях очень часто развитие ССЗ приписывают гиперхолестеролемии. Гиперхолестеролемия сама по себе не возникает и не развивается. Глюкоза крови, свободные радикалы (H2O2,OH- и их производные), образующиеся при самопроизвольном окислении глюкозы, приводят к гликированию=модификации липопротеинов крови, в том числе и ЛПНП, богатых холестеролом. ЛПНП при этом теряют сродство к своим рецепторам на поверхности периферических клеток, следовательно, они не могут поглощаться клетками, а накапливаются в крови, окисляются с привлечением макрофагов и других клеток крови. ЛПНП и другие ЛП пожираются макрофагами, которые превращаются в пенистые клетки и погибают с высвобождением не переработанных липидов, особенно, холестерола. В наших клетках, в том числе и макрофагах, нет ферментов, которые могли бы утилизировать холестерол до конечных продуктов (СО2 и Н2О). Поэтому холестерол формирует “залежи”- бляшки в местах гибели макрофагов - пенистых клеток. Такими местами чаще всего являются стенки артерий. Каскад различных, многочисленных процессов, развивающихся при этом, приводит к известным итогам ССЗ, - инсульту, инфаркту и др. При нормальном метаболизме ЛП используются клетками для своих нужд. Неиспользованный или лишний холестерол с помощью липопротеинов высокой плотности доставляется в печень, откуда он выделяется в желчный пузырь, а далее - в кишечник. При СД данная логистика холестерола не работает. Зная же о том, что повышенный уровень гликогемоглобина может свидетельствовать и о превращении обычных, нормальных ЛПНП в гликированные, окисленные, т.е. модифицированные, необходимо целенаправленно контролировать гликемию, а не принуждать больного - диабетика с обнаруженной гиперхолестеролемией к приему статинов, которые во всём мире уже “прославились” большим списком побочных эффектов.
Какие существуют в мире рекомендации по суточной дозировке витамина Д? Как уже отмечалось выше, самым авторитетным и признанным экспертом по данному вопросу является М.Холик (M.F.Holick). Вот его рекомендации:
Hеобходимо добавить: по твердому убеждению М.Холика, основное количество витамина Д человек должен полчать “от смолнца”. Для этого важно в весенне-летний период важно 1-2 раз в день по 15 минут бывать на солнце с открыти руками и ногами без применения солнцезащитного крема, далее, уже с применением солнцезащитного крема, при желании можно загарать.
Уровень 25(ОH)Д и гликогемоглобина исследуется в нашей лаборатории на высокоточном обрудовании.
Какими методами измеряют уровень гликогемоглобина в лабораториях? Существует ряд способов для исследования HbA1c, в том числе и специальные анализаторы.
Заключение:
- Для контроля за правильностью назначения суточной дозировки и эффективностью витаминотерапии необходимо измерять содержание 25(ОH)Д в крови пациента.Витамин Д (кальциферол) в костной ткани индуцирует синтез гормона остеокальцина, который стимулирует в адипоцитах синтез и секрецию гормона адипонектина.
- Адипонектин стимулирует образование инсулина и инсулин-зависимого транспортера глюкозы ГЛУТ4, который способствует поступлению глюкозы в кардиомиоциты, миоциты и адипоциты; при дефектах и недостатках ГЛУТ4 развивается гипергликемия.
 При дефиците хрома и изменении его транспорта нарушается передача сигнала от рецепторов инсулина на внутриклеточные посредники инсулина, в том числе и на ГЛУТ 4, которые без этого сигнала не перемещаются из цитоплазмы на мембрану инсулин - зависимых клеток и не способствуют транспорту глюкозы из крови в клетки. Глюкоза при этом накапливается в крови и приводит к развитию многих осложнений, а также увеличению уровня гликированного гемоглобина.
При дефиците хрома и изменении его транспорта нарушается передача сигнала от рецепторов инсулина на внутриклеточные посредники инсулина, в том числе и на ГЛУТ 4, которые без этого сигнала не перемещаются из цитоплазмы на мембрану инсулин - зависимых клеток и не способствуют транспорту глюкозы из крови в клетки. Глюкоза при этом накапливается в крови и приводит к развитию многих осложнений, а также увеличению уровня гликированного гемоглобина.- Исследование HbA1c позволяет оценить уровень гликемии у больного сахарным диабетом в бессознательном состоянии.
- Гликозилированный гемоглобин – не только маркер СД, но он также свидетельствует об уровне гипоксии у больного, объясняет механизмы развития некоторых видов гиперхолестеролемии и развития атеросклероза, указывает на степень накопления поздних продуктов гликирования в организме, т.е - это интегрированный маркер общего клинического состояния больного.
- Данное исследование даёт возможность проводить мониторинг течения заболевания и контролировать адекватность проводимого лечения.
- Исследование гликированного гемоглобина необходимо проводить для оценки риска развития осложнений у больного сахарным диабетом - не реже 1 раз в 3 месяца
- Только измерение гликогемоглобина, а не гликемии, даже при отсутствии клинических признаков СД, позволяет лечащему врачу не пропустить начало заболевания, т.е. это незаменимый маркер для выявления преддиабета.
Мы считаем целесообразным провести исследование сотрудников и студентов КазHМУна витамин Д и гликогемоглобин.
СПИСОК ЛИТЕРАТУРЫ
- Федеральная целевая программа "Сахарный диабет". Методические рекомендации. - М.: 2002. – 358 с.
- American Diabetes Association: Clinical Practice Recommendation (Position Statement) // Diabetes Care. – 2001. - 24 (Suppl. 1). – Р. 3355.
- Association of glycaemia with macro vascular complications of type 2 diabetes (UKPDS 35): prospective observational study // BMJ, 321. – 2000. - Р. 405-412.
- Calisti L, Tognetti S. (2005) Measure of glycosylated hemoglobin // Acta Biomed AteneoParmense. - 76 5. - Suppl 3. – Р. 59-62. - PMID 16915800.
- Cefalu WT, Hu FB: Role of chromium in human health and in diabetes // Diabetes Care. – 2004. - 27. – Р. 2741– 2751.
- Baeke, F.; Takiishi, T.; Korf, H.; Gysemans, C.; Mathieu, C. Vitamin D: Modulator of theimmune system // Curr.Opin.Pharmacol. – 2010. - 10. – Р. 482–496.
- Black, D.M.; Demay, M.B.; Manson, J.E.; Murad, M.H. Kovacs, C.S. The nonskeletal effects of vitamin D: An endocrine society scientific statement // Endocr. Rev. – 2012. – 33. – Р. 456–492.
- Bock G, Prietl B, Mader JK, et al. The effect of vitamin D supplementation on peripheral regulatory T cells and beta cell functionin healthy humans: a randomized controlled trial // Diabetes Metab Res Rev. - 2011 Nov. 27(8). – Р. 942-945.
- Chantal Mathieu1 and Klaus BadenhoopVitamin D and type 1 diabetes mellitus:state of the art. TRENDS in Endocrinology and Metabolism Vol.No.Month // Chittari Venkata Harinarayan Vitamin D and diabetes mellitus HORMONES. – 2014. - 13(2). – Р. 163-181. Holick, M.F. Vitamin D: Evolutionary, physiological and health perspectives // Curr. Drug Targets. – 2011. – 12. – Р. 4–18.
- Holick, M.F.; Binkley, N.C.; Bischoff-Ferrari, H.A.; Gordon, C.M.; Hanley, D.A.; Heaney, R.P.; Murad, M.H.;
- HolickMF. VitaminDdeficiency.N Engl J Med 2007; 357: 266-281.
- Holick MF, 2004 Vitamin D: importance in the prevention of cancers, type 1 diabetes, heart disease, and osteoporosis. Am J ClinNutr 79: 362-371.
- Holick M F, Binkley N C, Bischoff-Ferrari HA, Gordon CM, Hanley D A, et al. (2011) Evaluation, treatment, and prevention of vitamin D deficiency: an Endocrine Society clinical practice guideline. J Clin Endocrinol Metab 96: 1911-1930.
- Holick MF (2009) Vitamin D status: measurement, interpretation, and clinical application. Ann Epidemiol 19: 73-78.
- Holick, M.F. Vitamin D and health: Evolution, biologic functions, and recommended dietary intakes for vitamin D. Clin. Rev. Bone Miner. Metab.2009, 7, 2–19.
- Holick MF. Vitamin D: evolutionary, physiological and health perspectives. Curr Drug Targets.2011 Jan; 12 (1):4-18.
- Holick MF. Vitamin D: a d-lightful solution for health. J Investig Med. 2011 Aug; 59 (6): 872-80.
- Holick MF. Vitamin D: importance in the prevention of cancers, type 1 diabetes, heart disease, and osteoporosis. Am J ClinNutr 2004;79:362–71.
- Holick, M.F., Vitamin D: A millenium perspective. J Cell Biochem, 2003. 88(2): p. 296-307.
- Li X, Liao L, Yan X, et al. Protective effects of 1-alpha-hydroxyvitamin D3 on residual beta-cell function in patients with adultonsetlatent autoimmune diabetes (LADA). Diabetes Metab Res Rev. 2009 Jul; 25 (5): 411-416.
- John B. Vincent The Nutritional Biochemistry of Chromium (III) First edition 2007
- Jian Liu Vitamin D and Diabetes Mellitus: What Do We Know J., Hypo Hyperglycemia 2013, 1:1. http://dx.doi.org/10.4172/jhhg.1000102Z. Krejpcio Essentiality of Chromium for Human Nutrition and Health Polish Journal of Environmental Studies Vol. 10, No. 6 (2001), 399-404.
- Kovacs, C.S. The nonskeletal effects of vitamin D: An endocrine society scientific statement. Endocr. Rev. 2012, 33, 456–492.
- Lehmann, B.; Meurer, M. Vitamin D metabolism.Dermatol. Ther., 2010, 23, 2–12.
- Maria E. Trujillo and Philipp E. Scherer Adipose Tissue-Derived Factors: Impact on Health and Disease Endocrine Reviews. First published ahead of print December 7, 2006 as doi:10.1210/er. 2006-0033 al., Vitamin D and diabetes. Diabetologia, 2005.
- Matthias Wacker and Michael F. Holick T. Vitamin D - Effects on Skeletal and Extraskeletal. Health and the Need for Supplementation Nutrients 2013, 5, 111-148; doi: 10.3390/nu 5010111.
- Michael F Holick Sunlight and vitamin D for bone health and prevention of autoimmune diseases, cancers, and cardiovascular disease. Am J Clin Nutr 2004; 80 (suppl): 1678S– 88S. Printed in USA. © 2004 American Society for Clinical Nutrition.
- Molinaro R. J. Targeting. HbA1c: standardization and clinical laboratory measurement. Med. Lab. Obs., 1, p. 10-19, 2008.Pechova, L. Paviata Chromium as an essential nutrient: a review Veterinarni Medicina, 52, 2007, (1): 1–18 Review
- Rosen, C.J.; Adams, J.S.; Bikle, D.D.; Holick, M.F. Vitamin D and health: Evolution, biologic functions, and recommended dietaryintakes for vitamin D. Clin. Rev. Bone Miner. Metab.2009, 7, 2–19.
- Song Y, Wang L, Pittas AG, et al. Blood 25-hydroxy vitamin Dlevels and incident type 2 diabetes: A meta-analysis of prospectivestudies. Diabetes Care.2013 May; 36(5): 1422-8.
- Tsur A, Feldman BS, Feldhammer I, Hoshen MB, Leibowitz G, Balicer RD. Decreased serum concentrations of 25- hydroxycholecalciferolare associated with increased risk of progression
- Weaver, C.M. Evaluation, treatment, and prevention of vitamin D deficiency: An endocrine society clinical practice guideline. J. Clin. Endocrinol. Metab.2011, 96, 1911–1930.
- Matthias Wackerand Michael F. Holick *Review Vitamin D—Effectson Skeletaland Extraskeletal Healthand the Need for Supplementation Nutrients 2013, 5, 111-148.