В данной статье приводятся результаты проведенного хирургического лечения внутрибрюш- ного кровотечения после различных вариантов холецистэктомии. Увеличение количества оперативных вмешательств по поводу холецистита и его осложнений, привело к существенному росту частоты послеоперационных осложнений. Одним из таких осложнений является послеоперационное внутрибрюшное кровотечение. Сегодня один из реальных путей улучшения результатов лечения внутрибрюшного кровотечения – своевременная диагностика и интраоперационные меры профилактики послеоперационного кровотечения.
Ключевые слова: холецистит, холецистэктомия, внутрибрюшное кровотечение, диагностика, хирургическое лечение, осложнение
В настоящее время в Республике Узбекистан ежегодно выполняются от 8 до10 тыс. различных вариантов холецистэктомии (ХЭК), причем более половины из них - в связи с деструктивными формами острого калькулезного холецистита (ОКХ). В хирургии желчекаменной болезни наряду с традиционной (ТХЭ) в клинической практике широко применяются и малоинвазивные варианты холецистэктомии в виде лапароскопической (ЛХЭ) и минилапаротомной ХЭК (МХЭ). Увеличение количества оперативных вмешательств по поводу холецистита и его осложнений, привело к существенному росту частоты послеоперационных осложнений [1-4,9]. Одним из таких осложнений
является послеоперационное внутрибрюшное кровотечение, в структуре послеоперационных осложнений составляют около 4% [5,6,9,11,12]. Причины возникновения внутрибрюшных
кровотечений после ХЭК разнообразные. По данным большинства авторов ведущее место среди них занимают плохое качество и техника выполнения оперативных вмешательств, недостаточная тщательность и надежность проведенного интраоперацион-ного гемостаза [5,6,10].
Наряду с этим авторы в качестве причин развития внутрибрюшных кровотечений отмечают большую вариабельность прохождения кровеносных сосудов, пузырного и желчных протоков, включая сюда и все аномальные анатомические варианты [3-6,7,8]. В качестве наиболее частых источников внутрибрюшного кровотечения после различных вариантов ХЭК большинство авторов рассматривают ложе удаленного желчного пузыря или несостоятельность пузырной артерии [6,9]. Наряду с этим источниками внутрибрюшных кровотечений могут явиться рассеченные спайки или интраоперационные повреждения большого сальника [4,6,9,11]. Внутрибрюшное кровотечение после ХЭК могут быть следствием прокола стенки артерии передней брюшной стенки в момент установления дренажных трубок [6].
Сегодня один из реальных путей улучшения результатов лечения внутрибрюшного кровотечения - своевременная диагностика и интраоперационные меры профилактики послеопера-ционного кровотечения. Своевременная диагностика внутрибрюшных кровотечений после ХЭК и определение показаний к проведению повторного хирургического вмешательства являются одной из наиболее сложных и актуальных проблем в современной ургентной билиарной хирургии [2,3,6,9,12]. Внутрибрюшные кровотечения после различных вариантов ХЭК в большинстве случаев требуют повторных хирургических вмешательств в виде релапоротомий или релапароскопий [5,6,10]. Основной задачей выполняемых во время этих вмешательств является произведение надежного гемостаза источника кровотечения, тщательной санации и адекватного дренирования брюшной полости [6,8,10]. Анализируя результаты повторных операций по поводу внутрибрюшных кровотечений после ХЭК, авторы обратили внимание на то, что недостаточность гемостаза ложа пузыря, рассеченных спаек в основном оказывалось связанным с техническими недостатками наиболее часто применяемого при этом метода – электрокоагуляции. К ним относятся: ограниченное точечное воздействие, трудности прогнозирования и управления направлением и глубиной проникновения электрического тока, прилипание коагуляционной пленки к активному электроду [5,6], и это требовало исследований в целях усовершенствования методов интраоперационного гемостаза.
Цель исследования. Изучение результатов хирургического лечения внутрибрюшного кровотечения после различных вариантов холецистэктомии.
Материал и методы. Изучены истории болезни и проанализированы результаты лечения 20 больных с внутрибрюшными кровотечениями после различных вариантов холецистэктомии. Больные были в возрасте от 20 до 79 лет (средний возраст 46,5±11,5 года), большинство из них женщины (80%) работоспособного возраста.
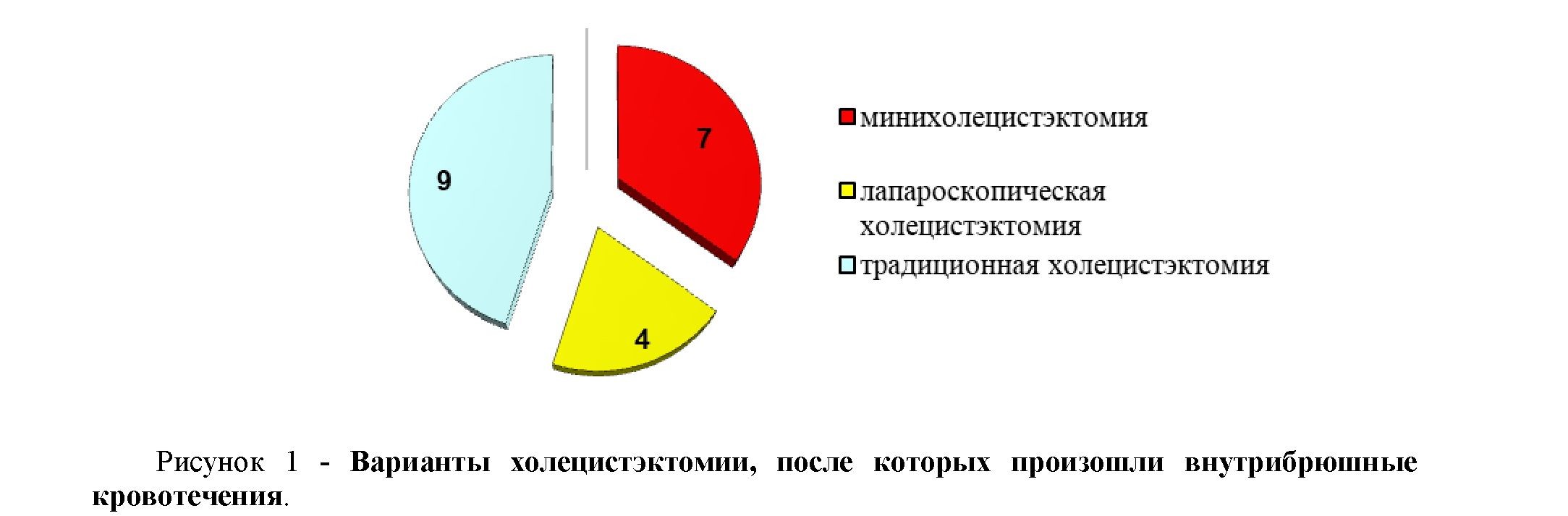
Варианты холецистэктомии, после которых наблюдались внутрибрюшные кровотечения, у 9 (45 %) больных была холецистэктомия – традиционная, у 7 (35%) была МХЭ, и лапароскопическая у 4 (рис. 1).
Для повторного хирургического вмешательства больные взяты в сроки от 3-х часов до 8 суток после первичной операции. С целью интраоперационного гемостаза была использована электрокоагуляция ложа желчного пузыря у 16 (80%), ушивание у 3 (15%), тампонирование у 4 (20%), аргоно-плазменная коагуляция (АПК) у 2 (10%), при этом у 6 (30%) больных использованы различные сочетания 2 и более видов гемостаза. В большинстве случаев выявлена выраженная кровоточивость тканей и трудности гемостаза в разных степенях (75%).
Основными симптомами кровотечения были бледность кожных покровов – у 16 (80%) больного, поступление крови из дренажей – у 12 (60%), гемоперитонеум – у 9 (45%), снижение артериального давления – у 17 (85%), снижение гемоглобина – у 15 (75%), холодный липкий пот – у 8 (40%) и наличие свободной жидкости в брюшной полости – у 12 (60%), при этом у 14 (70%) больных встречалось сочетание 2 и более симптомов. Тактика и объем предоперационной подготовки, которая заключалась в коррекции гиповолемии, диспротеинемии, зависели от тяжести состояния больных и срока, прошедшего после первой операции. Если состояние пациентов позволяло, проводили полный объем предоперационной подготовки, направленной на восстановление показателей ОЦК и гомеостаза.
В комплексную диагностическую программу включали объективный и субъективный осмотр, общий анализ крови, ультразвуковое исследование (УЗИ) брюшной полости, биохимические и бактериологические исследования. Характер и объем повторного оперативного вмешательства определялись интраоперационно в зависимости от источника кровотечения.
Результаты и обсуждение. Характер и объем хирургического вмешательства определяли после тщательной ревизии органов брюшной полости, ложа желчного пузыря, желчных протоков, выяснения источника кровотечения, а также состояния соседних органов. После ревизии установлено что, источником кровотечения оказалось ложа удаленного желчного пузыря - у 9 (45%), несостоятельность пузыр-ной артерии (в том числе добавочные артерии) - у 6 (30%), рассеченные спайки - у 2 (10%), повреждение большого сальника - у 2 (10%), проколы передней брюшной стенки - у 1 (5%). У 8 больных произведены лапароскопические операции: у 2 дополнительное клиппирование пузырной артерии, у 2 дополнительное лигирование кровоточащего сосуда, у 1 аргоно-плазменная коагуляция, у 3 электрокоагуляция источника кровотечения. У 12 больных произведены релапаротомия (3 из них начато с лапароскопией) операции: у 4 лигирования пузырной артерии и кровоточащего сосуда, у 3 электро-коагуляция ложи желчного пузыря, источника кровотечения с оставлением тампона, у 3 электрокоагуляция ложи желчного пузыря с ушиванием и установкой тампона в правой подпеченочной области, у 2 электрокоагуляция с дополнительной установкой гемостатической губки "тахокомб". (табл. 1).
Таблица 1 - Виды выполненных операций, абс. (%)
|
Вид вмешательств |
Число б-х, (%) |
|
Лапароскопические вмешательства |
8 (40) |
|
- Клиппирование сосуда |
2 (10) |
|
- Лигирование сосуда |
2 (10) |
|
- Электрокоагуляция |
3 (15) |
|
- АПК |
1 (5) |
|
Лапаротомия: |
12 (60) |
|
- Лигирование сосуда |
4 (20) |
|
- Электрокоагуляция + тампонирование |
3 (15) |
|
- Электрокоагуляция + ушивание + тампонирование |
3 (15) |
|
- Электрокоагуляция + "тахокомб" |
2 (10) |
|
Всего |
20 (100) |
В послеоперационном периоде различные осложнения возникли у 9 (45%) больных (табл. 2).
У 5 больных осложнения ликвидированы консервативной терапией. Повторное вмешательство потребовалось 1 пациенту (дренирование подпеченочного абсцесса под контролем УЗИ). В послеопера-ционном периоде умерли 2 (10%) больных. Причиной смерти послужили ТЭЛА (1), сепсис + ДВС синдром (1).
Таким образом, в клинике с накоплением опыта в лечении внутрибрюшного кровотечения после разных видов холецистэктомии значительно снизилась частота специфических послеоперационных осложнений и летальность. Важным условием успешного лечения внутрибрюшного кровотечения после холецистэктомий является ранняя диагностика и необходимость выполнения необходимых повторных операций в ранние сроки диагностики.
Таблица 2 - Характер и частота послеоперационных осложнений
|
Характер осложнений |
Число больных |
|
Общие (неспецифические): |
5 (25) |
|
- сердечнососудистая недостаточность |
1 (5) |
|
- ТЭЛА |
1 (5) |
|
- Сепсис + ДВС синдром |
1 (5) |
|
- Пневмония |
2 (10) |
|
Специфические: |
4 (20) |
|
- подпеченочный абсцесс |
1 (5) |
|
- нагноение раны |
2 (10) |
|
- холангит |
1 (5) |
|
Всего |
9 (45) |
|
Летальность |
2 (10) |
Выводы
- Клиническая диагностика при послеоперационных внутрибрюшных кровотечениях больше основывается на своевременном выявлении нестабильности центральной гемодинамики, признаков острой анемии, а также местных признаков в виде геморрагических выделений из дренажных трубок.
- Внутрибрюшные кровотечения после различных видов ХЭК наслаивается на фон тяжелых патофизиологических изменений вызываемых самой операцией, значительно отяжеляют послеоперационное состояние больного и неблагоприятно влияют на результат хирургического лечения.
- Для коррекции внутрибрюшных кровотечений после ХЭК наряду с традиционными хирургическими операциями широко применяются миниинвазивные вмешательства, целью которых являются обязательное хирургическое устранение источника кровотечения, тщательная санация и дренирование брюшной полости.
Литература
- Бабаев Ф.А. Диагностика, лечение и профилактика осложнений после операций на желчных путях и поджелудочной железе: Автореф. дис д-ра мед. наук.—Москва, 2006.—С. 13.
- Балалыкин А.С. К вопросу об опасностях операций ЛХЭ и путях профилактики осложнений /Балалыкин А.С, Хабурзания А.К., Мутцкров Х.С., Снегиренв Ю.В. и др. // Сбор. тез. десятого юбил. межд. конгресса по эндоскоп. хирургии.-М., 2006.-Мат. конгресса.-2006. - С 25-26.
- Жебровский В.В. Ранние и поздние послеоперационные осложнения в хирургии органов брюшной полости / В.В. Жебровский.— Краснодар: центр КГМУ, 2000.—687 с.
- Кригер А.Г., Ржебаев К.Э., Воскресенский П.К. и др. Ошибки, опасности, осложнения при лапароскопических операциях на желчных путях. Анналы хир. гепатол. 2000; 5 (1): 90-97.
- Малиновский Н. Н., Брехов Е. И.История развития физических методов гемостаза в хирургии // Хирургия. -2006. №6. - С. 75-78.
- Стукало А.А., Раденко Е.Е. Кровотечения после эндоскопических вмешательств на органах брюшной полости // Украинский журнал малоинвазивной и эндоскопической хирургии.—2001.— Том 5.—№1.
- Ультразвуковое исследование и малоинвазивные технологии под контролем УЗИ в диагностике и лечении внеорганных ограниченных скоплений жидкости в брюшной полости / О.С. Шкроб, С.А. Дадвани, А.Н. Лотов, Р.В. Карпова//Хирургия.—2002.—№2.—С 10-14.
- Федоров А.В., Чадаев А.П., Сажин А.В. Релапароскопия в лечении послеоперационных осложнений // Хирургия.—2005.— №8.—С. 80-85.
- Хаджибаев А.М., Маликов Ю.Р., Атаджанов Ш.К. и др. Лапароскопические вмешательства в диагностике и лечении послеоперационных внутрибрюшных осложнений в ургентной абдоминальной хирургии. 12-й Международный конгресс хирургов-гепатологов стран СНГ. Анналы хир. гепатол. 2005; 10 (2): 230.
- Dexter S.P. Relaparoscopy for the detecton and treatment of complications of laparoscopic cholecystectomy/ Dexter S.P., Miller G.V., Davides D. et al.// Am. J. Surg.- 2000.-N 4.- P. 316-319.
- DimicK J.B. Variation in postoperative complication rates after high-risk surgery in the US / DimicK J.B., P.J. Pronovost, J.A. Cowan et al. // Surgery.—2003.—Vol.134.—N4.—P.534-540.
- Feldman L. Measuring postoperative complications in general surgery patients using an outcomes-based strategy: Comparison with complications presented at morbidity and mortality rounds / Feldman L., J. Barkun, A. Barkun et al. // Surgery.—2000.—N.4.—P.578-585.