Резюме
В данной работе обобщены литературные данные о трудностях диагностики и дифференциальной диагностики «шаровидных» и полостных образований легких, дана оценка эффективности различных диагностических методов. В регионе Южного Казахстана эхинококкоз легкого чаще всего симулируют туберкулёма и рак легкого. Определение этиологии данных шаровидных и полостных образований легких, для выбора своевременного, оптимального метода лечения, порой бывает весьма затруднительным. Предложенный дифференциально-диагностический алгоритм по определению этиологии данных нозологических единиц, основу которого составляет разработанный хемилюминесцентный способ диагностики, с высокой степенью чувствительности и специфичности (до100%), позволяет провести раннюю диагностику эхинококкоза, туберкулёмы, рака и других «шаровидных», полостных образований легких.
Ключевые слова: легкое, шаровидное образования, диагностика, сканирование легких, паразиты, легочная хирургия
Дифференциальная диагностика «шаровидных» и полостных образований лёгких имеет важное практическое значение и оказывает прямое влияние на эффективность лечения больных и их реабилитацию. Это обусловлено совершенно разной хирургической тактикой при наличии округлых образований и полостей различного генеза. Нередко, применяя весь комплекс современных исследований (включая КТ, МРТ, сканирование легких, бронхоскопию и трансторакальную игловую биопсию), удается установить нозологический диагноз с определенным или предположительным указанием морфологической природы периферических образований легких только в 60%-76,7% случаев [6,7]. В то же время игловая аспирационная биопсия противопоказана при паразитарной этиологии периферического шаровидного образования легкого [2,12].
Частота несовпадения предполагаемого при поступлении и окончательного клинического диагнозов колеблется от 17,6-21,7% при туберкулеме, до 18-37% при периферическом раке [11,14]. Ошибки в дооперационной диагностике в ведущих клиниках, занимающихся проблемой эхинококкоза легких (ЭЛ), возникают у 10-15% больных [1,3,8,15], а в других клиниках легочной хирургии этот показатель несколько выше - 18,1-35% [9,10,13]. Диагностика ЭЛ, несмотря на успехи современной медицины, нередко затруднена. Своевременная и правильная диагностика позволяет значительно уменьшить число операционных неудач и послеоперационных осложнений, а также улучшить исходы хирургического лечения этого распространенного паразитарного заболевания [4,5,15].
Трудности диагностики ЭЛ обусловлены многими причинами: во-первых, тем, что в настоящее время насчитываются более 80 заболеваний, рентгенологически проявляющихся в виде округлоовальных теней в легких; во-вторых, диагностическое значение иммунологических методов при ЭЛ более ограничено, чем при эхинококкозе печени и органов брюшной полости (66-77% положительных результатов при ЭЛ и 89,5-100% при эхинококкозе печени); в третьих, одновременное применение 2-3 иммунологических реакций (которое рекомендуется некоторыми авторами) для повышения эффективности диагностики эхинококкоза является трудоемким процессом и требует удвоенных, утроенных материальных и временных затрат. Если к тому же учесть то обстоятельство, что последнее не всегда выполнимо вследствие определенных сложностей в поставках реактивов и диагностикумов, а зачастую их прекращения, то становится очевидным необходимость поиска других, более простых, и в то же время специфичных методов ранней диагностики эхинококкоза и его дифференциации с туберкулемой , раком легкого и другими очаговыми, полостными заболеваниями легких.
Нами проведен анализ сведений о 120 больных, ошибочно направленных с диагнозом ЭЛ на догоспитальном этапе и симулировавших рентгенологически паразитарную кисту легкого (табл. 1).
Таблица 1 - Сводные данные по заболеваниям, симулировавшим эл
|
№ |
Заболевания |
Оперированные |
Неоперированные |
ВСЕГО |
|
1. |
Туберкулема |
8 |
5 |
13 |
|
2. |
Первичный рак легкого |
17 |
9 |
26 |
|
3. |
Киста перикарда |
4 |
- |
4 |
|
4. |
Релаксация диафрагмы |
2 |
5 |
7 |
|
5. |
Невринома средостения |
4 |
- |
4 |
|
6. |
Осумкованный плеврит |
3 |
6 |
9 |
|
7. |
Гамартома легкого |
5 |
- |
5 |
|
8. |
Фиброма легкого |
3 |
- |
3 |
|
9. |
Непаразитарные кисты легкого |
9 |
5 |
14 |
|
10. |
Лимфосаркома средостения |
1 |
- |
1 |
|
11. |
Абсцесс легкого |
2 |
5 |
7 |
|
12. |
Киста средостения |
3 |
- |
3 |
|
13. |
Остеохондрома ребра |
2 |
1 |
3 |
|
14. |
Хроническая пневмония |
2 |
11 |
13 |
|
15. |
Парастернальная липома |
3 |
3 |
6 |
|
16. |
Аневризма сосудов легкого |
1 |
1 |
2 |
|
ВСЕГО |
69 |
51 |
120 |
|
Как видно по таблице1, чаще всего ЭЛ симулируют рак легкого, туберкулема, непаразитарные кисты (ретенционная, бронхогенная и др.). Следует отметить, что аналогичные ошибочные диагнозы направивших лечебных учреждений были отмечены у 824 оперированных нами больных ЭЛ.
Дифференциальная диагностика ЭЛ несмотря на применение современных методов исследования, все еще остается трудноразрешимой задачей. КТ, МРТ и УЗИ (определяет только пристеночно расположенные кисты), которые эффективны при дифференциации эхинококкоза от округло-овальных теней некистозного характера не позволяют установить природу кистозного образования легкого, а также эти методы (КТ,МРТ,ИФА) исследования все еще не совсем доступны широкой сети практического здравоохранения.
Трудно дифференцировать рентгенологически ЭЛ от круглого интралобарного рака, если границы последнего резко очерчены, имеет округлую форму, расположен далеко от полюса, растет медленно и длительное время протекает бессимптомно. Особенно сходна картина при малых величинах

этих образований. Наибольшие трудности также представляет дифференциальная диагностика ЭЛ с периферическим раком в «развитой фазе», когда опухоль имеет размеры более 3 см и форма ее становится неправильно округлой. Хотя многие авторы указывают на высокую (75%–95%) разрешающую способность трансторакальной аспирационной биопсии при полостной форме рака легкого, однако получение достоверного материала с утолщенной части стенки не всегда возможно.
При дифференциации ЭЛ от туберкулемы – кровохарканье, локализация, форма, размеры, контуры затемнения не имеют решающего значения, так как они могут быть идентичны, а известковые включения, наличие дорожки инфильтрата к корню легкого, характерные для туберкулемы, могут отсутствовать. Одной из наименее разрешенных проблем пульмонологии является дифференциация нагноившегося ЭЛ и острого абсцесса легкого. Дифференциально–диагностические трудности вызваны характерным для обеих заболеваний сходством клинических и рентгенологических проявлений. Рентгенологическая картина после прорыва в бронх характеризуется наличием полости в легком с уровнем жидкости и в том и другом случаях. В тех случаях, когда полость невелика и располагается субплевраль- но и другие методы исследования не дают желаемого результата, методом выбора может оказаться трансторакальная аспирационная биопсия. Однако получение гнойного содержимого в аспирате не подтверждает диагноз абсцесса, так как нагноение может быть результатом вторичного инфицирования
Также возникают трудности при дифференциальной диагностике ЭЛ с воздушными кистами, особенно при ее вторичном воспалении. Поскольку воздушная киста не содержит жидкости, она дает малоинтенсивную тень, наподобие тонкостенной, крупноочаговой деструкции без выраженной перифокальной реакции. Нелегко ее дифференцировать с полостью, возникшей на месте опорожнившейся в бронх паразитарной кисты. Недостаточная чувствительность примененных нами РК, РЛА и РНГА (положительный результат в 70%, 73,2% и 80,7% случаях соответственно), а также трудности в
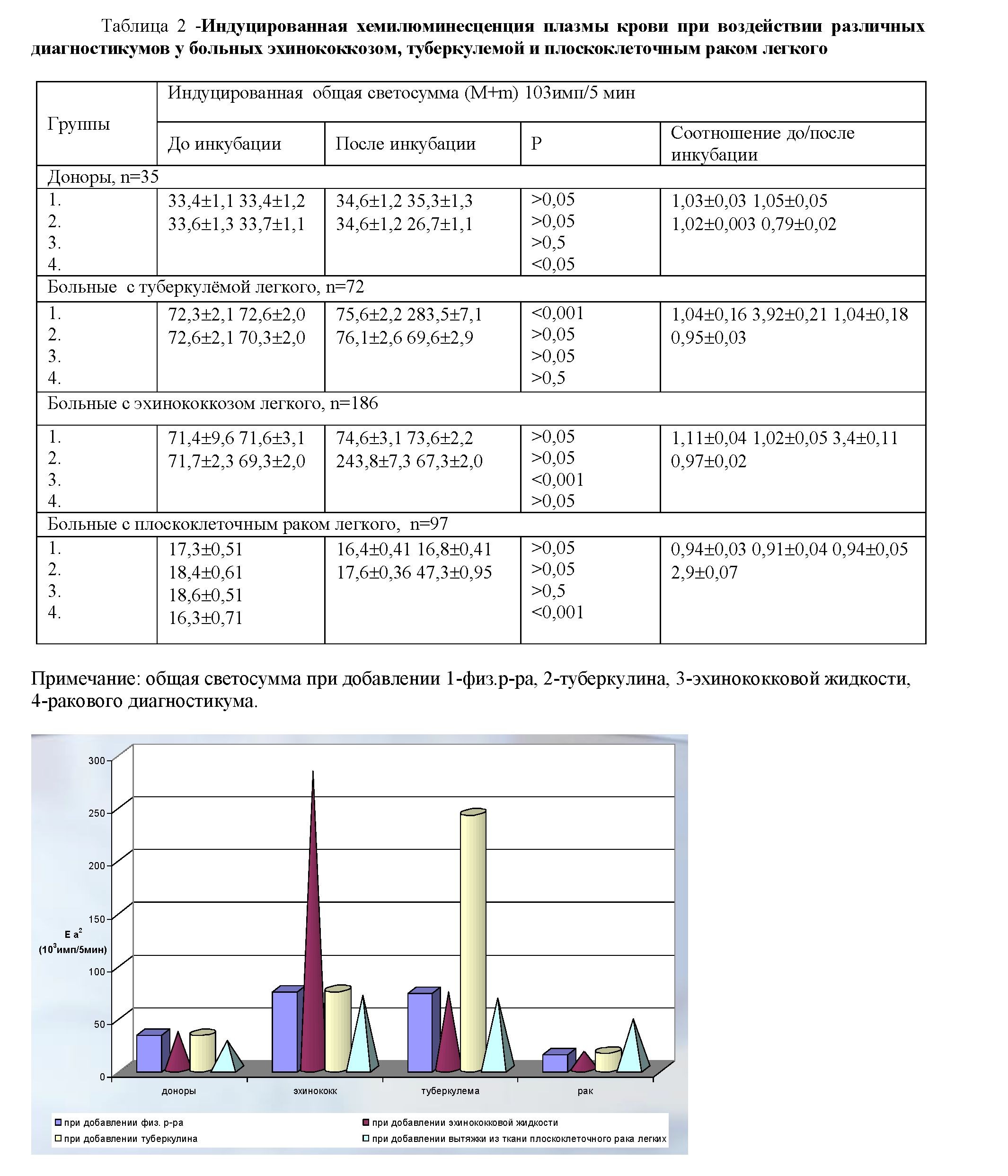
рентгенологической дифференциальной диагностике, особенно между такими часто встречающимися шаровидными образованиями легких региона Южного Казахстана, как эхинококкоз, рак и туберкулема побудило нас искать другие более специфичные и простые методы ранней и дифференциальной диагностики ЭЛ. Исходя из вышеизложенного, нами разработана методика определения этиологии отмеченных шаровидных образований легких путем хемилюминесценции плазмы крови на приборе ХЛМЦ – 01 “Свет”(рис. 1) после 5 мин. инкубации цельной крови со специфическими диагностикумами (эхинококковая жидкость, туберкулин, 10% гомогенат ткани легкого с плоскоклеточным раком) (АС №1763983 СССР). Всего было обследовано по данной методике 355 больных с округло-овальными затемнениями в легких (эхинококкоз – 186, рак – 97, туберкулема – 72).
При увеличении общей светосуммы сверхслабого свечения в 1,5 и более раза по сравнению с контролем диагностируется соответственно добавленному диагностикуму или эхинококкоз, или туберкулез, или злокачественное новообразование (табл. 2).
78
Туберкулему ХЛ способом удалось диагностировать у 69 больных, что составило 95,8%,периферический рак – у 90 (92,7%), а ЭЛ – у 183 больных (98,4%) из 186. Отрицательные результаты у 3 больных ЭЛ, объясняются тем, что у данных обследованных лиц были сопутствующие заболевания в виде коллагеноз- ного поражения (2) и лимфогранулематоза (1), при которых происходит угнетение сверхслабого свечения. Типичные хемилюминограммы плазмы крови у доноров и больных «шаровидными» образованиями легких представлены на рисунке 2 и 3.
 79
79
80
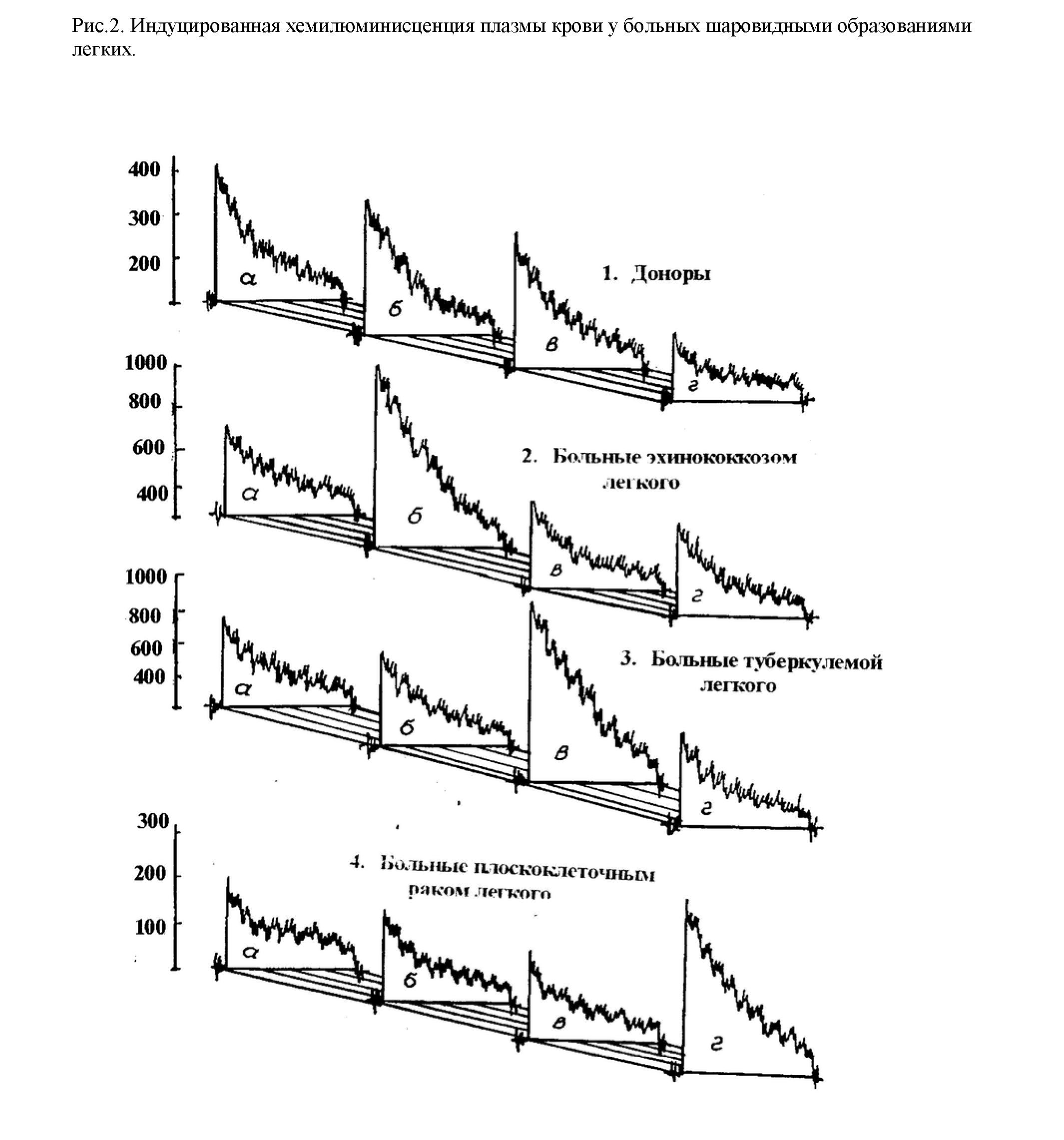
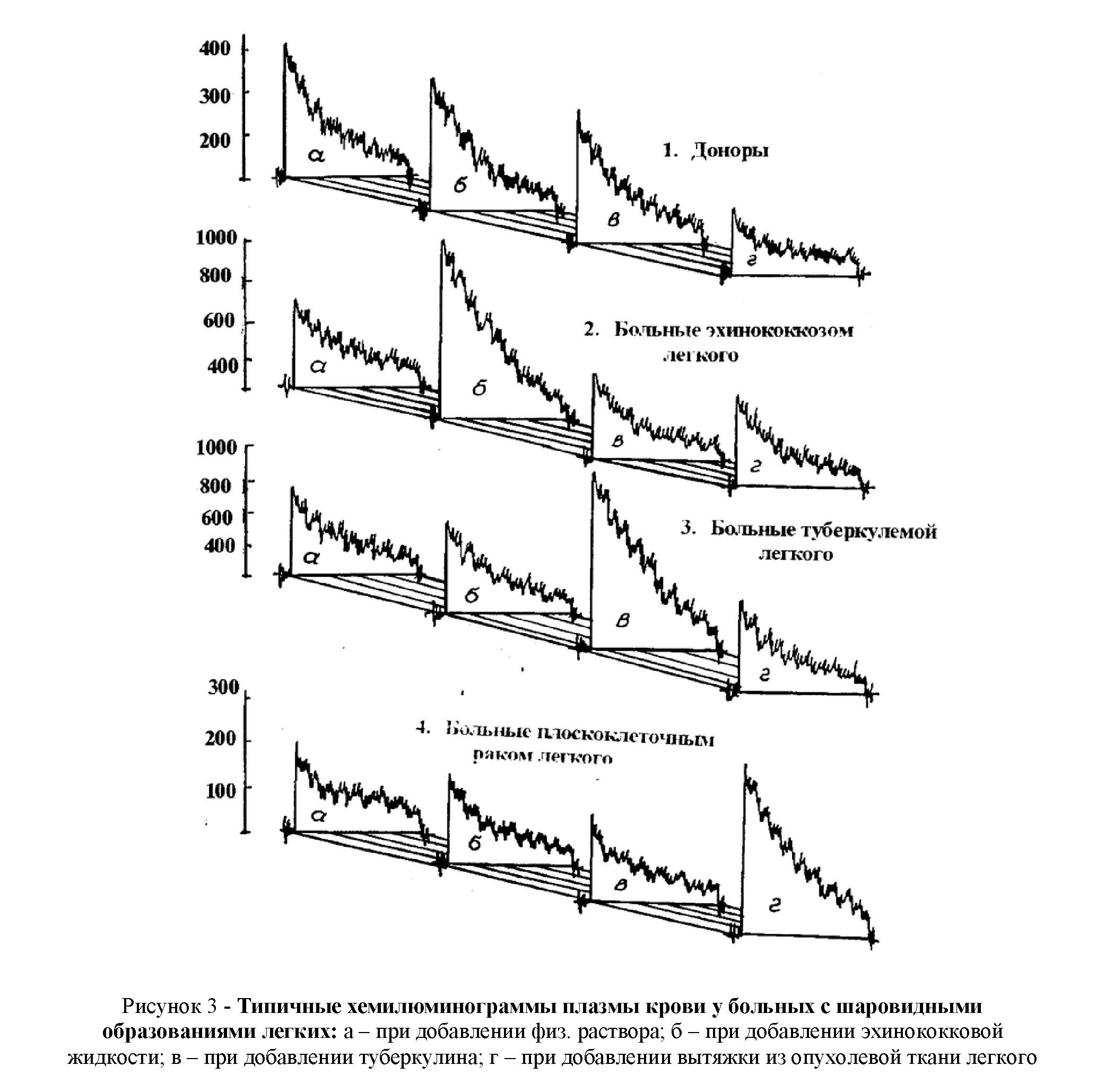
Как видно по таблице 2 и рисунку 2,3 у больных при добавлении соответствующих специфических диагностических тестов, т. е. при добавлении физиологического раствора (а), раствора туберкулина (б), эхинококковой жидкости (в) и 10% гомогената из опухолевой ткани легкого (г) общая светосумма плазмы крови, по сравнению с контролем, увеличивалась более чем в 1,5 – 3 раза у больных туберкулемой, эхинококкозом и раком легких, а при добавлении выше указанных индукторов в кровь доноров достоверных сдвигов не установлено. Положительный эффект данного способа заключается, во-первых, что дифференцируется генез шаровидных образований легких, во-вторых, ускоряется (48 раз) и повышается чувствительность диагностики шаровидных образований легких от 10 до 46%.
81
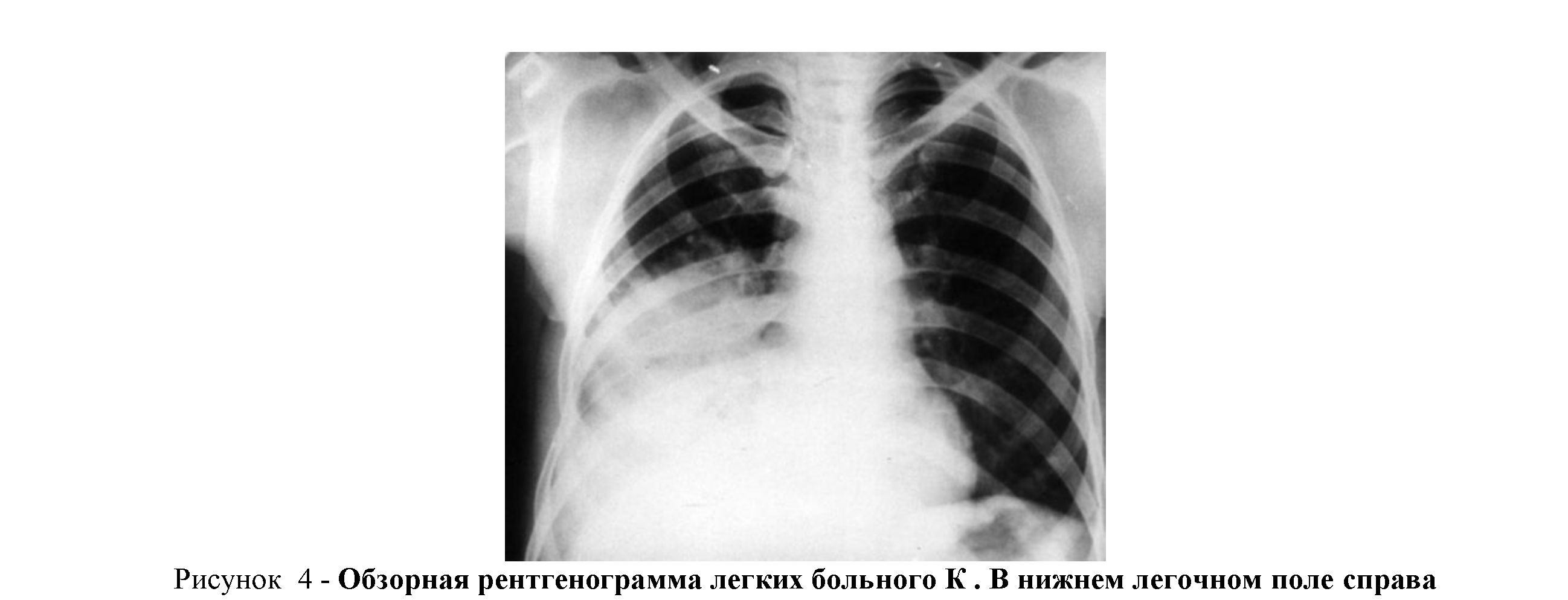
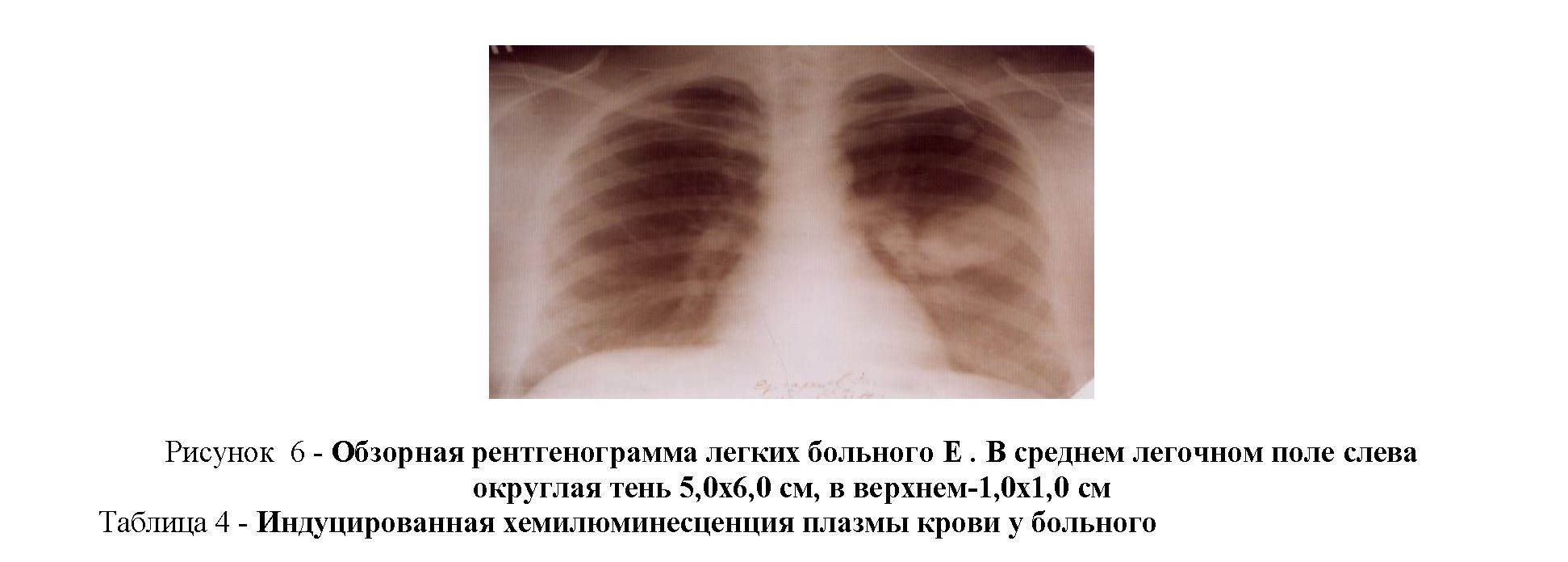
определяется неоднородная тень 13,0х16,0 см с неровными контурами.
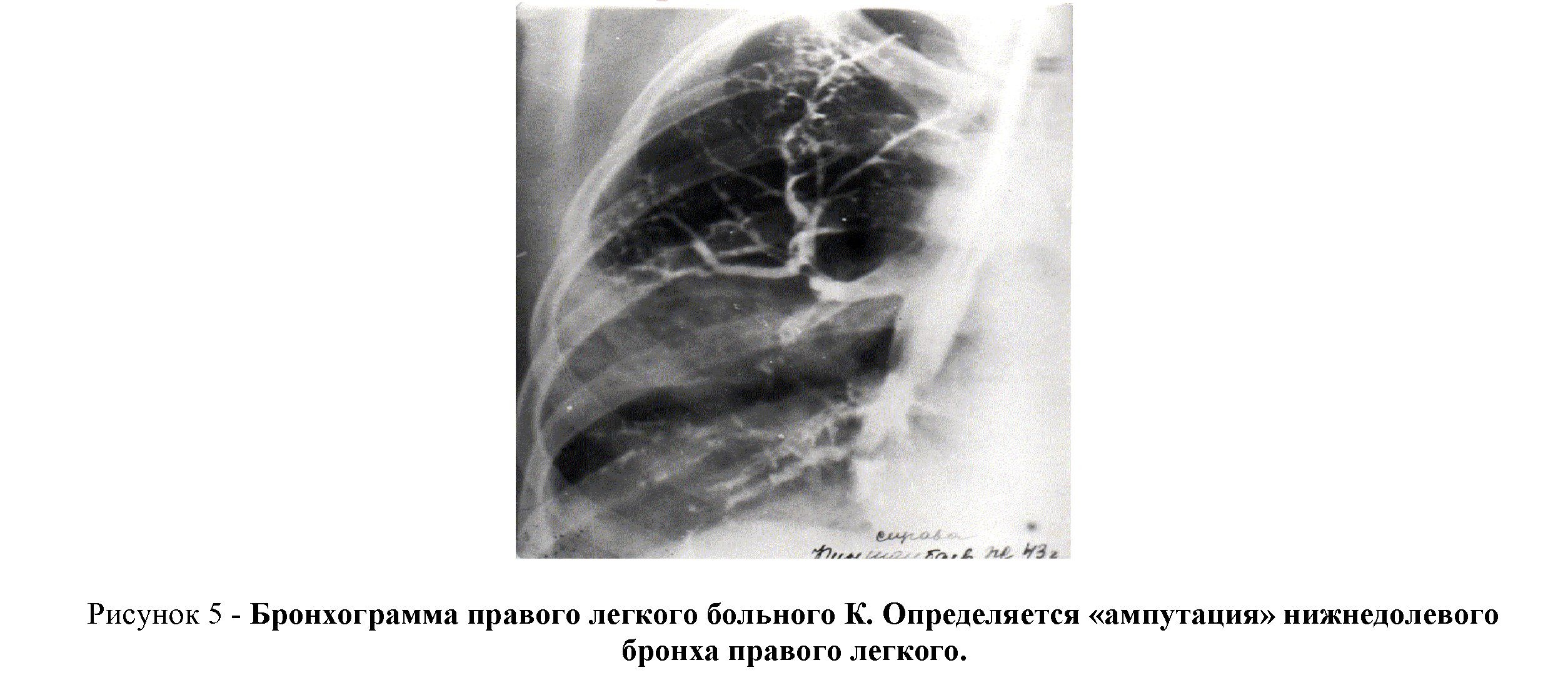
В качестве примера приводим следующее наблюдение: больной К., 43г, и.б. № 166, поступил в торакальное отделение с диагнозом: Рак правого легкого? Болен в течение последних 4-5 мес. Стационарное лечение в терапевтическом отделении по поводу пневмонии без эффекта. При поступле-нии состояние средней тяжести. Жалобы на боли в грудной клетке справа, субфебриальную температуру, кашель со скудной мокротой, кровохарканье, слабость, похудание. Обследован клинически и рентгено-логически: Ан.крови: Нв –118 г/л, Л – 4,0х109/л, СОЭ–64 Брон х о г рамм аК п рав ого алегко го бболь ногог К.ме легких (рис.4.) определяется затемнениО пред еля етсяо «амп у тация» нижнед олевог ох16 см.
На бронхограмме правого лег бро нха) право гомлегкогонха» нижнедолевого бронха. Бронхо-
скопия со взятием промывных вод на атипические клетки существенного в диагностике не выявила.
При исследовании общей светосуммы плазмы крови по нашей методике были получены следующие результаты (табл. 3)
|
Показатели ХЛ |
Вид реакций |
|||
|
Кровь + физ. Раствор |
Кровь + туберкулин |
Кровь + эхинококковая жидкость |
Кровь +10% вытяжка из опухолевой ткани легкого |
|
|
Общая светосумма индуцированной хемилюминесценции плазмы крови (103имп /5 мин) |
71,6 |
73,6 |
300,7 |
67,3 |
|
Соотношение индуци-рованной общей светосуммы опыта и контроля |
- |
0,99 |
4,2 |
0,94 |
Таблица 3 - Индуцированная хемилюминесценция плазмы крови у больного.
82
|
Показатели ХЛ |
Вид реакций |
|||
|
Кровь + физ. Раствор |
Кровь + туберкулин |
Кровь + эхинококковая жидкость |
Кровь + 10% вытяжка из опухо-левой ткани легкого |
|
|
Общая светосумма индуцированной хемилюминесценции плазмы крови (103имп /5 мин) |
75,3 |
76,1 |
179,9 |
69,6 |
|
Соотношение индуцированной общей светосуммы опыта и контроля |
- |
0,98 |
2,39 |
0,92 |
Заключение: Из трех образцов плазмы только в случае добавления туберкулина произошло увеличение общей светосуммы сверхслабого свечения в 2,39 раза. Диагноз: Тубекулемы левого легкого. Больной был оперирован, диагноз подтверждён.
83
|
Показатели ХЛ |
Вид реакций |
|||
|
Кровь + физ. Раствор |
Кровь + туберкулин |
Кровь + эхинококковая жидкость |
Кровь +10% вытяжка из опу-холевой ткани легкого |
|
|
Общая светосумма индуцированной хемилюминесценции плазмы крови (103имп /5 мин) |
16,6 |
16,8 |
17,8 |
47,8 |
|
Соотношение индуцированной общей светосуммы опыта и контроля |
- |
1,01 |
1,07 |
2,88 |
Таблица 5 - Индуцированная хемилюминесценция плазмы крови у больного х.
Заключение: Из трех образцов плазмы только в случае добавления вытяжки опухолевой ткани произошло увеличение общей светосуммы сверхслабого свечения в 2,88 раза. Диагноз: Полостная форма рака верхней доли правого легкого. Больной был оперирован: диагноз подтвержден, произведена верхнедолевая лобэктомия с лимфодиссекцией
|
Показатели ХЛ |
Вид реакций |
|||
|
Кровь + физ. Раствор |
Кровь + туберкулин |
Кровь + эхинококковая жидкость |
Кровь +10% вытяжка из опухолевой ткани легкого |
|
|
Общая светосумма индуцированной хемилюминесценции плазмы крови (103имп /5 мин) |
63,3 |
60,7 |
63,9 |
57,6 |
|
Соотношение индуцированной общей свето- суммы опыта и контроля |
- |
0,96 |
1,01 |
0,91 |
Таблица 6 - Индуцированная хемилюминесценция плазмы крови у больного к.
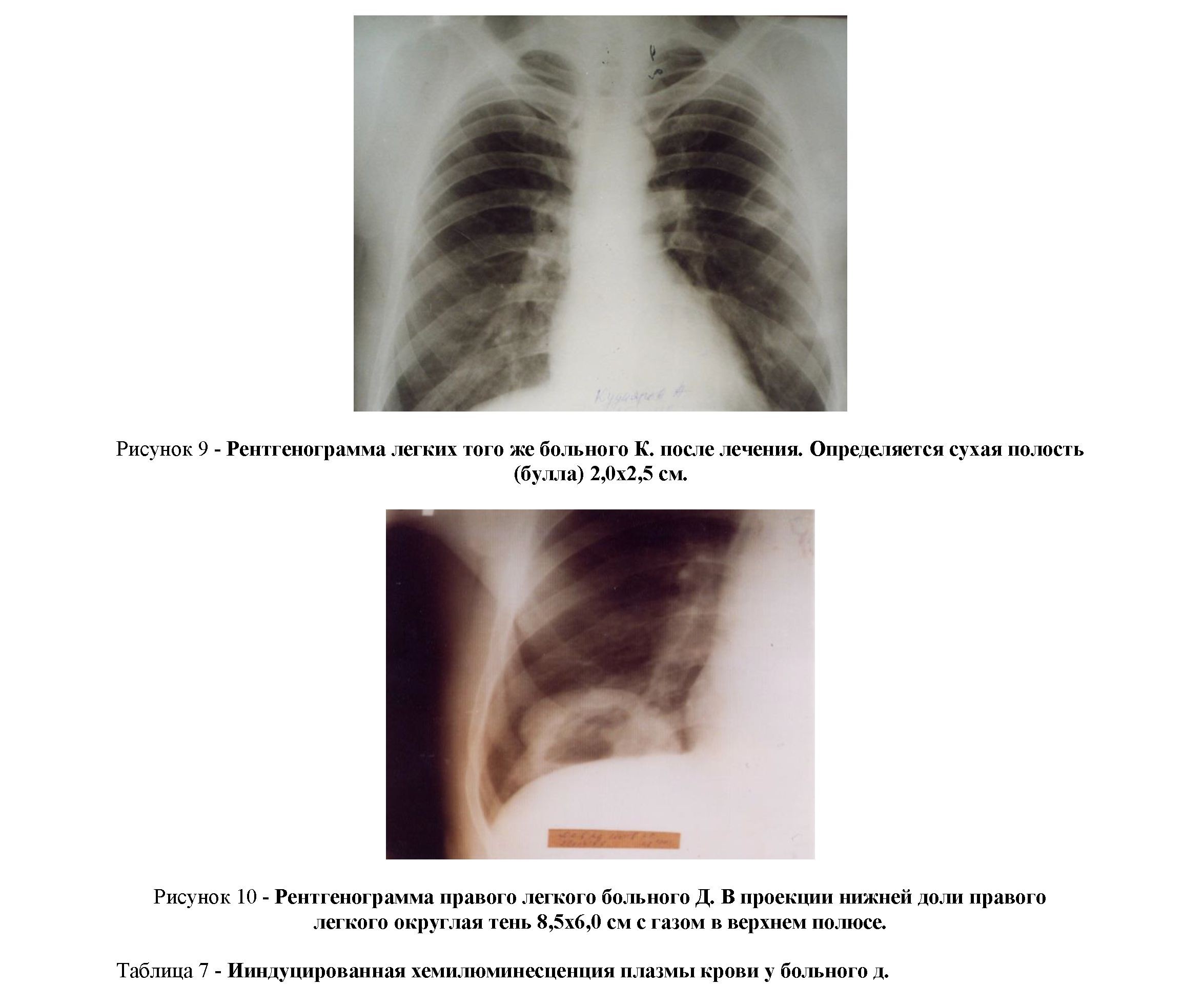
Заключение: Из трех образцов плазмы нигде не произошло увеличения сверхслабого свечения больше 1,0. Диагноз: данные нозологии исключены.Проведена антибактериальная терапия в течение 2-х недель. На контрольной рентгенограмме определяется сухая полость 2,0х2,5см. (рис.9.). Диагноз: Абсцесс
левого легкого (рис. 10).
84
|
Показатели ХЛ |
Вид реакций |
|||
|
Кровь + физ. Раствор |
Кровь + туберкулин |
Кровь + эхинококковая жидкость |
Кровь +10% вытяжка из опухолевой ткани легкого |
|
|
Общая светосумма индуцированной хемилюминесценции плазмы крови (103имп /5 мин) |
16,4 |
16,8 |
16,6 |
52,8 |
|
Соотношение индуцированной общей светосуммы опыта и контроля |
- |
1,02 |
1,01 |
3,2 |
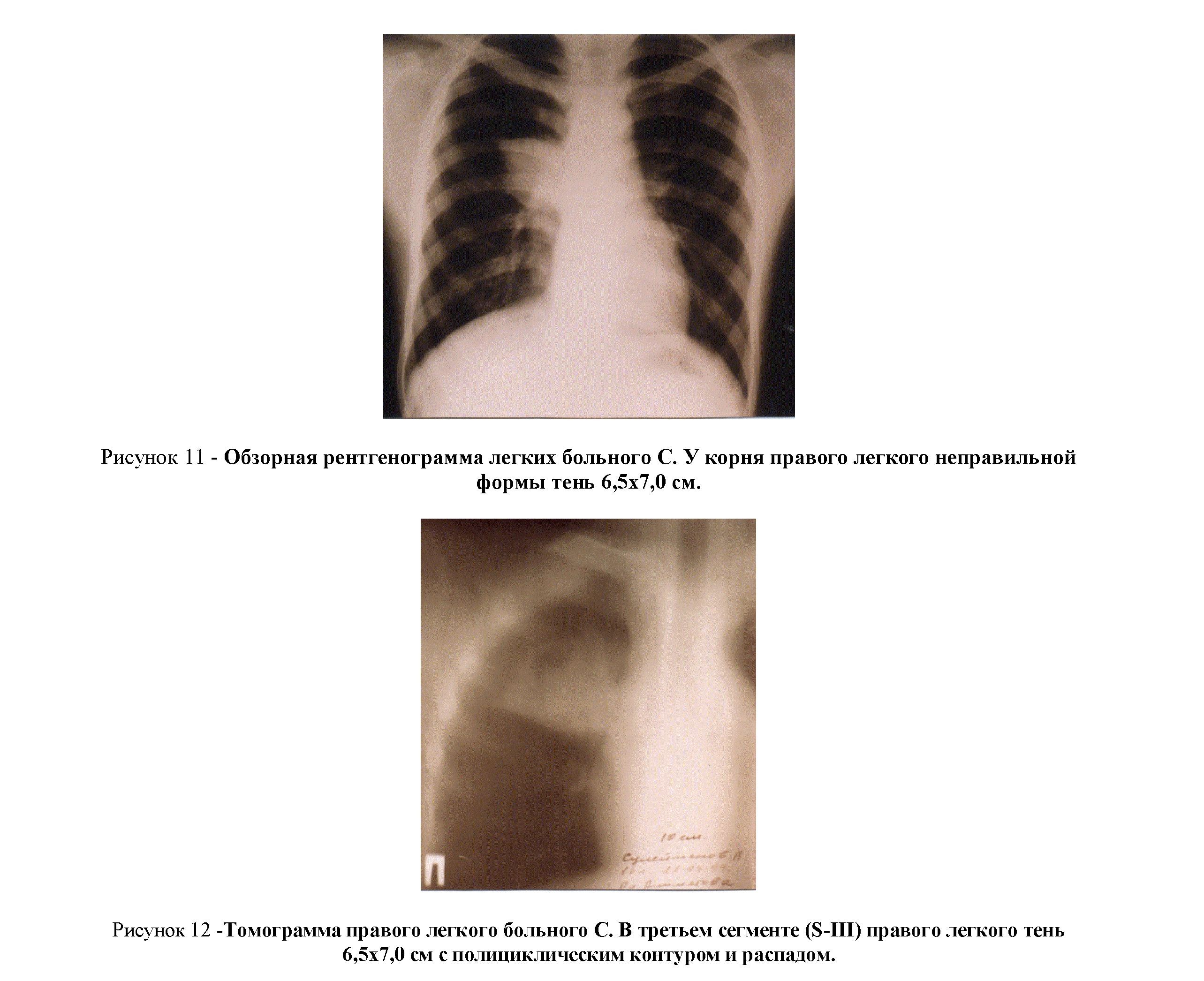
Заключение: Из трех образцов плазмы только в случае добавления вытяжки из опухолевой ткани произошло увеличение общей светосуммы сверхслабого свечения в 3,2 раза. Диагноз: Полостная форма рака нижней доли правого легкого (рис. 11). Больной был оперирован: в нижней доле правого легкого обнаружена раковая опухоль, произведена лобэктомия с лимфодиссекцией.
85
Таблица 8 - Индуцированная хемилюминесценция плазмы крови у больного с.
|
Показатели ХЛ |
Вид реакций |
|||
|
Кровь + физ. раствор |
Кровь + туберкулин |
Кровь + эхинококковая жидкость |
Кровь+10% вытяжка из опухолевой ткани легкого |
|
|
Общая светосумма индуцированной хемилюми-несценции плазмы крови (103имп /5 мин) |
56,3 |
140,7 |
56,9 |
54,3 |
|
Соотношение индуци-рованной общей светосуммы опыта и контроля |
- |
2,49 |
1,01 |
0,96 |
Заключение: Из трех образцов плазмы только в случае добавления эхинококковой жидкости произошло увеличение общей светосуммы сверхслабого свечения в 2,5 раза. Диагноз: Эхинококкоз легкого. Боль-ной был оперирован: в верхней доле правого легкого обнаружена нагноившаяся, частично опорожнившая в бронх эхинококковая киста, произведена эхинококкэктомия . С учетом вышеизложенного, нами разработан дифференциально-диагностический алгоритм по определе-нию этиологии некоторых «шаровидных» образований легких с краткой схемой диагностических и лечебных мероприятий. При поступлении больного с подозрением на ЭЛ в процессе его обследования путем исследования пери-фе-
 86
86
рической крови, УЗИ и рентгеновского исследования легкого, РК и РЛА примерно в 50-70% случаев сразу удается диагностировать ЭЛ и эти больные подвергаются оперативному лечению.
Остальные 30-50% больных с «шаровидными» образованиями легкого подвергаются более тщательному всестороннему обследованию: томографии, КТ, МРТ, бронхоскопии со взятием биопсии и исследованием промывных вод бронхов на атипические клетки, туберкулиновые пробы, бронхография и т. д. Таким путем у ½ этих больных удается отдифференцировать туберкулему, рак или абсцесс легкого и предпринять адекватный способ лечения. У остальной половины все же диагноз остается неясным. Кровь этих больных подвергается хемилюминесценции со специфическими диагностикумами для дифферен-циации ЭЛ, туберкулемы и рака легкого. При этом, как было указано выше, удается отдифференцировать ЭЛ в 98,4% случаях, туберкулему – в 95,8% и рак легкого – в 92,7% (Рис. 14.).
Выводы: Таким образом, разработанный хемилюминесцентный способ ранней диагностики ЭЛ обладает высокой степенью чувствительности (100%) и специфичности (98-100%). При определении этиологии «шаровидных» образований легких необходимо начинать с простых, безвредных, неинвазивных методов диагностики. Применение хемилюминесцентного способа имеет решающее значение при определении этиологии, необходимости и срока хирургического лечения, поэтому его использование следует считать целесообразным после оценки данных предшествующих исследований. Предложенный дифференциально-диагностический алгоритм позволяет провести раннюю диагностику эхинококкоза, туберкулемы, рака легкого и других «шаровидных», полостных образований и выбрать своевременный оптимальный метод лечения.
Литература
- Акматов Б.А. Эхинококкоз. – Бишкек, 1994.–158 с.
- Алиев М.А., Бейсебаев А.А., Иоффе Л.Ц. Диагностика и хирургическое лечение эхинококкоза легких // Грудн. хир.–1984.-№3.–С. 40-42.
- Алиев М.А., Воронов С.А., Ракишев Г.Б. и др. Хирургическая тактика при эхинококкозе легких // Мат. Респ. конф.: Эхинококкоз и очаг. забол. паренхим. органов человека.–Шымкент, 1998.–С. 11-13.
- Алиев М.А., Доскалиев Ж.А., Сейсембаев М.А. и др. Проблемы эхинококкоза в Казахстане и Кыргызстане // Медицина и экология.–1997.-№3.–С. 48-51.
- Аскерханов Р.П., Гилевич Ю.С., Русаков В.И. и др. Сравнительная оценка специфических лабораторных методов диагностики эхинококковой болезни // Вестн. хир.–1986.-№6.–С. 3-7.
- Вишневский А.А., Борисов В.В., Рустамов И.Р. и др. Дифференциальная диагностика полостных образований легких // Клин.медицина.–1988.-№10. –С.14-20.
- Воронов С.А., Димент Э.Л., Максимова Е.Л. Ультразвуковое исследование в хирургическом лечении периферических образований легких // Мат. III съезда онкологов и рентгенорадиологов РК.–Алматы, 1994.–С. 457-459.
- Геллер И.Ю. Эхинококкоз. –М.: Медицина, 1989.–208 с.
- Логинова А.Я., Максимов А.П., Абдулхакова Д.И. К дифференциальной рентгенодиагностике эхинококка легкого // VI Респ. онкол. конф.: Тез. докл.–Казань, 1982.–С. 266-270.
- Огай И.В., Стариков А.Н. Ошибки диагностики и хирургическое лечение эхинококкоза легких // В кн.: Актуальные вопросы легочной хирургии.–М., 1974.–С. 89-91.
- Смилтниекс Э.Х., Амолиньш А.Е., Демидов Г.И. Рентгеноморфологический анализ шаровидных образований легких // Проблемы туберкулеза, 1988.-№8.–С. 21-23.
- Тодуа Ф.И., Успенский Л.В., Нуднов Н.В. и др. Компьютерная томография в дифференциальной диагностике шаровидных образований легких // Хирургия.–1987.-№4.–С. 58-62.
- Туреинов Ф.И., Умарова М.К. К вопросу дифференциальной диагностики эхинококкоза легких // В кн.: Эпид. особенности туберкулеза в начальном периоде интеграции фтизиатрии и пульмонологии.– Вильнюс, 1980.–С. 249-252.
- Упитер М.З., Ананьев В.Ф., Вардья Э.О. и др.К вопросу о диагностике «шаровидных» образований легких // Вестн. рентгенол. и радиологии.–1974.-№1.–С. 3-7.
- Эль-Муалля А.А. Диагностика и хирургическое лечение эхинококкоза человека (по материалам Алжира): Дис. …докт. мед. наук.–М., 1990.–309 с.