Резюме
В исследование включены две группы пациентов с язвенным пилородуоденальным стенозом - перенесшие резекцию желудка и после органосохраняющих операций с ваготомией. После резекции желудка в ближайшем послеоперационном периоде различные осложнения развиваются в два раза чаще, по сравнению с органосохраняющими операциями с ваготомией. В отдаленном периоде качество жизни больных, перенесших органосохраняющие операции с ваготомией у 74,7% признанно высоким, у 21,4% удовлетворительным и плохим
Ключевые слова: Язвенная болезнь, медикаментозное лечение, двенадцатиперстная кишка, рубцовый стеноз, моторика желудка, резекция.
Актуальность проблемы: В последнее десятилетие вопрос планового хирургического лечения язвенной болезни двенадцатиперстной кишки не стоит остро и естественно редко освещается в литературе. Так за последнее десятилетие в доступной литературе в ведущих хирургических журналах России можно найти единичные сообщения о плановом лечении язвенной болезни ДПК. [2,6,12,13] Это результат позитивных изменений произошедших за последние 20 лет в лечении язвенной болезни ДПК. Последние 10 – 15 лет хирургическая операция по поводу язвенной болезни ДПК и ее осложнений с каждым годом становится реже, что является отрадным фактом. Этот факт у ряда специалистов создает мнение что язвенную болезнь ДПК можно длительно, десятилетиями лечить лекарственными препаратами. Такой подход в лечении язвенной болезни ДПК не всегда оправдан. Как показывает практика, несмотря на значительные успехи лекарственной терапии в лечении язвенной болезни ДПК, у определенной части больных достигнуть ожидаемого эффекта не удается.
Сегодня можно констатировать, что не смотря на достигнутые успехи медикаментозной терапии в лечении язвенной болезни ДПК у определенной части больных развиваются осложнения требующие хирургического лечения. Одним из проявлений неэффективности, а у части больных высокой эффективности длительной консервативной терапии является рубцово – язвенный стеноз ДПК, патогенез которого до конца не изучен. По литературным данным, рубцово – язвенный стеноз ДПК, как осложнение язвенной болезни, развивается у 10,7 – 12,2 %. [3,5,10,11]
В хирургическом лечении язвенного пилоро – дуоденального рубцового стеноза принято два метода лечения. Наибольшее распространение получила резекция желудка с различными вариантами восстановления пассажа по кишечнику [1,4,8,9]
В последние 20 лет в лечении осложненных форм язвенной болезни ДПК некоторые исследования (их не много) предполагают органосохраняющие желудок операции с различными вариантами ваготомии. [3,7,13,14]
Цель исследования: выбор оптимального патогенетически обоснованного метода хирургического лечения рубцово – язвенного стеноза пилородуоденального канала.
Материалы и методы: Накопленный опыт на протяжении 40 лет хирургического лечения язвенной болезни ДПК с различными вариантами резекций желудка более 1000 операций и органосохраняющими с ваготомией - 860, служит основанием провести сравнительный анализ применяемых методов операции и оценить их патогенетическую обоснованность.
До 1985г. в хирургическом лечении язвенной болезни ДПК нами применялись различные методы резекции желудка. С 1986г. в арсенале клиники применяются органосохраняющие и резекционные методы лечения.
Больным проводили общепринятые методы исследования. Особое внимание уделяли водно – электролитному балансу, кислотно – щелочному равновесию, показателям азотистого обмена. Для уточнения степени стеноза и выбора метода операции ориентировались, кроме клиники, на данные ФГДС, рентгенографии желудка, моторно – эвакуаторную функцию желудка и секрецию желудочного сока. Секрецию желудочного сока определяли титрационно – аспирационным методом. Существует множество классификаций стеноза, отличающиеся излишней громоздкостью либо крайним схематизмом. В своей работе мы пользуемся классификацией стеноза, предложенной Ю.М. Панцыревым и др. 1977г.
Особые сложности в выборе метода операции вызывает сочетание стеноза с пенетрацией дуоденальной язвы. В литературе очень мало работ посвященных этой сложной проблеме. Единичные работы посвященные осложненным дуоденальным язвам не комментируют их сочетание. [13]. По нашему мнению, данная проблема не получила должного обсуждения и решения.
Выбор метода операции
Считаем, что для каждого больного должен быть выбран патогенетически обоснованный метод операции. При этом должны быть учтены все факторы которые вызвали болезнь и ее осложнения, особенности язвенной болезни и степень операционного и анестезиологического риска. Вопрос о показаниях и сроках операции рубцово – язвенного стеноза, требует конкретики. Практический опыт показывает, что всех больных с стенозом целесообразно разделить на две группы: - больные без выраженных нарушений моторики желудка (I – II стадии) и больные с нарушением водно – электролитного обмена (III – IV стадии). Больные первой группы не нуждаются в особой подготовке к операции. Больные второй группы (III – IV стадии) нуждаются в течении 5-7 дней массивной инфузионной предоперационной коррекции нарушенных водно – электролитных, белковых нарушений с эвакуацией желудочного содержимого. У этих больных вопрос сроков операции является сложным и часто определяющим успех самой операции.
Наш опыт хирургического лечения стенозов ДПК язвенного генеза дает нам основание отдавать предпочтение дренирующим желудок операциям с СПВ. При этом у ряда больных, по очень ограниченным показаниям, считаем патогенетически обоснованным антрумэктомию со стволовой ваготомией и гастроэнтероанастомоз по Ру – Агеенко. При язвенной болезни желудка и ДПК одним из основных патогенетических условий операции считается сохранение пассажа по ДПК. Однако в исключительных случаях (сочетание язвенной болезни с выраженными формами функциональной ХДН) вынуждены выключать ДПК.
На первом этапе, до 1985г., по поводу различных форм язвенного стеноза ДПК оперировано – 86 больных – I группа (таб. 1)
На втором этапе, с 1986 по 2015г. с диагнозом хроническая язвенная болезнь осложненная стенозом выполнено 126 операций – II группа (таб. 2)
Таблица 1 - (I – группа)
|
№ |
Объем операции |
Количество |
|
1 |
Резекция по Гофмейстеру – Финстереру |
53 |
|
2 |
Резекция желудка по Ру |
21 |
|
3 |
Резекция по Бильрот – I |
12 |
|
Всего |
86 |
Таблица 2 - (II – группа)
|
№ |
Объем операции |
Количество |
|
1 |
Финнея, СПВ |
91 |
|
2 |
Гейнеке – Микуличу, СПВ |
8 |
|
3 |
Дуоденопластика, СПВ |
21 |
|
4 |
Антрумэктомия, СПВ, Ру. |
6 |
|
Всего |
126 |
Как видно из таблиц 1 – 2, у второй группы больных количество резекционных желудок операций резко сократилось до 6. Абсолютное большинство операций составило органосохраняющие с СПВ – 120 (95,2%) из 126ю в этой группе больных нами выявлено всего 6 резекций желудка, в объеме антрумэктомии с стволовой ваготомией. Это те случаи, когда нельзя было сохранить пассаж по ДПК – функциональная дуоденальная непроходимость субкомпенсированной и декомпенсированной стадии.
Из дренирующих желудок операций предпочтение отдаем гастродуоденостомии по Финнею, эта методика позволяет иссечь края язвы и рубцовую ткань в пределах здоровых тканей, при поражении передней и боковых стенок ДПК. Провести ревизию задней стенки ДПК.
В таблице 3 и 4 отражены ранние послеоперационные осложнения по сравниваемым группам.
Процент общих послеоперационных осложнений в группе с органосохраняющими операциями в два раза меньше по сравнению с резекционными, что подтверждает патогенетическую обоснованность объема выполненных операций.
Таблица 3- (I – группа) Характер ранних послеоперационных осложнений.
|
№ |
Осложнение |
Операция |
Всего (86) 12,7% |
||
|
Рез. Г. – Ф. (53) |
Рез. По Ру (21) |
Рез. Б – I (12) |
|||
|
1 |
Гастростаз |
5 |
3 |
3 |
11 (12,7%) |
|
2 |
Несостоятельность швов |
2 (1) |
- |
1 |
3 (4,6%) |
|
3 |
Панкреатит |
4 (1) |
1 |
1 |
6 (7%) |
|
4 |
Пневмония |
7 |
3 |
2 |
12 (14%) |
|
5 |
Диарея |
0 |
0 |
0 |
0 |
|
6 |
Нагноение раны |
6 |
4 |
1 |
11 (12%) |
|
7 |
Летальность |
2 |
2 (2,3%) |
||
|
Итого |
26 |
11 |
9 |
46 (53,3%) |
|
Таблица 4 - (II – группа) Характер ранних послеоперационных осложнений.
|
№ |
Осложнение |
Операция |
Всего (86) |
|||
|
Финнея, СПВ 91 |
Гейнеке Микуличу, СПВ 8 |
Дуоденопласти ка, СПВ21 |
Антрум эктомия, СТВ, РУ 6 |
|||
|
1 |
Гастростаз |
3 |
1 |
2 |
6 (4,7%) |
|
|
2 |
Несостоятельность швов |
|||||
|
3 |
Панкреатит |
2 |
1 |
3 (2,3%) |
||
|
4 |
Пневмония |
3 |
2 |
5 (3,1%) |
||
|
5 |
Диарея |
2 |
1 |
3 (2,3%) |
||
|
6 |
Нагноение раны |
8 |
1 |
3 |
12 (25%) |
|
|
7 |
Летальность |
|||||
|
Итого |
18 |
2 |
8 |
1 |
29 (23%) |
|
Такие грозные осложнения, как несостоятельность культи ДПК, анастомоза и послеоперационного панкреатита чаще наблюдали в I группе, после резекции желудка. В этой группе имели 2 несостоятельности культи ДПК и одна - анастомоза после Бильрот I с одним летальным исходом. Еще один больной погиб от послеоперационного панкреатита, развившегося вследствие попытки закрытия трудной культи с пенетрирующей язвой в головку поджелудочной железы. В I группе имелось 2 (2,3%) летальных случая.
Во II группе подобных тяжелых послеоперационных осложнений не было. Наиболее частым послеоперационным осложнением в этой группе было нагноение раны, что никак нельзя объяснить с характером объема операции. Характерные для II группы операции осложнения – гастростаз и диарея имели место в единичных случаях и легко купировались медикаментозно.
В таблицах 5 и 6 представлен характер выполненных операций в зависимости от степени стеноза. В I группе больных выбор объема операции не зависел от степени стеноза. В этой группе больных выбор метода резекции в большей степени зависел от надежности культи ДПК и гастродуоденоанастомоза. При оптимальной ситуации пытались выполнить резекцию по Бильрот I – 12 (14%) случаев. При закрытии «трудной» культи ДПК – гастроэнтероанастомоз по Ру – 21 (24,4%). У абсолютного большинства
выполнена резекция по Гофмейстеру – Финстереру – 53 (61,6%).
Во II группе больных степень выраженности стеноза влияла на выбор метода дренирующей желудок операции. При IV степени стеноза, при резком угнетении перистальтических возможностей стенки желудка, оптимальным считаем широкое соустье между желудком и ДПК, по Финнею. Эту методику считаем оптимальной и при сочетании стеноза с пенетрацией язвы в головку поджелудочной железы. При II и III степени стеноза, когда можно сохранить пилорический жом предпочтение отдавали дуоденопластике с обязательной СПВ. Некоторые ведущие хирурги выполняют дуоденопластику без СПВ. Мы считаем обязательным СПВ в плановой хирургии, при всех органосохраняющих операциях язвенной болезни ДПК.
В этой группе (II) было выполнено 6 антрумэктомий с стволовой ваготомией по «вынужденным» показаниям – ХДН III – IV ст.
Таблица 5 (I – группа) - Характер выполненных операций в зависимости от степени стеноза.
|
№ |
Объем операции |
Степень стеноза |
Всего |
||
|
II |
III |
IV |
|||
|
1 |
Резекция по Гофмейстеру- Финстереру |
29 |
21 |
3 |
53 (61,6%) |
|
2 |
Резекция жел-ка по Ру |
- |
16 |
5 |
21(24,4%) |
|
3 |
Резекция по Бильрот - I |
9 |
3 |
- |
12 (14%) |
|
Всего |
38 (44,1%) |
40 (46,6%) |
8 (9,3%) |
86 (100%) |
|
Таким образом, у абсолютного большинства больных во II группе выполнена операция Финнея с СПВ(72,3%) Пилоропластика по Гейнеке – Микуличу выполнена у 8 (6,3%) больных при II степени стеноза.
Таблица 6 - (II – группа) Характер выполненных операций в зависимости от степени стеноза.
|
№ |
Объем операции |
Степень стеноза |
Всего |
||
|
II |
III |
IV |
|||
|
1 |
Финнея, СПВ |
17 |
55 |
19 |
91 (72,3%) |
|
2 |
Гейнеке Микуличу, СПВ |
8 |
- |
- |
8 (6,3%) |
|
3 |
Дуоденопластика, СПВ |
13 |
8 |
- |
21 (16,6%) |
|
4 |
Антрум эктомия, СТВ, РУ. |
3 |
1 |
2 |
6 (4,8%) |
|
Всего |
41 (32,6%) |
64 (50,8%) |
21 (16,6%) |
126 (100%) |
|
Полученные отдаленные результаты операций оценивались функционально, лабораторно, инструментально, по опросникам (определяющим качество жизни) и классификации Visick
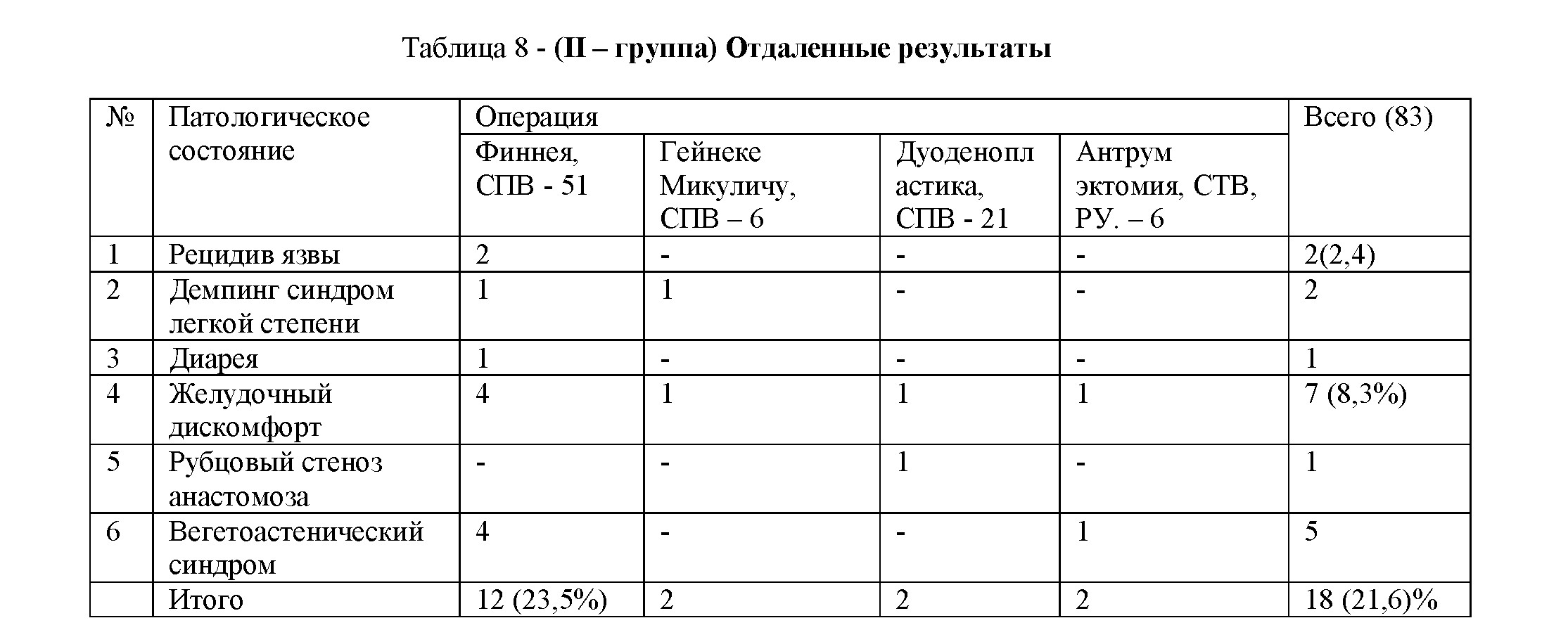
В таблицах 7 и 8 отражены патологические состояния больных перенесших операции на желудке в разных группах.
В табл. 7 (I группе) отражены функциональные и органические изменения выявленных в отдаленном периоде после резекционных операций. Как видно из данной таблицы, абсолютное большинство (67,2%) пациентов, после различных, резекционных желудок операций, имеют различные патологические состояния. Из них - у 7,8 % рецидив язвенной болезни. Из резекционных желудок методов операций наихудшие результаты получены после операции Гофмейстера – Финстерера. У 97,5% пациентов отмечены разные патологические состояния.
Таблица 7 - (I – группа) Отдаленные результаты
|
№ |
Патологическое состояние |
Результат операции |
Всего (64) |
||
|
Г. – Ф. (41) |
по Ру (14) |
Б – I (9) |
|||
|
1 |
Рецидив язвы |
4 (9,7) |
1 |
- |
5 (78%) |
|
2 |
Демпинг синдром |
7 (17%) |
- |
- |
7 (17%) |
|
3 |
Синдром приводящей петли |
2 |
- |
- |
2 |
|
4 |
Желудочный дискомфорт |
12 (30%) |
2 |
- |
14 (22%) |
|
5 |
Вегетоастенический синдром |
10 (24%) |
- |
1 |
11 (17%) |
|
6 |
Железодефицитная анемия |
3 (7,3%) |
- |
1 |
4 (9,4%) |
|
Итого |
38 (97,5%) |
3 (21,4%) |
2 (22,2%) |
43 (67,2%) |
|
В таблице 7 особо следует обратить внимание на тот факт, что после резекции желудка, по Гофмейстеру - Финстереру в отдаленном периоде нет пациентов, которые чувствуют себя абсолютно здоровыми.
Во II группе больных (табл. 8) отдаленные результаты более благоприятны по сравнению с I группой. Как видно из таблицы № 8, разные патологические состояния после органосохраняющих желудок операций с СПВ, выявлено у 21,6%. По сравнению с I группой – в 3 раза меньше. Из них рецидив язвы в 2,4%. Наиболее частым патологическим состоянием в этой группе является желудочный дискомфорт у 8,3%.
У абсолютного большинства больных 78,4% после органосохраняющих желудок операций с СПВ в отдаленном периоде не выявлено патологическое состояние. У 2,4% имеется рецидив язвенной болезни.
Сегодня результаты любых хирургических операций оцениваются по отдаленным результатам, основываясь на качестве жизни пациента. С этих позиций нами изучены полученные отдаленные результаты выполненных операций в разных группах больных.
Оценка качества жизни больных в отдаленном периоде
Полученные отдаленные результаты любых операций с позиции доказательной медицины, должны отражать качество жизни пациента. С этих позиций нами изучены отдаленные результаты по классификации Visick, опросник и DDQ – 15.
|
Результат |
Средний показатель |
Количество обследованных |
|
|
Абс. |
% |
||
|
Отличный |
116±3,5 |
2 |
3,1 |
|
Хороший |
107±2,4 |
15 |
24,2 |
|
Удов-ый |
95±5,3 |
27 |
43,4 |
|
Плохой |
85±4,4 |
20 |
29,3 |
|
Итого |
64 |
100 |
|
Таблица 9 - Оценка ИКЖФХК в отдаленные сроки ( I – группа) перенесших резекционные операции на желудке
Основываясь на опроснике ИКЖФХК разработанном Н.М. Кузиным и Н.Н. Крыловым, а так же опроснике DDQ – 15, разработанном в центре болезней пищеварения Медицинского университета штата Южная Каролина (США) и по классификации Visick произвели оценку качества жизни в отдаленном периоде, сроки от 3 до 30 лет.
После резекционных операций (I – группа) в отдаленные сроки качество жизни определено у 64 пациентов и у 83 во II группе.
Индекс качества жизни (ИКЖФХК) состоит из 38 вопросов для оценки влияния язвенной болезни на функциональную активность, восприятие пациентом своего здоровья и благополучия, влияние симптомов болезни и последствий операции. В практическом плане применение ИКЖФКХ представляет определенные трудности из – за большого количества вопросов, с этих позиций более удобен опросник DDQ – 15, предназначенный для определения качества жизни больных с заболеваниями желудочно – кишечного тракта. Он не содержит вопросов о наличии симптомов заболеваний пищеварительного тракта, т.к. был создан путем исключения незначительных для определения качества жизни пациентов с заболеваниями желудочно – кишечного тракта вопросов из более обширных опросников после проведения тщательных исследований.
Мы провели анкетирование всех 147 больных перенесших операции на желудке, по обоим опросникам и классификации Visick.
7
Согласно проведенным расчетам, среднее значение индекса DDQ – 15 для здоровых лиц составляет – 4,13, ИКЖФХК – 124,1±5,4 балла, а в группах с «отличными» и «хорошими» результатами операции следует относить с величиной индекса DDQ – 15 более – 3,41, ИКЖФХК – более 100 баллов.
В этой группе пациентов лишь у 27,3% пациентов отдаленные показатели качества жизни можно признать приемлемыми, в то время как у абсолютного большинства (72,7%) качество жизни нельзя признать хорошим. И лишь у 2 (3,1%) пациентов оно признанно отличным.
Индекс качества жизни по DDQ – 15, в отдаленные сроки после операции у этих пациентов представлен в таблице 10.
Качество жизни по DDQ – 15 у больных перенесших резекции желудка близка по показателям качества ИКЖФХК.
Хорошее и отличное качество жизни выявлено у 32,5% пациентов. У большинства пациентов зафиксировано удовлетворительное качество жизни (42,1%) Следует отметить, что у абсолютного большинства (67,5%) пациентов качество жизни по DDQ – 15 нельзя признать приемлемым.
Отличные и хорошие показатели качества по ИКЖФХК получено у 74,7% пациентов в отдаленные сроки после ваготомии с органосохраняющим и органощадящим операциями на желудке. Удовлетворительные результаты получения у 19,2% пациентов. И у 6,1% результаты признаны плохими.
|
Результат |
Средний показатель |
Количество обследованных |
|
|
Абс. |
% |
||
|
Отличный |
4,0±0,1 |
24 |
28,8 |
|
Хороший |
3,7±0,2 |
38 |
46,2 |
|
Удов-ый |
3,1±0,3 |
18 |
21,4 |
|
Плохой |
2,5±0,2 |
3 |
3,6 |
|
Итого |
83 |
100 |
|
Таблица 12 - Отражены показатели качества жизни по вопроснику DDQ – 15 в отдаленные сроки среди пациентов перенесших органосохраняющие и органощадящие с ваготомией
У большинства пациентов 46,2% получены хорошие результаты качества жизни, отличные у 28,8%, удовлетворительные у 21,4% и лишь у 3,6% плохие. Для большей объективности полученных отдаленных результатов выполненных операций на желудке, нами они оценены и по классификации Visick (1948) – таблица 13
8


Таблица 13 - Отдаленные результаты резекционных и органосохраняющих операций в сочетании с ваготомией.
|
Результат |
I – группа (резекция желудка) |
II – группа (органосохр+ваготомия) |
||
|
Абс. |
% |
Абс. |
% |
|
|
Отличный |
60 |
72,8 |
||
|
Хороший |
17 |
26,2 |
11 |
12,0 |
|
Удов-ый |
33 |
52,0 |
9 |
11,6 |
|
Плохой |
14 |
21,9 |
3 |
3,6 |
|
Итого |
64 |
100 |
83 |
100 |
По данной классификации отличный результат означает - отсутствие жалоб и симптомов болезни, человек практически здоров. Хороший результат - пациент доволен операцией; трудоспособность полностью сохранена, однако при углубленном опросе выявляется наличие слабо выраженных нарушений пищеварения, легко контролируемые диетой.
Удовлетворительный результат – умеренно выраженные расстройства пищеварения, не оказывающие серьезного влияния на жизненную активность, но снижающие трудоспособность, больные нуждаются в периодическом лечении.
Плохой результат – определяются выраженные или тяжелые нарушения, инвалидизирующие больных и нарушающие трудоспособность. Больные нуждаются в регулярном лечении, включая хирургическое. Сюда относят все случаи рецидива язвы и другие тяжелые расстройства, приведшие к повторным операциям.
Секреторная функция желудка в отдаленном периоде, после резекционных операций.
Отдаленные результаты операций на желудке во многом зависят от состояния секреторной функции желудка. Функциональное состояние оперированного желудка играет важную роль в развитии пострезекционных и постваготомических осложнений, и на прямую влияет на качество жизни. В этой связи при изучении отдаленных результатов операций на желудке считаем необходимым оценить прежде всего его секреторную функцию.
В I группе больных (после резекционных желудок операций) в отдаленном периоде секреторная функция желудка изучена у 32 больных, следует отметить, что после резекции желудка, особенно после операции Гофмейстера – Финстерера получить достоверные показатели секреции желудка сложно.
Во II группе больных (с органосохраняющими операциями с ваготомией) секреторная функция изучена у 40 пациентов (таб. 14)
Таблица 14 - Средние показатели кислотопродукции (ммоль в час) в зависимости от результата и метода операции желудка, в отдаленные сроки
|
Результат операции |
Операция |
|||||
|
резекция желудка |
органосохраняющая С СПВ |
|||||
|
обследовано |
БПК |
МПК |
Обследовано |
БПК |
МПК |
|
|
Отл. |
2 |
1,88±0,34 |
10,14±0,66 |
10 |
1,68±0,27 |
11,13±0,43 |
|
Хороший |
5 |
2,16±48 |
11,16±0,42 |
15 |
1,82±0,42 |
9,81±0,45 |
|
Удов. |
12 |
1,11±0,16 |
8,24±0,18 |
12 |
1,21±0,62 |
8,01±0,34 |
|
Плохой |
14 |
4,86±0,12 |
18,21±0,11 |
3 |
4,36±0,42 |
17,42±0,46 |
|
Всего |
32 |
40 |
||||
У здоровых людей показатели БПК составляют 2 – 4 ммоль/ч; МПК 12 – 15 ммоль/ч
Результаты и их обсуждение: Непосредственные результаты резекционных методов хирургического лечения стенозирующих язв ДПК сопровождались более частыми осложнениями и наихудшими результатами по сравнению с органосохраняющими операциями с ваготомией.
Летальность после резекционных желудок операций составила 2,3%, после органосохраняющих с ваготомией летальных случаев не было.
Общее число послеоперационных осложнений (53,3%) наблюдалось чаще в группе больных перенесших резекцию желудка по сравнению с органосохраняющими (23,1%). После резекции желудка по Гофмейстеру – Финстеренру и по Бильрот – I наблюдали несостоятельность швов с одним летальным исходом. В этой же группе больных у 5 развилась картина послеоперационного панкреатита, у 4-х средней степени тяжести средней степени тяжести, купированная медикаментозной терапией, у одного развился инфицированный панкреонекроз с летальным исходом.
Одним из характерных для операций на желудке послеоперационных осложнений является гастростаз. В группе с органосохраняющими операциями и ваготомией гастростаз развился у 4,8%, после резекционных операций - у 10,4%.
Из дренирующих желудок операций предпочтение отдавалось гастродуоденостомию по Финнею.
Наиболее сложным и пока не решенным вопросом язвенной болезни ДПК остается задняя пенетрирующая в головку поджелудочной железы язва.
В литературе предлагается, в основном, два варианта решения проблемы. При кровотечении – прошивание кровоточащего сосуда с выключением ДПК из пассажа, либо прошивание кровоточащего сосуда. При хронических пенетрирующих язвах, без кровотечения, предлагается выведение ее из ДПК, «абдоминизацией» с ушиванием дефекта задней стенки. Данная методика технически сложна, опасна в плане повреждения сосудов, холедоха, вирсунгиального протока и сложности закрытия дефекта стенки кишки.
По нашим данным сочетание пилородуоденального стеноза с пенетрацией язвы задней стенки ДПК наблюдалось у 34 (26,2%) среди больных с органосохраняющими операциями с ваготомией. При этом у 12 больных размеры язвы достигли до 2см. Следует отметить, что ни у одного из них, в анамнезе не отмечено кровотечение из язвы. Всем больным произведена широкая гастродуоденостомия по Финнею. При этом в 3-х случаях попытались затампонировать пенетрирующую язву сформированной «килью» - 3-мя швами по краю язвы. При контрольном эндоскопическом осмотре на 10-ые сутки место анастомоза у всех 3-х больных фиксировавшие «киль» к дну язвы швы оказались не состоятельными. В связи с этим в дальнейшем отказались от данной методики. Наш небольшой опыт лечения подобных больных показал, что при сочетании стеноза с пенетрацией в головку поджелудочной железы без признаков кровотечения достаточно выполнить ГДА по Финнею с СПВ.
Дуоденопластику выполняли по В.И. Оноприеву, при этом принципиальным считаем сочетание ее с СПВ. Таких операций выполнено 21. В ближайшем послеоперационном периоде в этой группе больных меньше всего осложнений.
Отдаленные результаты изучены в сроки от 3 до 30 лет после операций
В I группе из 84 выписанных после резекций желудка в отдаленные сроки удалось обследовать 64 больных. Из них у 43 (67,2%) выявлены различные патологические состояния (таб.7) Рецидив язвы – 5 (7,8%), демпинг синдром средней степени – 7 (10,9%), желудочный дискомфорт – 14(22,6%)
вегетоастенический синдром – 11 (17%) и железодефицитная анемия – 4 (9,4%). В этой группе только у 21 (31,3%) пациентов не выявлено патологических состояний.
В II группе перенесших органосохраняющие и органощадящие операции с ваготомией обследовано 83 пациента. У 18 (21,6%) из них (табл.8) выявлены различные патологические состояния. Рецидив язвы – 2 (2,4%), демпинг синдром – 2 (2,4%). Наиболее частым симптомом в этой группе был желудочный дискомфорт – 7 (8,3%). В этой группе имели одно серьезное осложнение в отдаленном периоде. У одной больной через 2 года после дуоденопластики, СПВ развился стеноз II – III степени анастомоза. При этом у нее не было рецидива язвы. Рубцевание анастомоза шло без язвенного процесса, в следствии технических погрешностей выполнения дуоденопластики. Этой больной выполнен гастродуоденоанастомоз по Финнею с хорошими отдаленными результатами в течении 12 лет.
Сравнение отдаленных результатов после Финнея (51) и дуоденопластики (21) по клиническим и рентгено – эндоскопическим критериям преимущество какой либо методики нами не выявлено в отдаленном периоде. Единственное, что отмечено, в первые 2 -3 года после операции заброс
содержимого из ДПК в желудок чаще отмечается после Финнея. Через 3 года эта разница между дуоденопластикой и Финнеем не существенно.
Качество жизни после резекционных операций показано на таблицах 9 – 10 , у абсолютного большинства пациентов оно признанно удовлетворительным и плохим(67 – 70 %).
В группе больных с органосохраняющими с СПВ качество жизни в отдаленном периоде у 74,7% признанно высоким и у 21,4 удовлетворительным и плохим у 3,6%.
Полученные показатели кислотопродуктивной функции желудка в отдаленном периоде показали что у больных с отличными и хорошими отдаленными результатами было нормацидное состояние желудочной секреции, не зависимо от объема операции на желудке.
У больных с удовлетворительными результатами операции отмечено резкое угнетение секреторной функции желудка
И у больных с плохими результатами операции (рецидив язвы) выявлено повышение как в базальной фазе, так и в стимулированной фазе секреции.
Таким образом, у больных перенесших различные операции на желудке по поводу язвенной болезни, результаты операции в отдаленном периоде коррелируются с показателями желудочной фазы секреции. У больных с хорошими отдаленными результатами выявлено – нормацидное состояние желудочной секреции. При плохих результатах, с рецидивами язвы, у всех выявлена гиперсекреция желудочного сока.
При этом, лучшие отдаленные результаты получены после органосохраняющих операциях с СПВ.
Выводы: Таким образом, на основании представленного выше материала можно предложить, что при стенозирующей язве пилородуоденального канала органосохраняющие операции с СПВ дают в абсолютном большинстве случаев хорошие непосредственные и отдаленные результаты.
Резекционные операции, по сравнению с органосохраняющими, у этой категории больных в функциональном плане патогенетически менее выгодны и должны выполняться по строгим показаниям.
Из дренирующих желудок операций при стенозе пилородуоденального канала наиболее предпочтительной является операция Финнея с СПВ.
При постбульбарном стенозе ДПК патогенетически наиболее обоснована дуоденопластика по В.И. Оноприеву с СПВ.
Литература
- Власов А.П., Сараев В.В., Степанов Ю.П. и др. Новые технологии в хирургии «трудных» язв двенадцатиперстной кишки // Хирургия 2008г. №8 С. 44 – 48.
- Дурлештер В.М., Дидигов М.Т., Ключников О.Ю. Способ бульбодуоденопластики при осложненной хронической язве задней стенки луковицы двенадцатиперстной кишки // Хирургия. – 2014. – № 4. С. 11 – 14.
- Дурлештер В.М., Дидигов М.Т., Карипиди Г.К., Канксидис Я.В.. Анализ отдаленных результатов хирургического лечения декомпенсированного рубцово-язвенного стеноза двенадцатиперстной кишки // Кубанский научный медицинский вестник. – 2013. – № 3 (138). – С. 54 – 57.
- Жерлов Г.К., Кошель А.П., Рудая и др.; НИИ гастроэнтерологии // Хирургия. Журнал им. Н. И. Пирогова 2005. № 3. С. 18 – 22.
- Крылов Н.Н. Проблемы, которые не могут волновать: утопии и реалии современного учения о язвенной болезни // Вестник хир. гастроэнтерологии 2007г. №1 С. 25 – 30.
- Кульчиев А.А., Елоев В.А., Морозов А.А. Место плановой хирургии в язвенной болезни двенадцатиперстной кишки // Научно практический журнал «Хирург» №1 – 2014г. С.28 – 33.
- Кульчиев А.А. Ваготомия при острых осложнениях пилородуоденальных язв // Диссертация, Владикавказ 1993г.
- Лобанков В.М. Хирургия язвенной болезни на рубеже XXI века // Хирургия. – 2005г. № 1. С. 58 – 64.
- Николаев Н.О., Гришин С.Г., Багинский Е.М. Диагностика и хирургическое лечение гигантских язв 12 – перстной кишки // Хирургия 1988г № 5. С. 29 – 36.
- Панцирев Ю.М., Гринберг А.А. Ваготомия при осложненных дуоденальных язвах // М. Медицина. 1979г. С.160
- Самсонов В.А. Язвенная болезнь. // Петрозаводск, 1975г.
- Чернов В.Н., Долгарев С.О. Результаты лечения язвенной болезни методом радикальной дуоденопластики // Хирургия. Журнал им. Н. И. Пирогова 2013г. № 4 С. 48 – 54.
- Чернооков Л.И., Горбунов В.Н., Столярчук Е.В., Нагиев Э.Ш., Рамишвили В.Ш. Выбор способа операции при осложненных гигантских пилородуоденальных язвах 2011г. Вестник хирургической гастроэнтерологии № 2 С. 31 – 35.
- Черноусов А.Ф., Шестаков А.Л. Селективная проксимальная ваготомия // М.: ИздАТ, 2001г.