Резюме.
В статье приведены данные ретроспективного исследования с участием 396 пациентов с ишемической болезни сердца. Изучена истории болезни больных получивших стационарное лечение с включением аторвастатинами с 2014 по 2016гг в 3-клинике ТМА с основным диагнозом стабильной стенокардией напряжения ФК II-IV. Статины обычно используются для снижения риска ишемической болезни сердца, но они, как правило, связаны с неблагоприятными последствиями печени. Целью этого ретроспективного исследования было изучить влияния терапии аторвастатином на функцию печени у пациентов с ИБС. Результаты показали незначительное увеличение средних значений печеночные трансаминазыи общего билирубина во время стационарного лечения.
Ключевые слова: Ишемическая болезнь сердца, статины, аторвастатин, печеночные трансаминазы.
Актуальность проблемы: Одной из серьезных проблем здравоохранения во всем мире является
неуклон-ный рост ишемической болезни сердца (ИБС). ИБС по определению комиссии Всемирнойорганизации здравоохранения (ВОЗ), представляет собой острую или хроническую дисфункцию, возникающую в результате абсолютного или относительного уменьшения снабжения миокарда артериальной кровью[1,2]. По данным ВОЗ, сердечно-сосудистые заболевания (ССЗ) продолжают оставаться одной из ведущих причин смертностисреди взрослого населения во всех развитых странах мира, в том числе Узбекистане. Так, стандартизированный коэффициент смертности по причине болезней кровообращения на каждые 100000 человек в 2012г составил 754,2 по Узбекистану и 706,9 по республике Каракалпакс-тан, а показатель смертности от ИБС-308,9 и 268,5 соответственно.В странах Евросоюза прямые и непрямые экономические потери, связанные с сердечно-сосудистыми заболеваниями, ежегодно составляют около€192 миллиардов [3,4,5]. Основными факторами риска ИБС являются атеросклероз КА (у 95% больных ИБС) гиперхолестеринемия, артериальная гипертония (АГ), сахарный диабет (СД), курение, низкая физическая активность, ожирение, а также мужской пол, возраст и отягощенность семейного анамнеза по сердечно-сосудистым заболеваниям. К факторам, провоцирующим развитие клинических проявлений ИБС,относятся физическая нагрузка, стрессовые эмоциональные и психосоциальные ситуации.Дислипидемия – одна из основных причин развития атеросклероза и ишемическойболезни сердца (ИБС).Эпидемиологические исследования свидетельствуют о прямой зависимости между уровнем общего холестерина (ХС), холестерина липопротеинов низкой плотности (ХСЛНП) и смертностью вследствие ИБС[6,7,8]. Снижение уровня факторов риска, в том
числе с помощью применения определенных лекарственных препаратов, способно замедлить развитие ССЗ как до, так и после появления клинических симптомов.Известно, что гиполипидемическаятерапия существенно снижает такие осложнения атеросклероза как коронарнаясмерть, инфаркт миокарда и стенокардия, острое нарушение мозгового кровообращения, а также внезапную смерть[9,10]. Появление в клинической практике препаратов –ингибиторов 3-гидрокси-3 метилглутарилкоэнзим А-редуктазы (ГМГ- КоА-редуктазы), наиболее часто употребляемое название «статины», стало выдающимся событием в кардиологии конца XX столетия, оно позволило совершить прорыв в эффективном воздействии на уровень липопротеидов плазмы крови-главный модифицируемый фактор риска развития атеросклероза. Статины снижают содержание атерогенных фракций липидного спектра крови и повышают содержание антиатерогенных липопротеинов высокой плотности, что потверждается клиническими исследованиями[11]. Статины заслуженно завоевали первое место в списке современных препаратов для гиполипидемической терапии. Очень важно, что статины не только снижают холестерин, но и оказывают целый ряд действий, которые усиливаютгиполипидемический эффект, а также приводят к регрессу атеросклеротической бляшки. Многолетний клинический опыт применения статинов убедительно показал, что длительная терапия статинами в целом достаточно безопасна. Менее ясен вопрос о безопасности длительной терапии статинами у больных с исходно нарушенной функцией печени. Поскольку больных с такими нарушениями достаточно много, вопрос о предупреждении побочных действийстатинов у данной группы пациентов остаетсядостаточноактуальным[12,13].
Цель исследования: Целью нашего ретроспективного анализа было оценивать функционального состояния печени у больных со стабильной стенокардией напряжении ФК II-IV на фоне лечении аторвастатинами.
Материал и методы: С этой целью нами были изучены 396 историй болезни, получавших стационарная лечение в отделении кардиологии и кардиореабилитации 3-клинике ТМА за 2014 - 2016 годы.Из них пациенты (230 мужчины и 166 женщин) в возрасте от 42 до 84 лет (в среднем — 62,3 лет). Всем больным были проведены общепринятые методы исследования (клинический и биохимический анализы крови, коагулограмма крови, ЭКГ, УЗИ печени). Верификация диагноза была проведена на основании субъективных и объективных критериев,а также результатов лабораторно-инструментальных
68
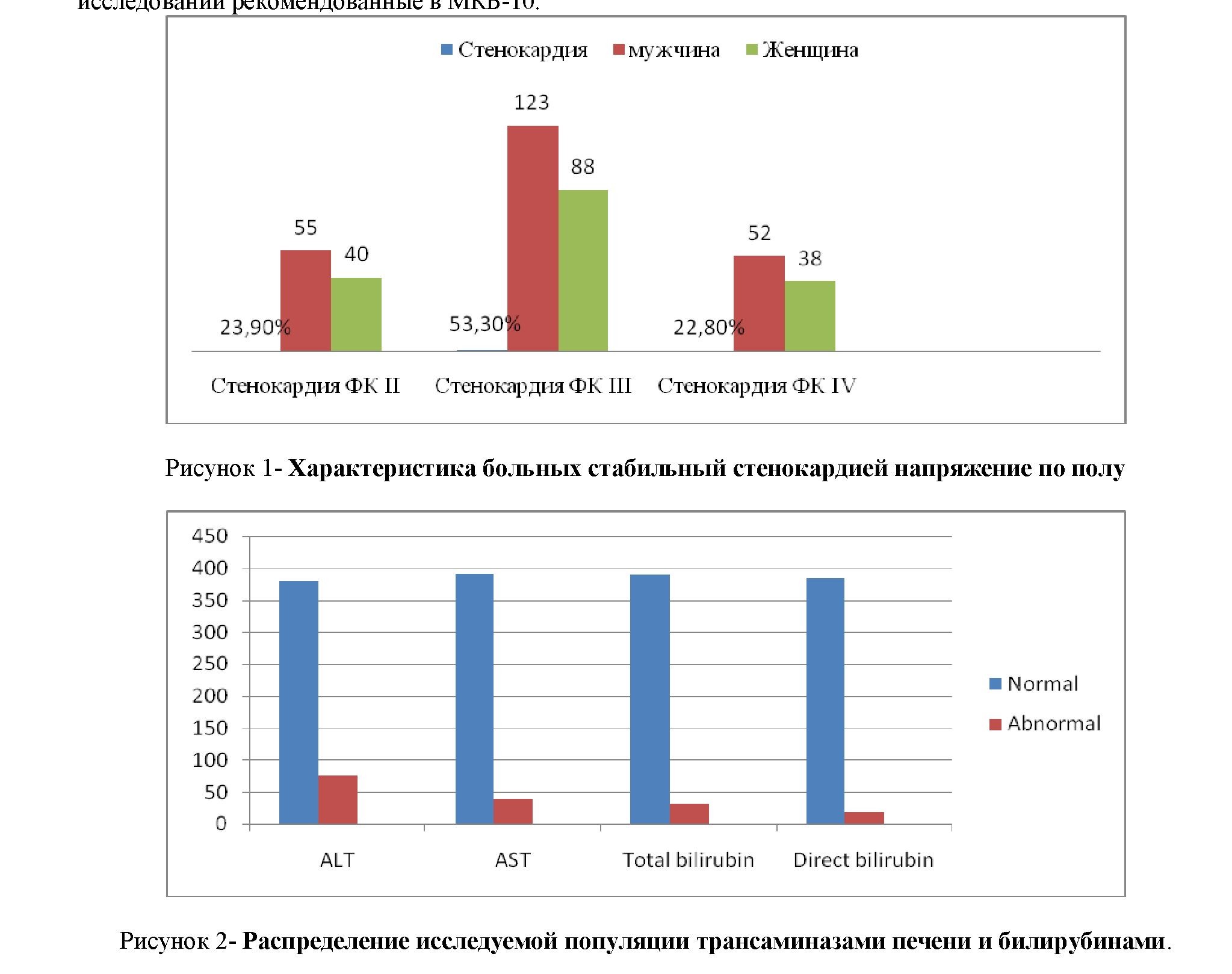
Результаты исследования: В ретроспективное исследование вошли результаты анализа истории болезни 396 больных, средний возраст которых составлял 61,0±2,4 лет. Из них 166 женщин (41,9%) и 230 мужчин (58,1%). Длительность болезнь ИБС по анамнезу колебалась от 5 до 12 лет. Гипертоническая болезнь (ГБ) выявлена у 388 пациентов (97,9%), из них 170 (43,8%) женщины и 218 (56,2%) мужчины, у 269 (68%) больных выявлено ГБ II-III ст. Среднее систолическое артериальное давление составляло 150,0 мм рт. ст. диастолическое артериальное давление 87,5мм.рт.ст. Средний показатель пульса составлял 76,6 ударов в минуту. У 375 (94,6%) больных диагностировалась
стабильная стенокардия напряжения функциональный класс (Ф/К) II 95(23,9%) , (Ф/К) III 211(53,3%), у 90(22,8%) больных (Ф/К) IV.
ИБС в сочетании с ожирением выявлена у 210 (53%) пациентов, из них 115 (54,8%) мужчины и 95 (45,2%) женщины. У всех пациентов было проведено биохимические анализы. Их средниезначение составляло:общий холестерин- 4,67±0,8;АЛТ- 0,39±0,06;АСТ- 0,36±0,04; Фибриноген-2,8±0,8; ЛПНП- 4,1±0,6, ЛПВП-1,5±0,7, ПТИ-80±0,5; У 25% больных отмечается умеренная гепатомегалия.
Таблица 1 - Результаты биохимического анализа крови пациентов, получающих статины.
|
Показатель |
Результаты |
|
Фибриноген г/л |
2,8±0,8 |
|
ПТИ % |
80±0,5 |
|
Тромбоцит |
216±4,3 |
|
АЛТ, ед/л |
39,2±6,0 |
|
ACT, ед/л |
36,0±4,0 |
|
Холестерин г/л |
4,67±0,8 |
|
ЛПНП |
4,1±0,6 |
|
ЛПВП |
1,5±0,7 |
Вывод: в результате ретроспективного анализа терапии статинами показала повышение уровня печеночных ферментов у 80% больных (подъем АЛТ>40 U/L) и уменьшения уровня холестерина у 75% больных. Применение статинов в лечение ИБС является в настоящее время «золотым стандартом». Но, перед началом лечения статинами необходимо принимать в расчет не только из свойство снижать холестерин, но и другие негативном биохимическом воздействии этих препаратов , главным образом на печень. Алгоритм назначения статинов при ИБС включает мониторирование печеночных ферментов до назначения статинов и во время титрования дозы и в течение лечения. Трансаминазы рекомендовано контролировать каждые 6-8 недель в течение первых шести месяцев лечения статинами.
Литература
- ЕршоваА.И., МешковА.Н., ЯкушинС.С., идр. Диагностика и лечение больных с выраженной гиперхолестеринемией в реальной амбулаторно-поликлинической практике (по данным регистра РЕКВАЗА). Рациональная Фармакотерапия в Кардиологии. 2014;10(6):612-6].
- Арабидзе Г.Г., Теблоев К.И. Атеросклероз и факторы риска: клиническое значение аполипро- протеинов в развитие ИБС. Литтерра, 2008: 14-214.
- Аронов Д.М. Каскад терапевтических эффектов статинов. Кардиология. 2004; 10: 85-94.
- Драпкина О.М., Дуболазова Ю.В. Статины и печень: новые горизонты? Русский медицинский журнал том 2009: 17(4): 210-214.
- Van Ganse E, Laforest |L, Alemao E., et al. Lipid-modifying therapy and attainment of cholesterol goals in Europe: the Return on Expenditure Achieved for Lipid Therapy (REALITY) study. Curr Med Res Opin 2005; 21: 1389-1399.
- Sorrentino S., Landmesser U. Nonlipid-lowering Effect of Statins. Curr Treat & Options Cardiavasc Med 2005; 7: 459-466.
- SPARCL Investigators: High-dose atorvastatin after stroke or transient ischemic attack. N Engl J Med 2006; 355: 549-559.
- O'Regan C., Wu P., Arora P. et al. Statin therapy in stroke prevention a meta-analysis involving 121,000 patients. Am J Med 2008; 121: 23-33.
- Nissen S.E., Nicholls S.J., Sipahi I., et al. Effect of Very High-Intensity Statin Therapy on Regression of Coronary Atherosclerosis The ASTEROID Trial. JAMA2006; 295: 1556-1565.
- Nissen S.E., Tuzcu E.M., Schoenhagen P., et al., for the REVERSAL Investigators. Effect of Intensive Compared With Moderate Lipid-Lowering Therapy on Progression of Coronary Atherosclerosis A Randomized Controlled Trial. JAMA 2004; 291: 1071-1080.
- Moonis M., Kane K., Schwideski U., et al. HMG-CoA-reductase inhibitors improve acute ischemic stroke outcome. Stroke 2005; 36: 1298-300.
- Lipid modification. National Institute for Health and Clinical Excellence. 2008.
- Josan K., Majumdar S.R., McAlister F.A. The efficacy and safety of intensive statin therapy: a metaanalysis of randomized trials. CMAJ 2008; 178: 576-584.