Аннотация
В статье проведен анализ факторов риска, способствующих развитию послеродовых кровотечений. Подвергшиеся ретроспективному анализу 424 историй родов были разделены на 2 группы: 208 случаев послеродовых кровотечений, которые были подвергнуты анализу и составили основную группу. В качестве контрольной группы были проанализированы 216 историй родов без послеродового кровотечения. Проведенный анализ риска развития акушерских кровотечений показывает, что риск увеличения акушерских кровотечений связан с возрастом свыше 30 лет, анемией, хронической артериальной гипертензией, латентным течением пиелонефрита, осложнением
беременности преэклампсией, многоводием, маловодием, нерегулярным посещением поликлиники, ожирением 3 степени, крупным плодом, паритетом родов 5 и выше, преждевременной отслойкой нормально расположенной плаценты, плотным прикреплением плаценты и предлежанием плаценты. Ключевые слова: факторы риска, послеродовое кровотечение, материнская смертность.
Актульность. Акушерские кровотечения являются ведущей причиной материнской смертности, ежегодно в мире от этого осложнения умирает более 127000 женщин. Послеродовые кровотечения играют ведущую роль среди причин материнской смертности [1]. Послеродовые кровотечения (ПРК) в развивающихся странах являются причиной материнской смертности в 17-40%, смертность составляет 1 на 1000 случаев родов в год [2]. В развитых странах, в частности Великобритании, смертность от ПРК составляет 1 на 100000 случаев. Частота послеродовых кровотечений в США составляет 3,9% при родоразрешении через естественные родовые пути и 6,4% - при кесаревом сечении (по данным Американского Колледжа Акушерства и Гинекологии) [3]. Для ранней и своевременной диагностики причин акушерских кровотечений необходимо тщательное клиническое наблюдение и выделение групп риска. Однако, несмотря на существующие в мире протоколы и стандарты профилактики, которые позволяют выделить группы риска развития данного осложнения, уровень материнской смертности от массивных акушерских кровотечений остается высоким, причем они являются основной причиной материнской смертности не только в развивающихся, но и в развитых странах. Однако, несмотря на существующие в мире протоколы и стандарты профилактики, которые позволяют выделить группы риска развития данного осложнения, уровень материнской смертности от массивных акушерских кровотечений остается высоким, причем они являются основной причиной материнской смертности не только в развивающихся, но и в развитых странах. В этой связи на современном этапе необходимо углубленное изучение и прогнозирование исхода беременности, родов и послеродового периода многорожавших женщин, что позволит снизить послеродовое кровотечение у женщин группы высокого риска.
Цель исследования. С целью определения клинико-анамнестических факторов риска акушерских кровотечений нами был проведен ретроспективный анализ историй родов, прошедших за 10 месяцев в 2017 году в ОПЦ №1 г. Шымкент.
Материалы и методы. Всего за 10 месяцев 2017 года в Областном перинатальном центре №1 г. Шымкента прошло 7646 родов, из них путем операции кесарева сечения - 1884 (24,6%), через естественные родовые пути - 5762 (75,4%). Из 7646 родов - 7603 родов прошли в стационаре, 43 роды - вне стационара. Первородящие составили - 34,6%, повторнородящие - 53,0%, многорожавшие - 12,4%. Возраст беременных в обеих группах варьировал от 20 до 45 лет. Все они были госпитализированы в ОПЦ №1.
В медицинских исследованиях при сравнении групп часто применяют бинарный признак, например, клинический исход. Исходом может быть улучшение или ухудшение состояния, возникновение осложнений, выздоровление, смерть и т.д. Исходы чаще всего изучаются в клинических исследованиях при исследовании методов лечения и в эпидемиологических исследованиях при исследовании факторов риска [4 - 5].
Результаты и обсуждение.
За анализируемый период имело место 208 (2,8% от общего числа родов) случаев послеродовых кровотечений, которые были подвергнуты анализу и составили основную группу. В качестве контрольной группы были проанализированы 216 историй родов без послеродового кровотечения.
Установлено, что в основной группе роды имели место в возрасте 20-29 лет - у 6,7% женщин (в контрольной - 44,4%), 30-39 лет - у 75,0% женщин (в контрольной - 51,9%), 40 лет и старше - у 18,3% женщин (в контрольной - 3,7%).
Так как перинатальный центр, в основном оказывает медицинскую помощь беременным женщинам из районов области, 90,6% женщин основной группы проживали в сельской местности, а в контрольной группе - 84,3% беременных женщин.
При изучении соматического анамнеза ретроспективный анализ показал низкий индекс здоровья беременных женщин.
Так, частота анемии в основной группе составила 82,7%, что в 1,3 раза чаще чем в контрольной группе (р<0,05). Среди заболеваний сердечно-сосудистой системы заслуживает внимание хроническая артериальная гипертензия, которая встречалась в основной группе практически у каждой второй женщины, в то время как в контроле - у каждой шестой. Артериальная гипертензия, как известно, является одним из факторов риска развития преэклампсии, задержки роста плода.
Изучение акушерско-гинекологического анамнеза показало, что средний возраст менархе в анализируемых группах достоверно не отличался: в основной группе он составил 14,26±0,5 лет, а в контрольной группе - 13,8±0,4 лет (р>0,05).
Гинекологическая заболеваемость в основной группе представлена в 1,99% случаев эрозией шейки матки, в 0,66% случаев миомой матки, в контрольной группе данная патология встречалась соответственно в 0,71% и 0,28% случаях.
Возможно, что низкая выявляемость гинекологической патологии в основной группе объясняется тем, что анализируемые многорожавшие женщины преимущественно являлись жительницами села и вне беременности редко обращались к врачам акушерам-гинекологам.
Большое значение имеет интергенетический интервал между родами. Многие исследователи считают, что для полного восстановления организма женщины после очередной беременности необходимо от 3 до 5 лет. При несоблюдении этого интервала беременность наступает на фоне дефицита питательных веществ и отражается на исходе и течении беременности. По принципам планирования семьи рекомендуется соблюдать интергенетический интервал 2 и более лет.
Так, по результатам нашего анализа у 65% женщин с послеродовым кровотечением интергенетический интервал составил до 2 лет, а в контрольной группе -в 19,5% случаев.
Акушерский анамнез был отягощен в обеих группах: самопроизвольный выкидыш в основной группе в 3,6 раз(р<0,01), медицинский аборт на 1,9 раз, преждевременные роды 3,9 раза чаще, чем в контрольной группе (p>0,05).
Течение беременности у женщин основной группы характеризовалось повышенной частотой осложнений: достоверное различие отмечалось по частоте преэклампсии (56,7% против 24,4%)(p<0,001), многоводия (10,6% против 5,2%) (p<0,05), плотного прикрепление плаценты (4,8% портив 0%)(p>0,01). У
каждой восьмой пациентки основной группы встречалось предлежание плаценты и у каждой третьей - ПОНРП, тогда как в контрольной группе не отмечалось.
Таким образом, течение беременности у женщин, роды которых осложнились послеродовым кровотечением, характеризуется повышенной частотой гестационных осложнений.
Роды произошли на сроках 38-41 недель у 194(93,3%) женщин с акушерскими кровотечениями, а в контрольной группе у 209 (96,7%) женщин. В контрольной группе у всех женщин роды произошли через естественные родовые пути, в то время как в основной группе роды закончились операцией кесарево сечение в 31 (14,9%) случаях из-за преэклампсии тяжелой степени, преждевременной отслойки
нормально расположенной плаценты и предлежания плаценты. В основной группе в 14 (6,7%) и в контрольной группе 7 (3,2%) случаях произошли роды от 22 недель до 36 +6 дней недель беременности. У женщин с кровотечением в 27 (12,3%), в контрольной группе в 18 (8,3%) случаях произведена индукция родов из-за преэклампсии тяжелой степени и дородового излития околоплодных вод.
С целью профилактики послеродовых кровотечений в настоящее время ВОЗ рекомендует проведение активной тактики ведения 3-го периода родов. Данные систематических обзоров подтверждают эффективность применения данной практики.
Во всех анализируемых случаях роженицам проводилось активное ведение третьего периода родов с профилактическим введением утеретонического препарата 5 ЕД внутривенно или 10 ЕД в/м сразу после рождения ребенка.
В основной группе объем кровопотери в родах и послеродовом периоде составил от 600 до 2700 мл и в среднем составила 947,86±65,71 мл.
В контрольной группе объем кровопотери варьировал от 100 до 380 мл, в среднем - 189,31±15,7мл.
По данным различных исследователей [6], наиболее частой причиной патологической кровопотери после рождения ребенка является нарушение сократительной способности матки (атоническое кровотечения) - около 70%. Травматические повреждения мягких тканей родового канала являются причиной кровотечения почти в 20% наблюдений. Еще 10% обусловлены нарушениями отделения и выделения плаценты, а около 1% приходится на коагулопатические кровотечения.
В структуре послеродовых кровотечений у женщин по результатам ретроспективного анализа, в основной группе наибольший удельный вес составили атонические кровотечения - 71,43%; кровотечение, обусловленное задержкой частей плаценты - 14,29%; кровотечения, обусловленные глубокими травмами родовых путей - 14,29%.
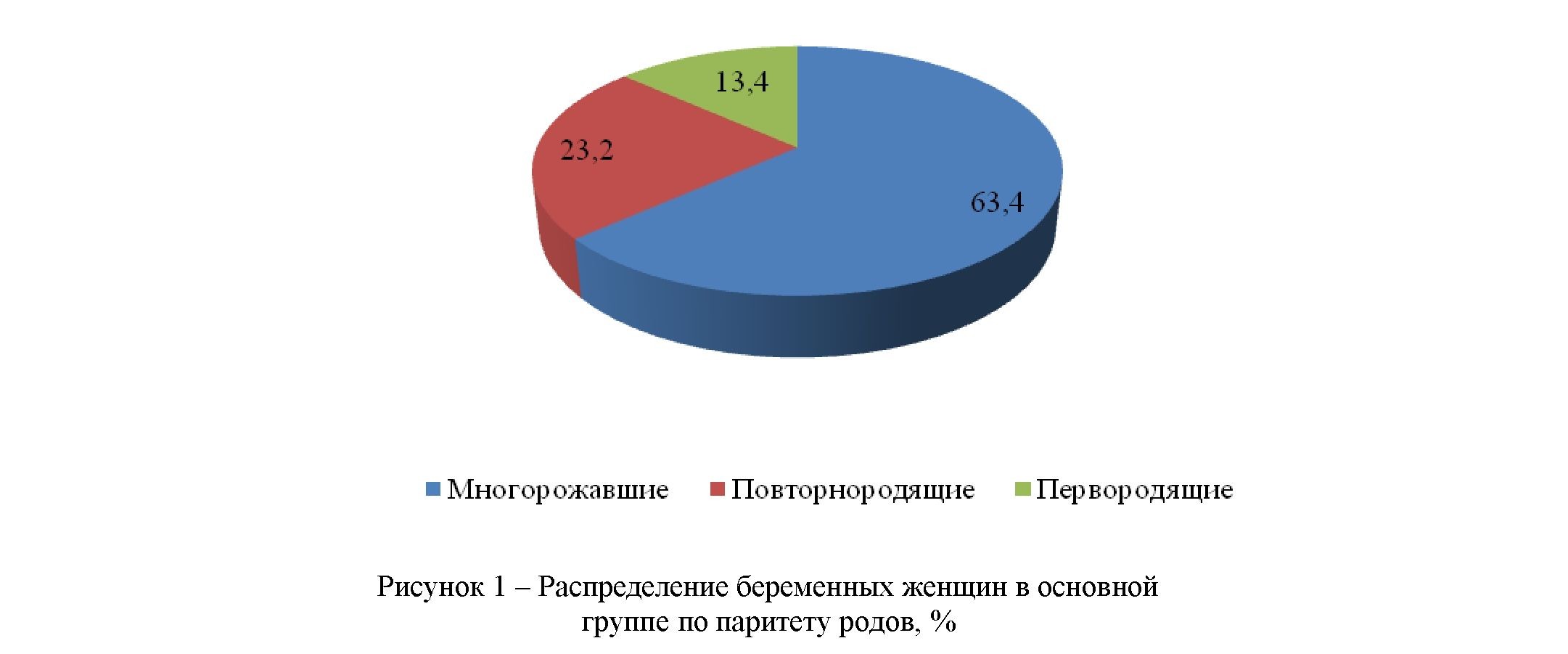
Анализ распределение женщин по паритету родов показал, что в основной группе 28(13,46%) женщин были первородящими, 48 (23,2%) женщин - повторнородящими и 132(63,4%) беременных - многорожавшими, а в контрольной группе соответственно - 92(42,6%), 56 (25,9%) и 68 (31,5%) (рисунок 1).
Таким образом, беременные, роды которых осложнились послеродовыми кровотечениями, характеризуются более отягощенным соматическим и акушерским анамнезом, что, несомненно, играет роль в развитии данной патологии. Обращает на себя внимание, что многорожавшие женщины вносят весомый вклад в развитие акушерских кровотечений, что обуславливает необходимость изучения особенностей развития данной патологии в зависимости от паритета родов.
В клинической эпидемиологии и медицине на современном этапе для выявления факторов риска рассчитывают такие показатели как относительный риск (ОР) и отношение шансов (ОШ) с оценкой их 95% доверительного интервала (ДИ) [142]. Полученные значения ОР позволяют предположить положительно направленную ассоциативную связь между факторами воздействия и исследуемым фактором, т.е. наличие фактора воздействия увеличивает частоту появления исследуемого фактора.
Нами был проведен подобный статистический анализ и установлено, что наиболее значимыми факторами риска развития акушерских кровотечений являются:
- возраст старше 30 лет (ОШ - 11,09; ОР -4,8; 95%; ДИ: 6,05 - 20,30),
- анемия (ОШ -2,98; ОР -1,86; 95%; ДИ: 1,90 - 4,69),
- хроническая артериальная гипертензия (ОШ -3,86; ОР -1,82; 95%:
- ДИ:2,48 - 6,02),
- латентное течение пиелонефрита (ОШ - 2,27; ОР - 1,24; 95%; ДИ: 1,21 - 4,29),
- преэклампсия (ОШ -4,03; ОР -1,94;95%; ДИ:2,67 - 6,10),
- многоводие (ОШ -2,20; ОР -1,40; 95%; ДИ:1,04 - 4,67),
- маловодие (ОШ -2,46; ОР -1,45; 95%; ДИ:1,05 - 5,80),
- нерегулярное посещение поликлиники (ОШ -0,32; ОР - 1,73; 95%; ДИ:0,22 - 0,49),
- ожирение 3 степени (ОШ -3,90; ОР -1,67;95%; ДИ:1,06 - 14,40),
- крупный плод (ОШ -69,86; ОР -5,89; 95%; ДИ:36,04 - 135,42),
- паритет родов свыше 5 (ОШ - 3,78; ОР - 1,95; 95%; ДИ: 1,58 -3,46),
- преждевременная отслойка нормально расположенной плаценты (ОР -2,46; 95%; ДИ:2,17 - 2,78),
- плотное прикрепление плаценты (ОР -2,09; 95%; ДИ:1,89 - 2,31),
- предлежание плаценты (ОР -2,17; 95%; ДИ:1,96 - 2,42),
Выводы.
Проведенный анализ риска развития акушерских кровотечений показывает, что риск увеличения акушерских кровотечений связан с возрастом свыше 30 лет, анемией, хронической артериальной гипертензией, латентным течением пиелонефрита, осложнением беременности преэклампсией, многоводием, маловодием, нерегулярным посещением поликлиники, ожирением 3 степени, крупным плодом, паритетом родов 5 и выше, преждевременной отслойкой нормально расположенной плаценты, плотным прикреплением плаценты и предлежанием плаценты.
Литература.
- Thrombotic and hemorrhagic complications in obstetrics. Serov V.N., Makatsaria A.D. [Tromboticheskie i gemorragicheskie oslozhneniya v akusherstve. Serov V.N., A.D.Makatsariya]. Moscow. 1987; 288 s.
- Tsu V.D., Langer A., Aldrich T. Postpartum hemorrhage in developing countries: is the public health community using the right tools? Int. J. Gynaecol. Obstet. 2004; 85 (1): 42-51.
- El-Rafaey H., Rodeck C. Post-partum hemorrhage: definitions, medical and surgical management. A time for change. Br. Med. Bull.2003; 67: 205-17.
- Реброва Ю.Р. Статистический анализ медицинских данных. Применение пакета прикладных программ STATISTICA.-М.: Медиасфера, 2002.-312 с.
- Юнкеров В.И., Григорьев С.Г. Математико-статистическая обработка данных медицинских ислледований. Санкт-Петербург: ВМедА, 2002. - 266 с.
- Макацария А.Д., Бицадзе В.О. и соавт. Тромбофилическое состояние в акушерской практике. - М., 2001.-703с.