Острые респираторные инфекции (ОРИ)- группа сходных по своим клиническим проявлениям заболеваний, протекающих с поражением слизистых оболочек дыхательных путей и проявляющихся, ринитом, назофарингитом, фарингитом, ларингитом, трахеитом, бронхитом, бронхиолитом и пневмонией. К возбудителям этих заболеваний относятся вирусы более 200 видов, включая 100 разновидностей риновирусов и нескольких видов бактерий. [1,2,3]. По этиологии чаще других возбудителей встречаются - аденовирусы, респираторно-синцитиальные вирусы, энтеровирусы, риновирусы, коронавирусы, вирус гриппа, парагриппа. ОРИ являются самыми массовыми заболеваниями и относятся к слабо контролируемым инфекциям.
Причины: полиэтиологичность ОРИ, высокая контагиозность микроорганизма и высокая чувствительность макроорганизма, антигенная изменчивость вирусов, отсутствие вакцин против наиболее распространенных возбудителей (кроме гриппа), быстрое формирование резистентности ко многим противовирусным препаратам, невозможность соблюсти многие организационные моменты (охват при проведении вакцинации, нарушение эпидемиологического режима и т.п.) [4,5,6]. При ОРИ бактериальной этиологии, а также при наслоении бактериальной флоры на острую респираторно вирусную инфекцию, проводится антибактериальная терапия. В настоящее время многообразие различных антибиотиков, их форм создало проблему выбора оптимального режима лечения, отвечающим современным требованиям эффективности и безопасности больных. Известно, что критерием идеальной антибактериальной терапии ВОЗ являются следующие показатели: направленный спектр антимикробного действия, используемый препарат должен «убивать» возбудителя у него должна быть благоприятная фармакокинетика, а также минимум побочных явлений, максимальное удобство применения и экономичность [7,8,9,10].
В связи с этим возникла необходимость проведения сравнительных клинических исследований антибактериальных препаратов у больных с бронхолёгочной патологией. Основополагающим является правило выбора антибиотика в зависимости от вида возбудителя, вызвавшего данную болезнь, его лекарственную чувствительность или наоборот, развившуюся в последние десятилетия устойчивость возбудителей к различным антибиотикам. Как известно в лечении данной патологии антибиотики выбираются эмпирически.
Цель исследования: Анализ рационального использования антибиотиков у больных с острыми респираторными инфекциями в вирусном отделении в Городской детской инфекционной больнице (ГДИБ) г. Астана за 2007-2012 годы.
Материалы и методы. Методом случайной выборки проводился ретроспективный анализ 2452 историй болезней детей, проходивших лечение в вирусном отделении городской детской инфекционной ( ГДИБ) г. Астана
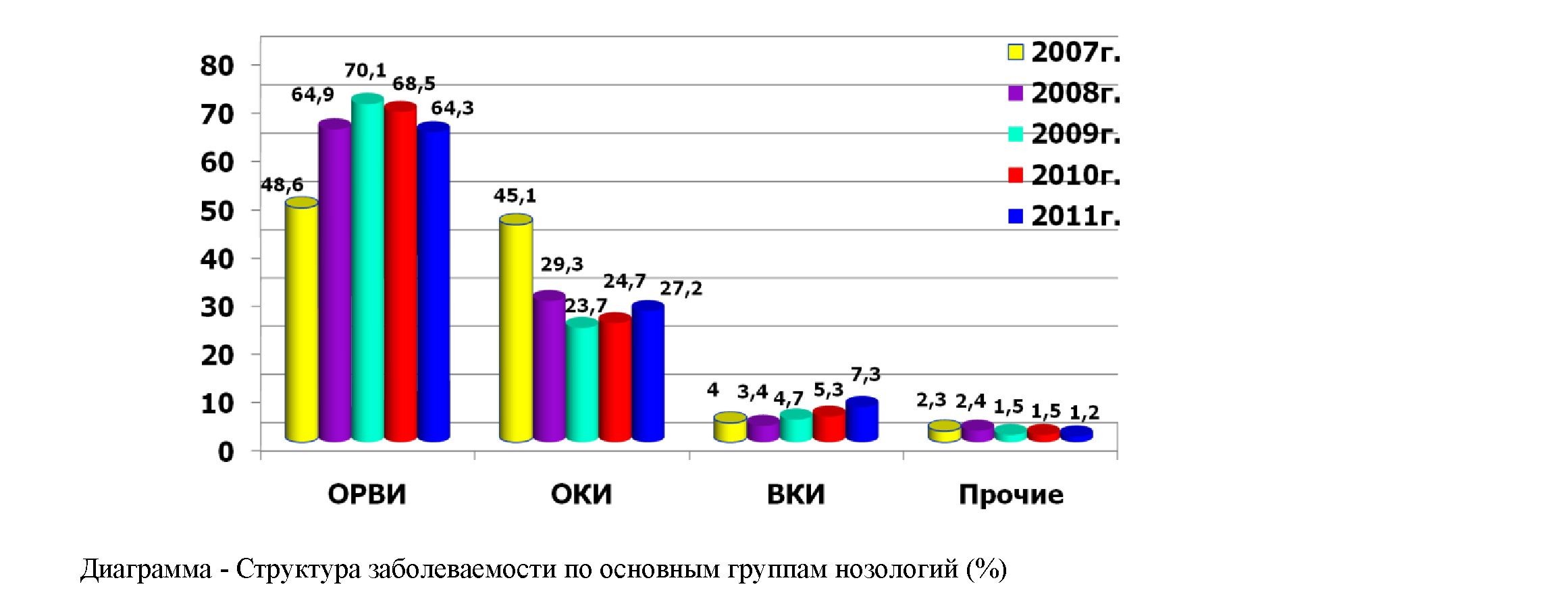
Результаты обсуждения. Как представлено на рисунке №1 в структуре детской инфекционной заболеваемости ГДИБ лидирующее место занимает ОРВИ и составляет 48,6%-70,1%. Все дети поступили в вирусное отделение диагнозом ОРВИ, осложненные бронхитом, ларинготрахеоброн-хитом, пневмонией с явлениями обструкции и дыхательной недостаточности различной степени тяжести.
Показаниями к назначению антибактериальной терапии были клинические и лабораторные данные (в гемограмме-лейкоцитоз, нейтрофиллёз со сдвигом влево, ускоренное СОЭ) у обследованных больных. Анализ истории жизни и заболевания исследуемых больных выявил следующие факторы риска развития пневмонии: плохие квартирно-бытовые условия-32%, хроническая очаговая инфекция у членов семьи ребенка-11,3%, недостаточная материальная обеспеченность 59,6%. Необходимо отметить, что течение заболевания также осложнялось неблагоприятным преморбидным фоном, патология перинатального периода - 32%; наличие бронхо-легочных заболеваний на 1-ом году жизни - 23,4%; недоношенность - 18,3%; гипотрофия - 21,3%; паратрофия 28,7%; рахит - 24,9%; анемия -48,6%.
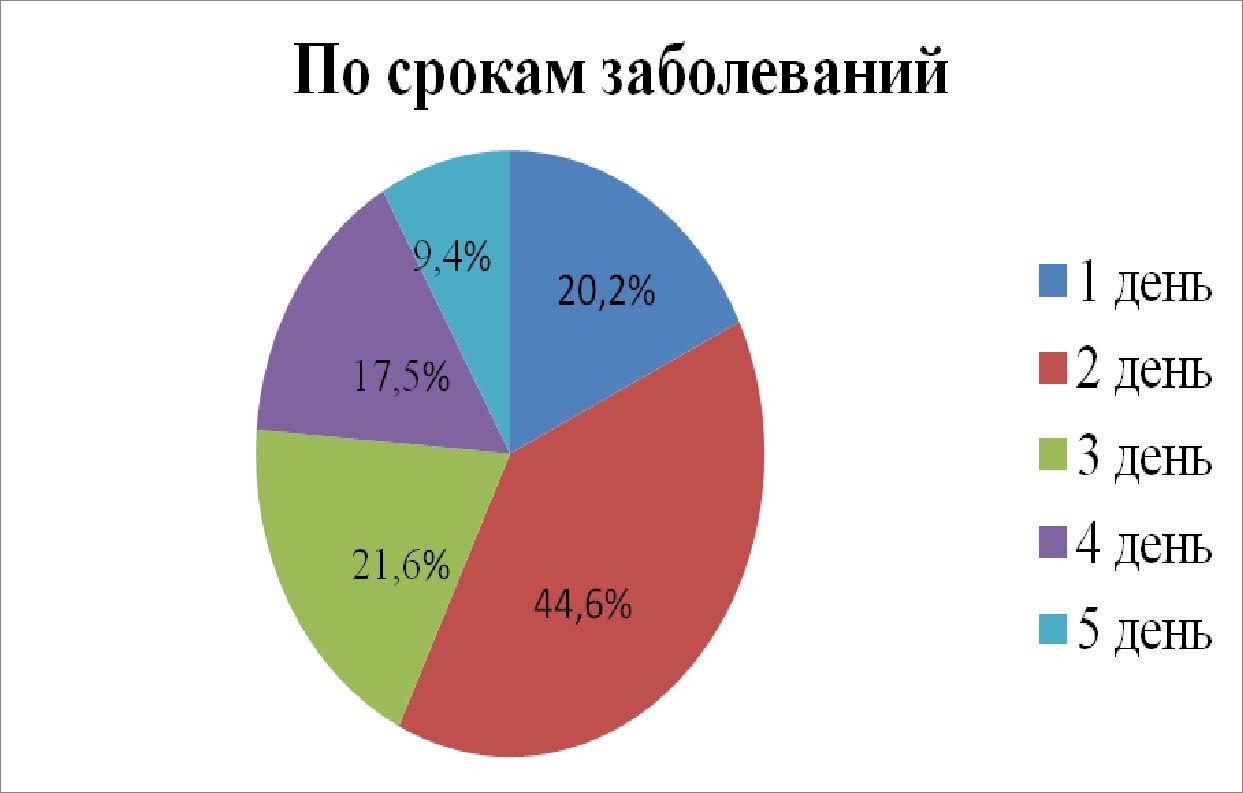
По срокам заболевания, как указано на рисунке №2 в первые сутки болезни поступило 20,2 % больных. Основная масса детей поступило на 2 сутки болезни и составило 44,6%; 35,2% детей было госпитализировано после 3 суток болезни и 9,4% детей на 5 сутки болезни после предварительного лечения в амбулаторнополиклинических условиях с бактериальными осложнениями.
Ретроспективный анализ истории болезней 2007 и 2011г. позволил определить ассортимент антибиотиков часто назначаемых пациентам, а также провести сравнительную оценку результатов терапии в связи с внедрением в клинику инновационных программ, созданных сотрудниками кафедры детских инфекционных болезней, для повышения качества антибактериальной терапии. Одним из требований программы является внедрение антибактериальной карты с перечнем основных сведений антибактериального анамнеза больного ребенка, что позволяет избежать полипрагмазии, предотвратить возникновение лекарственной устойчивости микроорганизмов, привести к минимуму количество побочных эффектов, а так же снизить смертность и ускорить процесс выздоровления. На основании анализа антибактериальной карты проводился фармакологический мониторинг используемых антибиотиков.
В результате использования данных рекомендаций и анализа антибактериальных карт установлено, что в 2010 и 2011 годах по сравнению с 2007-2009гг преимущественно этиотропная терапия проводилась посредством одного-двух антибиотиков. Применение 3 антибиотиков: 2007г.-26%, 2008г.-28%, 2009г.-22%, 2010г.-10,2%,2011г.-5,4%. Применение 2 антибиотиков: 2007г.-33,2%, 2008г.-32%, 2009г.-31%,2010г.-16,1%,2011г.-16,8%. Применение 1 антибиотика: 2007г.-36,4%, 2008г.-35,2%, 2009г.-38,1%, 2010г.- 67%, 2011г.- 70%. В 2010 г. не использовалось ряд антибиотиков с длительным применением в течение 5 лет и более, например: цефалоспорины 3 поколения цефотаксим, синтетические пенициллины и их комбинация с гентамицином. Уменьшение ассортимента антибактериальных препаратов будет способствовать их ротации и циклическому использованию, а также предотвращению появления резистентных штаммов микроорганизмов. Параллельно с этим как указано на рисунке №3 было отмечено существенное снижение количества летальных 36исходов в 2010- 2011гг по сравнению с 2007-2009годами. (0,4%- в 2007г, 0,3%-в 2008г, 0,2% в 2009г, 0,06%- в 2010г, 0,03%- в 2011г.)
Выводы. Таким образом, рациональное использование антибактериальной терапии способствовало снижению летальности в стационаре в 2011 году 2 раза сравнении с 2010 годом и в 13 раз в сравнении с 2007 годом. А также повысилось качество этиотропной терапии, за счёт снижения необоснованной полипрагмазии и налажена преемственность в использовании антибиотиков на всех этапах медицинской помощи в стационаре.
Литература
- Учайкин В.Ф. Диагностика, лечение и профилактика гриппа и острых респираторных заболеваний у детей. - Москва, 2001 г. - 16с.
- Чучалин А.Г. Инфекционные заболевания нижнего отдела дыхательных путей.//Пульмонология-1999-№2- с.8-9.
- Бартлетт Дж. Инфекции дыхательных путей. Пер. с англ. М.: Бином; 2000; 192.
- Коровина Н.А., Овсянникова Е.М. Возможности местной антибактериальной терапии при респираторной инфекции у детей Вопросы современной педиатрии 2002; 1 (1): 22-26.
- Беляков В.Д., Семененко Г.А., Шрага М.К. Введение в эпидемиологию инфекционных и неинфекционных заболеваний человека. М.: Медицина, 2001. 262 с.
- Red Book: 2000. Report of the Committee on Infection Diseases. 25rd: American Academy of Pediatrics, 2000.
- Мизерницкий Ю.Л . Стандарты терапии острых респираторных инфекций у детей. Пульмонология детского возраста: проблемы и решения 2006; 6: 60-65.
- Страчунский Л.С., Козлов С.Н., 2002 г. Современная антимикробная химиотерапия. М.: Боргес, 2002. - 432 с.
- Таточенко В.К. Антибактериальное лечение острых респираторных заболеваний у детей. Фарматека. 2002; 11: 3-9.
- Nyquist A, Gonzales R, Steiner GF, Sande MA. Antibiotic prescribing for children with colds, upper respiratory infections, and bronchitis. JAMA 1998; 279:875-9.