АННОТАЦИЯ
Современный подход к лечению и профилактике рецидивов инфекций мочевой системы у детей основан этиологической диагностикой и выявлением источника инфицирования органов мочевой системы с оценкой клинического значения персистентных свойств уробактерий как особого фактора, определяющего течение микробно-воспалительного ренального процесса. Представлены лекарственные препараты, рекомендуемые для использования у детей с рецидивирующей инфекцией мочевой системы.
Ключевые слова: дети, инфекция мочевой системы, лечение, канефрон Н, фурамаг.
Под термином «инфекция мочевой системы (ИМС)» понимают инфицированность мочевых путей без указания уровня поражения мочевой системы и без вовлечения почечной паренхимы [1,2].
Асимптоматическая бактериурия входит в понятие ИМС. Вопрос о диагностическом и клиническом значении асимптоматической бактериурии является очень сложным и спорным. Переоценка значимости бактериурии ведет к гипердиагностике ИМС и увеличению частоты неоправданного приме-нения антибактериальных препаратов. Недооценка асимптоматической бактериурии у детей, имеющих факторы риска развития почечной патологии, способствует хронизации микробно-воспалительного процес-са в почечной ткани, прогрессированию и развитию нефросклероза [3]. Принято считать, что диагности-чески значимым является обнаружение в 1 мл мочи, взятой из средней струи, 100000 колоний одного вида микроорганизмов или любое количество колоний в мл мочи, полученной путем надлобковой пункции. Но бактериурия меньшей степени может быть диагностически значимой при высеве протея, клебсиеллы, синегнойной палочки и у пациентов, получавших антимикробные препараты.
По данным эпидемиологических, клинико-лабораторно-функциональных методов исследований мочевыводящей системы у детей, частота встречаемости патологии почек в последние годы XX-го столетия и начале XXI колеблется значительно, от 18 до 100 на 1000 детского населения [4]. Только за последние 10 лет патология мочевыводящей системы (МВС) увеличилась почти в 2 раза и эта тенденция сохраняется. Настораживает факт, что в структуре детской заболеваемости патология МВС занимает стабильно второе место [5].
Наиболее частым возбудителем внебольничной инфекции мочевыводящей системы у детей во всех возрастных группах, по данным мировой литературы, является Е. coli (представитель семейства энтеробактерий). Она выявляется в 90% случаев. При остром пиелонефрите Е. coli в моче определяется преимущественно, тогда как при хроническом до 56% и ниже [6]. Другие патогены встречаются гораздо реже: выделяют Proteus mirabilis (преимущественно у мальчиков - около 30%), Klebsiela spp. (у детей раннего
возраста), Enterobacter spp., Pseudomonas spp. (обнаруживаются менее чем в 2% случаев). Staph.aureus обнаруживаются в моче до 31,9% урологических больных [7].
В настоящее время хламидиям в генезе ИМС уделяется большое внимание. Заражение детей происходит интранатальным, восходящим, бытовым путем. В клиническом исследовании, проводимой Г.П. Лупан говорится, что 50% детей с пиелонефритом были инфицированы хламидиями, что вызвало рецидивирующее течение пиелонефрита, при этом сочетание хламидий с вирусами обнаружено у 88% больных [8]. Микоплазмы обнаружены в моче в 65% случаев, ассоциации микоплазмы и уреаплазмы - в 37,2% [9].
В возникновении и развитии ИМС играют роль патогенность и вирулентность микроорганизмов. Например, факторами вирулентности Е. coli являются: О-антиген, К-антиген, фимбрии, Х-адгезин, гемолизин, колициногенность, антикомплементарная активность, фактор цитотоксического некроза, аэробактин и энтеробактин. Е. coli с многочисленными факторами вирулентности ассоциируются с тяжелым течением ИМС: пиелонефрит - 88%, цистит - 60%, бессимптомная бактериурия - 55% случаев [10]. Симптоматика ИМС у детей старшего возраста сходна с той, что встречается у взрослых: дискомфорт при мочеиспусканиях, недержание мочи, изменение цвета, прозрачности мочи, боли над лобком или в поясничной области, повышение температуры. У детей периода новорожденности в первую очередь обращают на себя внимание общесоматические симптомы: отсутствие прибавки в весе, снижение аппетита, беспокойство, плохой сон, может быть нарушение акта мочеиспускания и субфебриллитет. В период новорожденности ИМС чаще встречается у мальчиков (около 3%), в более старшем возрасте чаще болеют девочки (на 1 году жизни - 2,7%, среди дошкольников - 4,7%, у школьников 1,2-1,9%). Соотношение частоты заболеваний ИМС у девочек и мальчиков первого года жизни будет как 1:2, в более старшем возрасте девочки болеют в 10 раз чаще, что объясняется анатомическими особенностями нижних мочевых путей [11].
Современный набор антимикробных средств против возбудителей инфекционных заболеваний мочевой системы достаточно широк и разнообразен. Он включает антибиотики, производные нитрофурана, препараты из группы нефторированных хинолонов, а также фитопрепараты из лекарственных растений. Принципы этиотропной терапии инфекционных заболеваний мочевой системы: раннее назначение антибактериальных препаратов в соответствии с чувствительностью возбудителя; обязательный микробиологический контроль; первичная оценка эффективности терапии через 48-72 ч.; переход на этиотропную монотерапию после получения данных бактериологического исследования; ликвидация микробного воспаления в почечной ткани и мочевых путях до получения стойкого клиникобактериологического эффекта; длительная антимикробная терапия при обнаружении пузырномочеточникового рефлюкса и при рецидивировании мочевой инфекции; уменьшение дозы антимикробных препаратов в зависимости от клиренса креатинина.
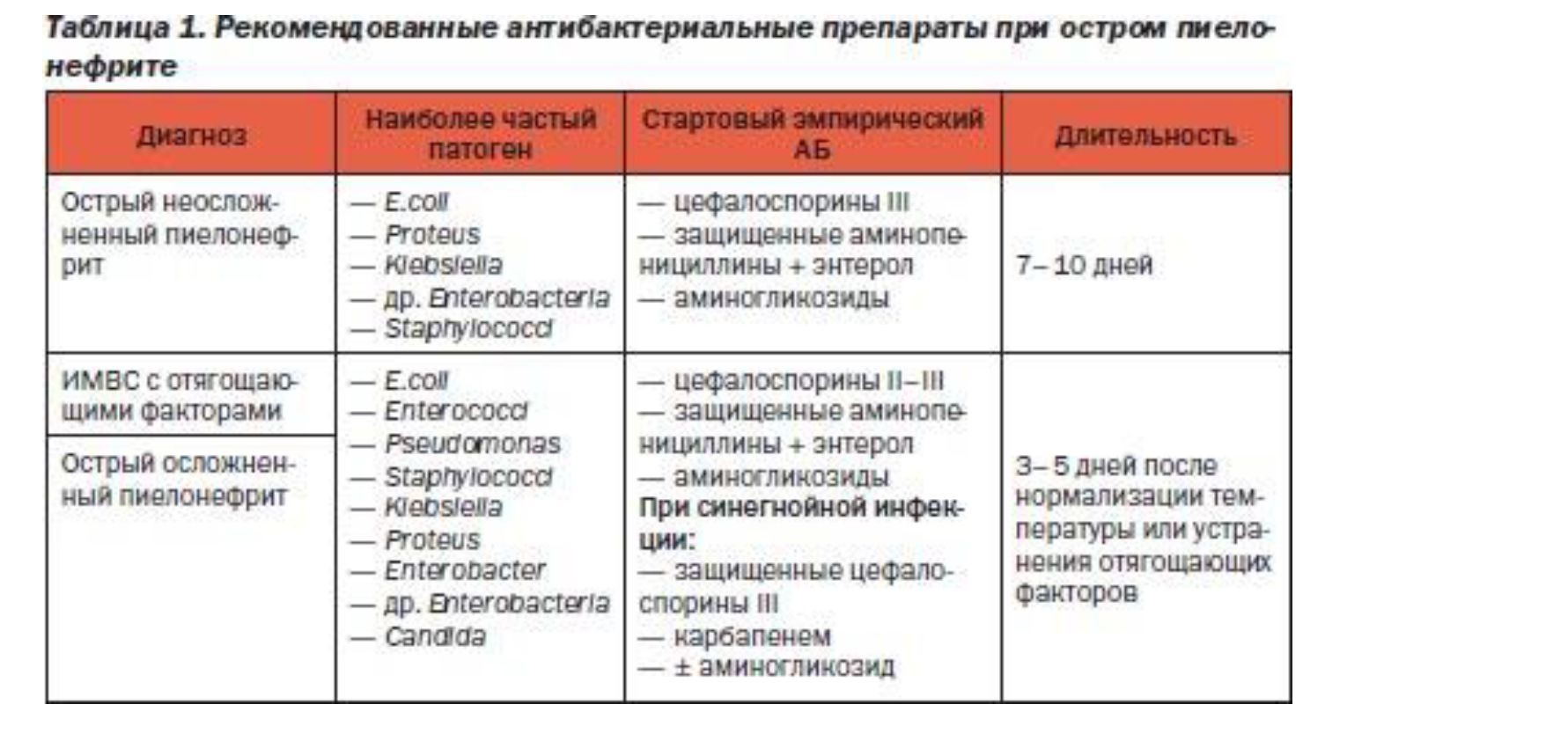
Практическая значимость анализа структуры уропатогенов у больных пиелонефритом заключается в правильном выборе эмпирической антибактериальной терапии. Рекомендованные антибактериальные препараты и длительность лечения при остром пиелонефрите приведены в таблице 1.
Предметом острых дискуссий до настоящего времени остается вопрос о принципах противорецидивной терапии и ее эффективности у детей, страдающих ИМС. Несмотря на наличие современных антибиотиков и химиотерапевтических препаратов, позволяющих быстро и эффективно справляться с инфекцией и уменьшать частоту рецидивов путем назначения на длительный период препаратов в низких профилактических дозах, лечение рецидивов ИМП все еще представляет собой довольно сложную задачу.
Это обусловлено: ростом резистентности микроорганизмов, вызывающих инфекцию, особенно при применении повторных курсов; побочными эффектами препаратов, такими как аллергические реакции, диспептические расстройства и др.; способностью антибиотиков вызывать иммуносупрессию организма; длительные курсы приема препарата значительно снижают комплаентность. Показано, что препараты из лекарственных растений (например, канефрон Н) одновременно воздействуют на несколько звеньев патогенеза, что позволяет уменьшить дозу или избежать прием химиосинтетических средств и повысить эффективность антибактериального лечения.
Поэтому очень важным моментов в лечении ИМС у детей является использование безопасных натуральных лекарственных средств, таких как комбинированный фитопрепарат Канефрон Н., производимый немецкой компании Бионорика АГ. В его состав входят лекарственные травы - трава золототысячника, корень любистка, листья розмарина. Канефрон Н оказывает комплексное действие: диуретическое, спазмолитическое, неспецифическое противовоспалительное, антиоксидантное, антимикробное, нефропротекторное; обладает способностью снижать протеинурию и повышенные концентрации мочевины, креатинина в сыворотке крови. Канефрон Н. усиливает выделение солей, повышает эффективность терапии антибиотиками, улучшает периферическое кровообращение, увеличивает клубочковую фильтрацию. Компоненты, входящие в состав препарата, препятствуют разрушению нефронов индукторами повреждения почек и обеспечивают развитие репаративных процессов.
Противовоспалительный эффект обусловлен действием розмариновой кислоты, когда происходит угнетение синтеза и высвобождение медиаторов воспаления. Как и другие фенольные соединения, розмариновая кислота проявляет антиоксидантное действие. Диуретический эффект препарата создается за счет сочетанного действия эфирных масел и фенолкарбоновых кислот. Эфирные масла расширяют сосуды почек, что способствует увеличению кровоснабжения почечного эпителия. Секоиридоиды, содержащиеся в золототысячнике, также обладают сосудорасширяющим действием. Эфирные масла (любисток, розмарин) влияют на клетки тубулярного эпителия - происходит уменьшение реабсорбции ионов натрия и соответствующего количества воды. Фенолкарбоновые кислоты способствуют повышению осмотического давления в просвете почечных канальцев, что также снижает реабсорбцию воды и ионов натрия. Увеличение выведения происходит без нарушения ионного баланса (калийсберегающий эффект). Спазмолитическое действие связано с флавоноидами золототысячника, фталидами любистка и розмариновым маслом. Слабым спазмолитическим эффектом обладают фенолкарбоновые кислоты.
Все входящие в Канефрон Н лекарственные растения обладают антимикробным эффектом в отношении широкого спектра патогенных микроорганизмов. Препарат нормализует и стабилизирует рН мочи, что также препятствует образованию уратных камней.
Применение Канефрона Н в комплексе с базисной терапией в острую фазу пиелонефрита у детей позволяет достоверно раньше снизить выраженность клинических симптомов заболевания и уровень лейкоцитурии. Лечение Канефроном Н положительно влияет на динамику клинико-лабораторных симптомов заболевания, способствуя сокращению сроков лечения и увеличению продолжительности ремиссии [12]. Продемонстрировано положительное действие Канефрона Н при лечении активных форм пиелонефрита, обосновано его применение и доказана эффективность в противорецидивном лечении пиелонефрита (по 10 дней каждого месяца в течение 6 месяцев) в сравнении с традиционной уросептической терапией.
Одно из ведущих мест в профилактической антибактериальной терапии занимают производные 5- нитрофурана. Особенно эффективным в этом плане является фурамаг, который представляет собой оптимизированную форму нитрофурана. Наличие в составе препарата карбоната магния основного обеспечивает лучшую биодоступность, что дает более выраженный терапевтический эффект и позволяет применять более низкие дозы, чем при назначении чистого фуразидина [13].
Установлено, что фурамаг отличается от фурагина следующими характеристиками: быстро и хорошо всасывается; обеспечивает в 2,5 раза большую биодоступность, чем фурагин; концентрация фура- мага в крови достигает максимума к 3 ч. после приема и поддерживается на достаточно высоком уровне до 6 ч.; в моче препарат также создает концентрации, значительно превышающие (в среднем в 3 раза) таковые после приема препарата фурагин [14].
Сравнительные исследования, проводимые в Московском НИИ педиатрии и детской хирургии, показали значительное преимущество терапии фурамагом, при использовании которого реже, чем при назначении фурагина, отмечались рецидивы инфекции мочевой системы. Нежелательные явления выражались в основном в виде желудочно-кишечных расстройств, чаще при использовании фурагина, чем фурамага [15].
Таким образом, фурамаг наряду с канефроном Н является оптимальным препаратом для профилактической противорецидивной терапии инфекции мочевой системы у детей. Кроме того, в период ремиссии важную роль приобретает медикаментозная терапия препаратами с антиоксидантной и антисклеротической активностью (витамин А,Е,С,в-каротин, селенсодержащие препараты - триовит, селцинк, пле-нил), с эффектом коррекции вторичной дисфункции митохондрий (никотинамид, димефосфон, кудесан и др.) [1,16].
СПИСОК ЛИТЕРАТУРЫ
- Коровина Н.А., Захарова И.Н., Мумладзе Э.Б. Диагностика и лечение пиелонефрита у детей (Пособие для врачей). М.: Медпрактика-М, 2003.-72с.- ISBN 5-7822-00045-5.
- Аюпова С.Х. Клиническая педиатрия. Алматы, 2008. - ISBN 9965-9549-3-3.
- Hahson S., Iodal V. «Untreated bacteriuria in asymptomatic girl with renal scarring». Pediatris, 1989.V.84.p.964
- Игнатова М.С. Детская нефрология. Руководство для врачей. Медицина, 2011.- 692 с. -ISBN 9785.8948-1880-1:970.00.
- Аверьянова Н.И. Диагностика и лечение инфекций мочевой системы у детей, Феникс, 2006.-157 с. - ISBN 5-222-09287-9
- Папаян А.В., Савенкова Н.Д. Клиническая нефрология детсого возраста. Санкт -Петербург, 2008.600 с.- ISBN 5-93356-085-2.
- Белобородова Н.В., Меновщикова Л.Б. Рекомендации по рациональному применению антибиотиков у детей с урологической патологией\\Соп5І1іит medicum.- 2000.- № 4.- т.2.- С. 162-166.
- Лупан И.Н., Минина Г.П., Шмелева Н.И. и др. Роль хламидийной инфекции в развитии пиелонефрита у детей \\ Тезисы I съезда нефрологов, г.Москва.-1996.-С.291.
- Мальцева Е.С. Клиническое значение микоплазменной инфекции при хронических пиелонефритах у детей. Дисс.канд...г.Казань, 1996.
- Захарова И.Н. Инфекция мочевой системы у детей: современные представления об этиологии \\ Нефрология и диализ.-2001.- №1.-Т.3.
- Коровина Н.А.. Захарова И.Н.. Мумладзе Э.Б. и др. Рациональный выбор антимикробной терапии инфекции мочевой системы у детей. Руководство для врачей. г.Москва. 2000.- 64с.
- Вялкова А.А.. Гриценко В.А.. Гордиенко Л.М. Инфекция мочевой системы у детей\\ Нефрология.- 2009.- №3.- С.11-112.
- Багдасарова И.В.. Суслова Г.Д.. Рыков А.А. и др. Применение препарата фурамаг в комплексном лечении пиелонефрита у детей.\\ Педиатрия. акушерство и гинекология.- 2003.- № 3.-С.56-58.
- Ключников С.О.. Гаджиалиева М.М.. Османов И.М. Фурамаг в терапии инфекции мочевой системы у детей \\ Российский вестник перинатологии и педиатрии.-2010.-№ 4.- С.110-112.
- Шатохина О.В.. Османов И.М.. Длин В.В. и др. Сравнительная эффективность различных режимов лечения дисметаболических нефропатий у детей \\ Российский вестник перинатологии и педиатрии.-2010.-№ 1.-С.78-82.
- Багирова Н.И. Кириллов В. И. Инфекции мочевой системы у детей: клиника. диагностика. лечение // Журнал «Педиатрическая фармакология».- 2008.- №5.-С. 97-100.