Актуальность. В связи с прогрессирующим ростом частоты и тяжести клинического течения патологии ЦНС у новорожденных детей и детей раннего возраста, а также медицинской и социальной их значимостью, нередко формирующие инвалидности с детства, все еще остаются в центре внимания акушер- гинекологов, неонатологов и невропатологов [1,2,3].
Несмотря на многолетнюю историю изучения, в этой проблеме много неясного и противоречивого, что требует разработки современной генеральной стратегии улучшения качества медицинской помощи. В то же время, на сегодняшний день утвердилась обычная истина, что многие неврологические проблемы у детей начинаются уже в роддоме, пропущенными мимо и незамеченными [4]. Однако, кроме факторов риска формирования патологии мозга, важным этапом является определение непосредственных патогенетических звеньев повреждения ЦНС у детей. Это позволяет осуществить их превентивную и реабилитационную терапию в клинически оптимальные сроки, способствуя предупреждению трансформации функциональных пограничных расстройств в стойкие церебральные дефекты на последующих этапах жизни ребенка. [2,5,6,7].
В литературе имеются научные публикации, посвященные клинико-физиологическим и биохимическим изменениям при патологии нервной системы у детей различных возрастов. Вместе с тем, проблемы восстановления функции нервной системы у ребенка, перенесшего гипоксическую агрессию различной этиологии в перинатальном периоде, по-прежнему остаются актуальными [6,7].
Цель работы: Обосновать превентивную и реабилитационную терапию в оптимальные сроки путем раннего установления клинико-патогенетических маркеров гипоксически-ишемического поражения мозга у новорожденных детей и детей раннего возраста на основе результатов исследований c применением клинико-биохимических и современных нейровизиуализирующих технологий.
У 52 новорожденных детей и детей раннего возраста изучены показатели клинико- нейросонографических и биохимических изменений при перинатальном поражении головного мозга в зависимости от ведущего этиопатогенетического механизма и степени тяжести повреждения ЦНС с учетом основных сомато-неврологических симптомов и синдромов [8].
Наблюдение за новорожденными детьми проводилось в динамике неонатального периода по единому плану с помощью всестороннего клинического и лабораторного обследования. На каждого ребенка собирался подробный анамнез, в котором особое внимание обращалось на здоровье матери, характер течения беременности и родов, а также на состояние ребенка. Общая клиническая оценка основывалась на анамнестических данных, состоянии сомато-неврологического статуса и параклинических показателях. При выявлении отклонений в клиническом статусе новорожденных определялись форма перинатальной патологии (соматическая, неврологическая, смешанная), степень тяжести (легкая, среднетяжелая, тяжелая).
По показаниям больным младенцам проводились нейросонография. рентгенография черепа и органов грудной клетки, электрокардиография, а также консультации невропатолога, окулиста и др. В диагностике заболеваний головного мозга пациентов руководствовались классификацией перинатальных поражений ЦНС у новорожденных детей, составленной с учетом терминологических подходов МКБ-10 [8,9].
Из общего количества обследованных новорожденных детей по тяжести гипоксически-ишемического и травматического поражений мозга младенцы были распределены следующим образом: церебральная ишемия I степени (гипоксически-ишемическое поражение ЦНС I степени) выявлена у 4 (7,7 %) новорожденных детей, церебральная ишемия II степени - у 36 (69,2%), церебральная ишемия III степени - у 6 младенцев (11,5%), сочетанное ишемически-геморрагическое поражение ЦНС (нетравматическое) - у 3 (5,8%),внутричерепная родовая травма с явлениями внутрижелудочкового и паренхиматозного кровоизлияния - у 3 (5,8%) пациентов. В анамнезе у матерей обследованных младенцев имелись сведения о наличии в период беременности высокого уровня гестозов (28,9%) и экстрагенитальных заболеваний (анемия - 61,5%, хронический пиелонефрит - 7,7%), а также варикозной болезни (у 1 женщины), дрожжевого кольпита (у 1), цитомегаловирусной инфекции (у 1), гарднереллеза (у 1 матери). Установлена также угроза прерывания беременности, патология родов: затяжные или стремительные роды, слабость родовой деятельности (у 3), роды с кесаревым сечением (у 2).
Сомато-неврологическая характеристика новорожденных с гипоксически-ишемическим поражением ЦНС I степени (церебральная ишемия I степени - 7,7%) проявлялась в виде общего беспокойства, учащения дыхания и сердцебиения, тремора подбородка и рук с повышенной двигательной активностью и вздрагиванием при осмотре (у 3), а также гипорефлексии, угнетения ряда безусловных рефлексов на фоне обшей гипотонии (у 1). Описанная неврологическая симптоматика удерживалась у всех детей в течение одной недели (до начала 2-й недели) и сопровождалась вегетативными нарушениями в виде сердечно-легочного дистресса (учащение сердцебиения, дыхания), периодическими срыгиваниями, нарушением тургора тканей, пастозностью.
Церебральная ишемия II степени отмечалась у большинства пациентов (69,2%) с оценкой по шкале Апгар 4-6 баллов при рождении, которые характеризовались у 12 (23,1%) синдромом нервно-рефлекторной возбудимости, проявлявшимся повышением двигательной активности, наличием мелко-амплитудного тремора конечностей, подбородка, вздрагиванием при осмотре, непостоянным горизонтальным нистагмом, усилением рефлексов орального автоматизма, спонтанными рефлексами Моро и Бабинского, мышечной дистонией в виде общего беспокойства, вегето-висцеральных симптомов: срыгивания, нарушения терморегуляции, мраморности кожных покровов, быстрой смены тахи- и брадипноэ, тахи- и брадикардии (у 25), тремора век, горизонтального и вертикального нистагма, «педалирования» ногами (у 8). Выявлены также повторная рвота, нарушение сна, напряжение родничков, расхождение сагиттального и венечного швов, клонические и клонико-тонические судороги (у 5). У остальных 6 (11,5%) на первый план выступали симптомы умеренного угнетения в виде общей вялости, гиподинамии, «отсроченности» рефлексов врожденного автоматизма, их быстрым угасанием, умеренно выраженной гипотонией, преходящим косоглазием, снижением реакции на осмотр. Такие изменения удерживались в течение 3-5 суток, сменяясь повышением нервно-рефлекторной возбудимости. Гипоксия подтверждалась наличием умеренного ацидоза с уровнем рСО2 при рождении в среднем 49,8±2,16 мм.рт.ст.; рН=7,16 ±0,015; SB=18,6±O,36 ммоль/л и ВЕ=(-)9,8 ±0,9 ммоль/л. Показатели электролитов и белка крови характеризовались гипогликемией (до 2,9 ммоль/л), гипокальциемией (до 1,6 ммоль/л), гипокалиемией (до 3,2 ммоль/л), гипопротеинемией (общий белок до 62 г/л) (р<0,001).
С помощью НСГ исследований головного мозга у этих пациентов были определены гиперэхогенность ликвора, симметричное расширение желудочковой системы.(рис. 1)
У 3-х (5,8%) новорожденных со среднетяжелой формой поражения ЦНС в конце первой недели жизни выявлялся гипертензионно-гидроцефальный синдром: увеличение размеров большого родничка, его напряжение и выбухание, расхождение черепных швов, протрузия глазных яблок, симптом Грефе, «заходящего солнца», отсутствие кулачковой позы, «пяточные стопки».
Церебральная ишемия III степени наблюдалась у небольшой группы больных (11,5 %), состояние которых расценено как крайне тяжелое с оценкой по шкале Апгар 0-3 баллов при рождении. Манифестация синдромов в данной группе новорожденных проявлялась в виде сопора и даже комы с явлениями сердечнолегочного дистресса (аритмичное дыхание с кратковременным апноэ, бради-аритмии (у 3), частых клонико- тонических судорог с периоральным цианозом, нарушения сосания и глотания, спонтанного горизонтального нистагма с ротаторным компонентом (у 2), общей гипотонии, угнетения безусловных рефлексов, «плавающих» движений глазных яблок, симптомов «заходящего солнца». При нейрорадиологическом исследовании головного мозга отмечались расширение боковых желудочков, диффузное повышение эхогенности.
У всех детей имелись нарушения со стороны сердечно-сосудистой и дыхательной систем. Отмечались приглушенность сердечных тонов, нестабильность ритма сердечных сокращений, чаще регистрировалась склонность к брадикардии. Дыхательные нарушения характеризовались неритмичным поверхностным дыханием с периодическими кратковременными апноэ, втяжением межреберий, западением грудины, периоральным цианозом и акроцианозом.
У новорожденных с тяжелой формой (при III степени церебральной ишемии) гипоксически- ишемической энцефалопатии параметры ряда биохимических отклонений установлены в виде гипоксемической недостаточности II и III степени, декомпенсированного ацидоза, энергодефицита, дисметаболизма [рН-7,0±0,015; рСО2 - 57,3±3,1мм рт. ст., SB - 18,6±0,36;
ВЕ-(-)13,7±0,09, гипогликемии (до 1,1 ммоль/л), гипокальциемии (до 0,9 ммоль/л), гипокалиемии (до 1,9 ммоль/л), гипопротеинемии (до 46 г/л)]. Это необходимо учесть в разработке программы первичной профилактики и реабилитационной терапии детской инвалидности, что диктует внедрение принципа раннего вмешательства с применением ГБО не только после рождения ребенка, но и в анте- и интранатальном периоде нейроонтогенеза.
У новорожденных детей (в основном недоношенных) с сочетанным ишемически-геморрагическим поражением и внутричерепной родовой травмой (5,8%) состояние пациентов расценено как крайне тяжелое в виде сопора и комы за счет нарушения мозгового кровообращения, дыхательной и сердечно-сосудистой недостаточности.
У детей описываемой группы диагностированы кровоизлияния пери- и интравентрикулярные, подтвержденные УЗ обследованием. Так, у трех детей выявлена гиперэхогенность области головки хвостатого ядра, что свидетельствовало о наличии кровоизлияния. У 1 ребенка гиперэхогенность области хвостатого ядра
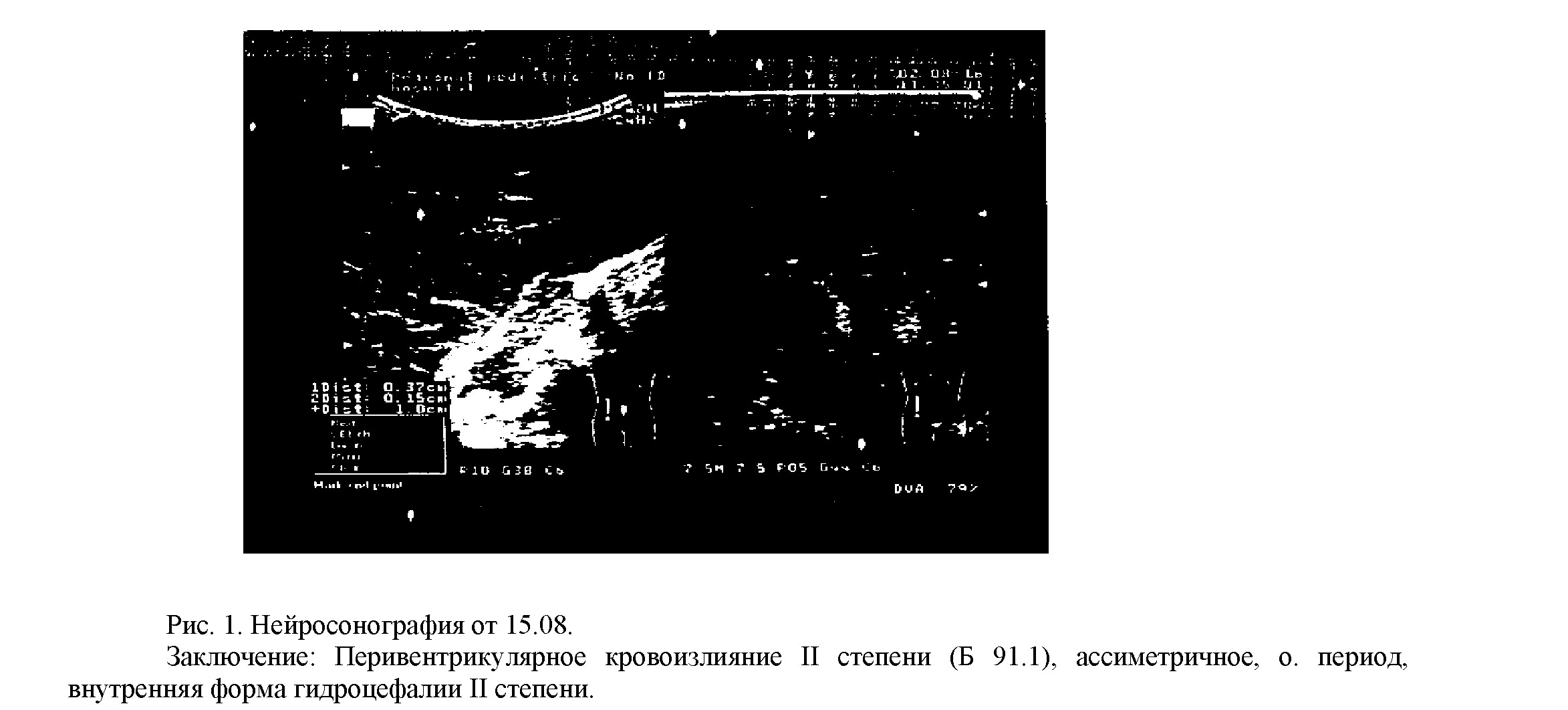
сочеталась с наличием локальных участков эхоплотности в полости боковых желудочков без их расширения (Рис.1).
Клиническим примером может служить медицинская карта стационарного больного №3989. Ребенок Мадина Р. 11 дней от роду была переведена из ЦРБ Сайрамского района на 12-е сутки с диагнозом: церебральная ишемия тяжелой степени, синдром угнетения, о. период, ЗВУР. Риск развития ПЭП. Из анамнеза ребенок от II беременности и II-х родов, роды в срок с массой 2200 гр., и оценкой по шкале Апгар 4/6 баллов, безводный промежуток - 24 часа, у матери кольпит.
Состояние ребенка тяжелое за счет поражения ЦНС, ЧД - 40 в 1 мин., ЧСС - 140 в 1 мин., температура 37оС. Ребенок не сосет, не плачет, при осмотре активных движений не совершает, гипотония, гипорефлексия, периодически головку запрокидывает назад, симптом плавающих глазных яблок, горизонтальный нистагм, при осмотре вздрагивает. Большой родничок 3х3 выбухает, сагиттальный шов открыт, расхождение черепных швов на 0,5 см. Малый родничок 1,5х1,5 см. Кожные покровы желтушные, умеренный цианоз носогубного треугольника. Ребенок пониженного питания, подкожно-жировой слой развит умеренно. В легких дыхание жесткое, хрипов нет. Тоны сердца ритмичные, живот мягкий, печень у края реберной дуги. Стула во время осмотра не было. Пупок сухой. Кормление через назогастральный зонд по 30 мл. Диагноз при поступлении: церебральная ишемия тяжелой степени, синдром угнетения. ЗВУР, риск реализации инфекции.
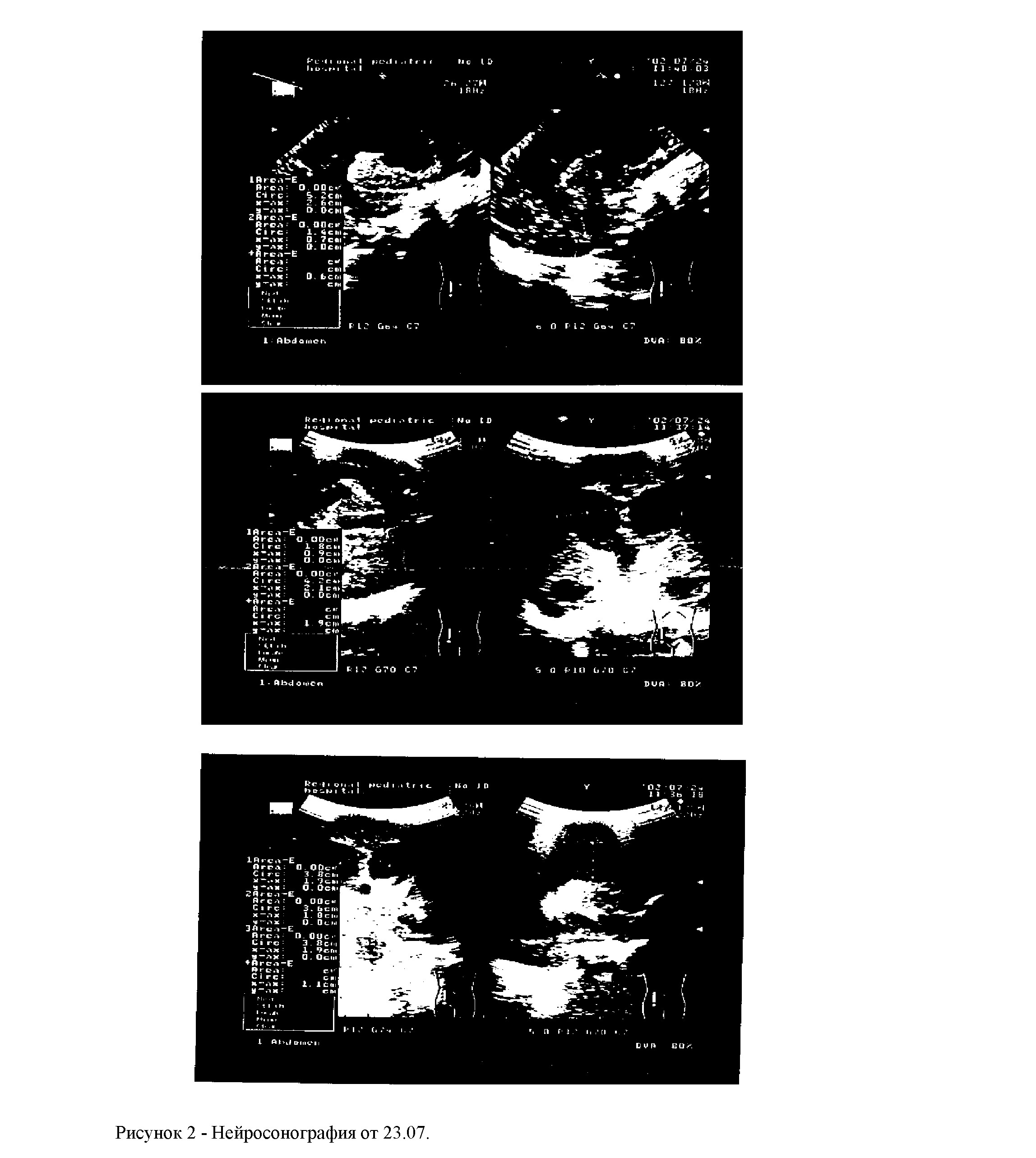
Ребенок осмотрен невропатологом дважды 23.07. и 25.07., осмотр нейрохирурга - 23.07. с заключением внутренняя окклюзионная гидроцефалия.
Далее, 29.07. ребенку было проведено компьютерно-томографическое (КТ) обследование - спиральным компьютерным томографом «Pronto» (Hitachi) Япония, головного мозга, основания черепа и орбит. При сканировании задней черепной ямки ширина скана - 5 мм, интервал движения стола - 5 мм, при обследовании больших полушарий головного мозга ширина скана 5 мм, интервал движения стола - 5 мм.
Заключение: КТ-признаки внутренней гидроцефалии.(рис.2). На основании вышеизложенного был выставлен клинический диагноз: Q 23, врожденная гидроцефалия III степени (окклюзионная); Р 05 ЗВУР, внутриутробная гипотрофия II степени, высокий риск развития ВУИ. Таким образом, с помощью проведенных исследований нами установлена определенная клинико-биохимическая и инструментальная характеристика перинатальных поражений ЦНС у новорожденных детей и детей раннего возраста в зависимости от ведущего механизма
Заключение: выраженная вентрикуломегалия боковых желудочков вплоть до височных рогов, вентрикуломегалия III желудочков - признаки внутренней формы гидроцефалии III степени (признаки окклюзии, стеноз, водопроводн. сп. мозга) повреждения и степени тяжести церебральных изменений и основных сомато-неврологических симптомов и синдромов. Это позволяет уточнить не только клинико-
 155
155
морфологическую структуру, но и ряд патогенетических механизмов данной патологии В основе поражения головного мозга лежат гипоксически - ишемические и травматические, а также гипоксически - геморрагические изменения ЦНС и перестройка метаболизма мозговой ткани специфичных для периода новорожденности. Это требует неотложного устранения даже минимальных церебральных нарушений у младенцев в неонатальном периоде, поскольку в последующем возрастном периоде эти отклонения могут стать необратимыми и считаются основной причиной инвалидности детей, что в конечном итоге является основой в определении профилактики и реабилитационной терапии инвалидизирующей патологии детей перинатальноцеребрального генеза.
СПИСОК ЛИТЕРАТУРЫ
- Перинатальная патология нервной системы // (Под ред. проф. Н.П.Шабалова и проф. Ю.В.Цвелева). Основы перинатологии М.: «МЕДпресс-информ», 2002. С. 422-456.
- Барашнев Ю.И. Инвалидность с детства // Ю.И. Барашнев Перинатальная неврология. М.: Триада-Х, 2001. С. 549-557.
- Шамансуров Ш.Ш. Пре- и перинатальные поражения нервной системы// Ш.Ш. Шамансуров В.М. Трошин, Ю.И. Кравцов Детская неврология. Руководство для врачей. Т.: Изд. мед. лит. им. Абу-Али ибн Сина. 1995. С. 161-213.
- Патологии у новорожденных детей. Р.А. Авдеева (и др.). Ростов н/Дону.: Феникс; Красноярск.: 2007 298 с.
- Peleg K. Burn prevention programs for children: do they reduce buxo-tdated hospitalixations?// K. Peleg, S. Goldman, F. Sikron Burs.: 2005. Vol.31, N 3, P. 347- 350.
- Абрамченко В.В Клиническая перинатология. В.В. Абрамченко, Н.П. Шабалов. Петрозаводск.: ИнтелТек, 2004 424 с.
- Знобина Т.И. Профилактика детской инвалидности. Т.И. Знобина, В.Е. Азарко, Е.В. Бахадова // Рос. вестник перинатологии и педиатрии, 2008 №1. С. 71-77.
- Классификация перинатальных повреждений нервной системы у новорожденных. Методическая рекомендация №99/34 (Москва, 1999). Разработанная А.С.Бурковой и соавт. под. ред. Н.Н.Володина, А.С. Петрухина. Москва.: 1999.5 - 34 с.
- Международная статистическая классификация болезней и проблем, связанных со здоровьем Х пересмотра (МКБ-10). ВОЗ,- Женева.- 2001.