АННОТАЦИЯ
В статье проанализированы течение, прогноз, особенности лечения и профилактика туберкулеза у ВИЧ-инфицированных в ЮКО.
Ключевые слова: туберкулез, ВИЧ-инфицированные, течение, прогноз,особенности лечения, профилактика.
C середины 90-х годов во всем мире регистрируется подъем заболеваемости туберкулезом. Одной из важнейших причин этого явления явилась эпидемия ВИЧ-инфекции. Показатель заболеваемости туберкулезом в планетарном масштабе распределен крайне неравномерно, варьируя от 3-4 на 100 тыс. в экономически развитых странах Центральной и Западной Европы до 650 на 100 тыс. в некоторых государствах Африканского континента. В ЮКО заболеваемость туберкулезом в 2011 году - 89,9 на 100 тыс. населения. Смертность от туберкулеза - 8,1 на 100 тыс. населения. В 2009 году каждый 15-й случай впервые выявленного в мире туберкулеза сочетался с ВИЧ- инфекцией. В Европе уже в 2001 г. заболеваемость туберкулезом среди ВИЧ - инфицированных лиц составляла 594,6 на 100 тыс., тогда как среди остального населения не превышала 16,4 на 100 тыс. На сегодняшний день, туберкулез является наиболее частым вторичным заболеванием и основной причиной смерти ВИЧ - инфицированных больных[1,2,3].
Почти 10% случаев заболевания туберкулезом развились на фоне иммунодефицита, вызванного ВИЧ. Так, в Африке до 77% больных туберкулезом инфицированы ВИЧ. В странах Западной Европы и США туберкулезом заболевают 10-15% ВИЧ-инфицированных. В России за последние 10 лет заболеваемость ВИЧ- ассоцированным туберкулезом выросла в 325 раз и в 2009 году составила 6,5 на 100 тыс., распространенность микст-инфекции увеличилась в 41,7 раза и в этом же году достигла уровня 14,6 на 100 тыс.
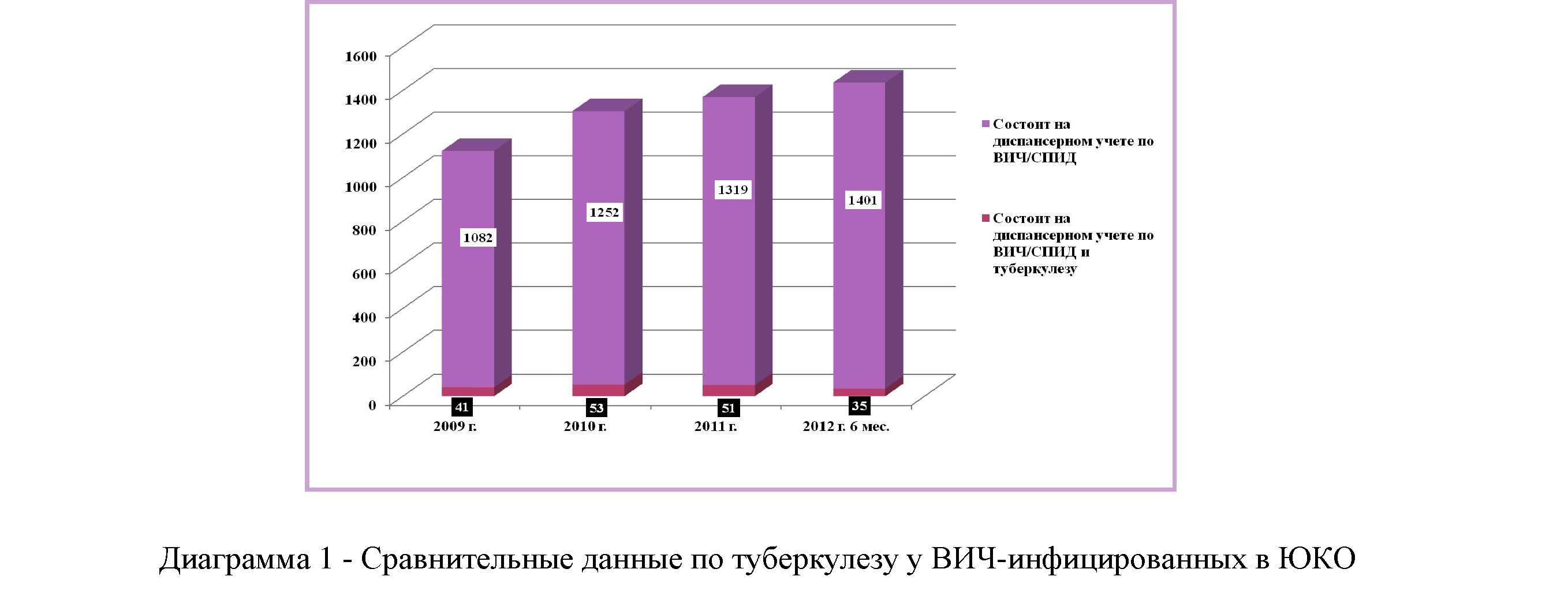
ВИЧ-инфекция - это самый мощный известный фактор риска для развития туберкулеза. По данным на 2011 год распространенность ВИЧ-инфекции составила около 40 миллионов человек в мире. В ЮКО на 01.11.2012г. зарегистрировано 2182 случая ВИЧ, в т.ч. детей - 229. Состоит на учете 1492, из которых: I клиническая стадия - 719, II клиническая стадия - 332, III клиническая стадия - 356, IV клиническая стадия - 85 (Диаграмма 1,2). В Казахстане в течение последних лет отмечается неуклонное нарастание числа пациентов с сочетанием туберкулеза и ВИЧ. Это обусловлено тем, что в конце 90-х годов произошло массовое распространение ВИЧ-инфекции среди потребителей наркотиков. Естественное развитие ВИЧ-инфекции приводит через 7-10 лет от момента заражения к значительному снижению иммунитета и появлению тяжелого иммунодефицита. Он проявляется в виде инфекционных заболеваний, и наиболее частым из них является туберкулез.
 192
192
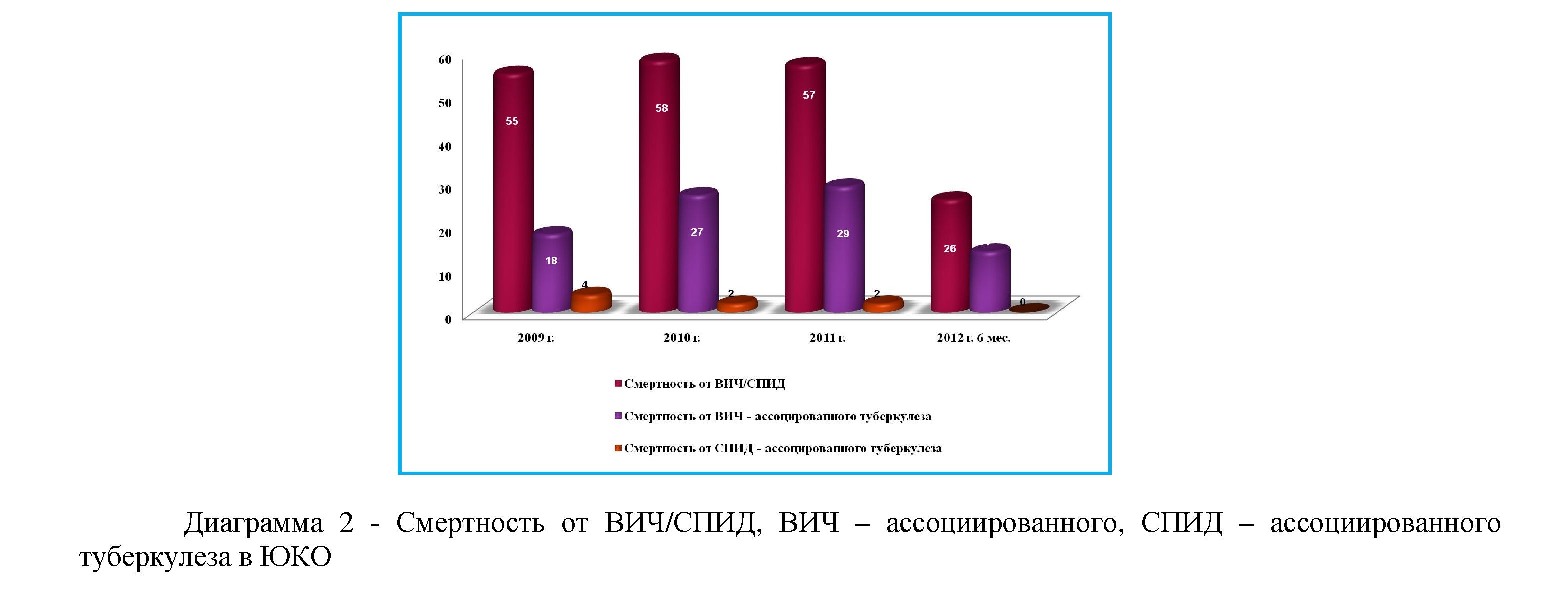
Таблица 1 - Причины смерти ВИЧ - инфицированных в ЮКО
|
№ |
Заболеваемость |
2009 |
2010 |
2011 |
2012 |
|
1 |
Туберкулез |
17 |
27 |
29 |
14 |
|
2 |
Цирроз печени |
11 |
11 |
13 |
3 |
|
3 |
Саркома Капоши |
3 |
0 |
0 |
1 |
|
4 |
Пневмония |
7 |
3 |
5 |
3 |
|
5 |
Острая сердечно - сосудистая недостаточность |
9 |
7 |
5 |
0 |
|
6 |
Сепсис |
1 |
0 |
0 |
0 |
|
7 |
Хронический гломерулонефрит, ОПН |
1 |
0 |
0 |
1 |
|
8 |
Онкологические заболевания |
2 |
1 |
1 |
0 |
|
9 |
ОНМК |
0 |
5 |
3 |
0 |
|
10 |
Язвенная болезнь желудка, осложненная кровотечением |
0 |
2 |
1 |
0 |
|
11 |
Лейкоэнцефалопатия |
0 |
0 |
0 |
1 |
|
12 |
Прочие |
4 |
2 |
0 |
3 |
|
Всего: |
55 |
58 |
57 |
26 |
|
Туберкулез у ВИЧ-инфицированных больных существенно отличается по своему течению от обычного туберкулеза. Связано это с тем, что постоянно снижающийся под действием ВИЧ клеточный иммунитет не препятствует свободному распространению микобактерий туберкулеза по органам и тканям. Туберкулез на фоне ВИЧ-инфекции течет тем тяжелее, и быстрее приводит к необратимым последствиям, чем ниже уровень иммунитета. К симптомокомплексам, требующим обязательного обследования на ТБ, относятся бронхолёгочные симптомы и симптомы интоксикации, сохраняющиеся более 2 нед. К бронхолегочным симптомам относятся: 1) кашель сухой или с выделением мокроты, сохраняющийся более 3 нед. 2) боль в грудной клетке, связанная с дыханием. 3) кровохарканье, легочное кровотечение. Среди симптомов интоксикации, продолжающихся более 2 нед, учитывают: 1) фебрильную и субфебрильную температуру тела. 2) похудение, потерю аппетита, повышенную потливость. 3) слабость.
При сборе анамнеза жизни выявляются категории населения, имеющие повышенный риск заболевания ТБ. Устанавливают контакты с больными ТБ: бытовые, семейные, профессиональные, нозокомиальные, в учреждениях пенитенциарной системы и следственном изоляторе (СИЗО). Определяются социальные группы риска по ТБ: мигранты, беженцы, переселенцы, лица без определённого места жительства, безработные, больные алкоголизмом, наркоманией, лица, освободившиеся из учреждений пенитенциарной системы. Устанавливают медицинские группы риска по ТБ: больные с профессиональными заболеваниями лёгких, сахарным диабетом, постоянно принимающие системные ГКС, цитостатики. ВИЧ-инфицированные.
Рентгенологические изменения, выявленные при ВИЧ- ассоциированном ТБ зависят от степени угнетения иммунитета. У ВИЧ-инфицированных с количеством лимфоцитов СД4 (Т_хелперы) более 200 в 1 мл ТБ имеет такие же проявления, как у неинфицированных ВИЧ (с наличием инфильтратов и полостей распада в верхних долях лёгких). При снижении количества СД4 в крови ВИЧ-инфицированных меньше 200 в 1 мл ТБ проявляется атипично с образованием инфильтратов в нижних долях, внелегочными поражениями, часто
бывает милиарным. У ВИЧ-инфицированных с количеством СД4 менее 200 в 1 мл крови часто развивается внелегочной ТБ с вовлечением плевры, перикарда, лимфатических узлов, костей, мочеполового канала, мозговых оболочек (Диаграмма 3).
Инновационной технологией в лечении больных с впервые выявленным туберкулезом легких явилось использование режима химиотерапии FnRZEAmLfl, предложенного российскими авторами. Режим химиотерапии состоит из феназида (Fn), рифампицина (R), пиразинамида (Z), этамбутола (E), амикацина (Am) и левофлоксацина (Lfl). Это позволяет через 3 месяца добиться прекращения бактериовыделения в 82,5% случаев, закрытия каверн в легких в 70% и лучших клинических результатов, нормализовать иммунный статус, а также преодолеть первичную и предотвратить формирование вторичной множественной лекарственной устойчивости.
Выводы: Широкий этиологический спектр легочной патологии у ВИЧ - инфицированных, сочетанная инфекция, тяжелый характер поражения легких требуют своевременной диагностики и лечения ВИЧ и оппортунистических инфекций. После установления диагноза ВИЧ-инфекции и до развития стадий выраженного иммунодефицита целесообразно определять больных, входящих в группу высокого риска заболевания туберкулезом, для последующего динамического наблюдения за ними фтизиатра и своевременного назначения химиопрофилактики или лечения туберкулеза.
СПИСОК ЛИТЕРАТУРЫ
- Мейрханов, Т. М. Изучение распространенности ВИЧ - инфекции среди мигрантов в южно - Казахстанской области/ Т. М. Мейрханов // Медицина. - 2011. - № 1. - С. 43-45.
- Вертикальный путь передачи в эпидемиологии ВИЧ-инфекции в Южно-Казахстанской области/ А. У. Абдразаков [и др.] // Вестник казахского национального медицинского университета. - 2010. - № 2. - С. 117-119.
- Масштабы ВИЧ-инфекции в мире и Южно-Казахстанской области: обзор литературы / Г. Н. Абуова [и др.] // Вестник ЮКГМА. - 2009. - № 2. - С. 237-240.