Сельские районы Южно-Казахстанской области на сегодня требую проведения неотложенных мероприятий по снижению младенческой смертности. По количеству населения Южно-Казахстанская область составляет в Республике 14,5%. Однако, здесь рождаются 26,9% и умирают более 37,2% детей в возрасте до 1 года; более 80% детей, которые умирают на 1-м году жизни, переживают месячный возраст. В структуре младенческой смертности доминируют инфекционные заболевания и болезни органов дыхания, т.е. причины, которые признано считать управляемыми(1,2,3). Помесячная динамика младенческой смертности такова, что её пик приходится на летние месяцы (июль-сентябрь). До 42% детей первого года жизни проживают в районе обслуживания фельдшерско-акушерских пунктов. Во всех случаях, число детей, обслуживаемых фельдшером, превышает среднее число детей этого возраста городского педиатрического участка. Из-за трудно доступности квалифицированной врачебной помощи высокая смертность на дому и досуточная летальность. На долю сельских районов Южно-Казахстанской области приходится более 37,1% летальных исходов от инфекции и более 33,8% - от болезни органов дыхания.
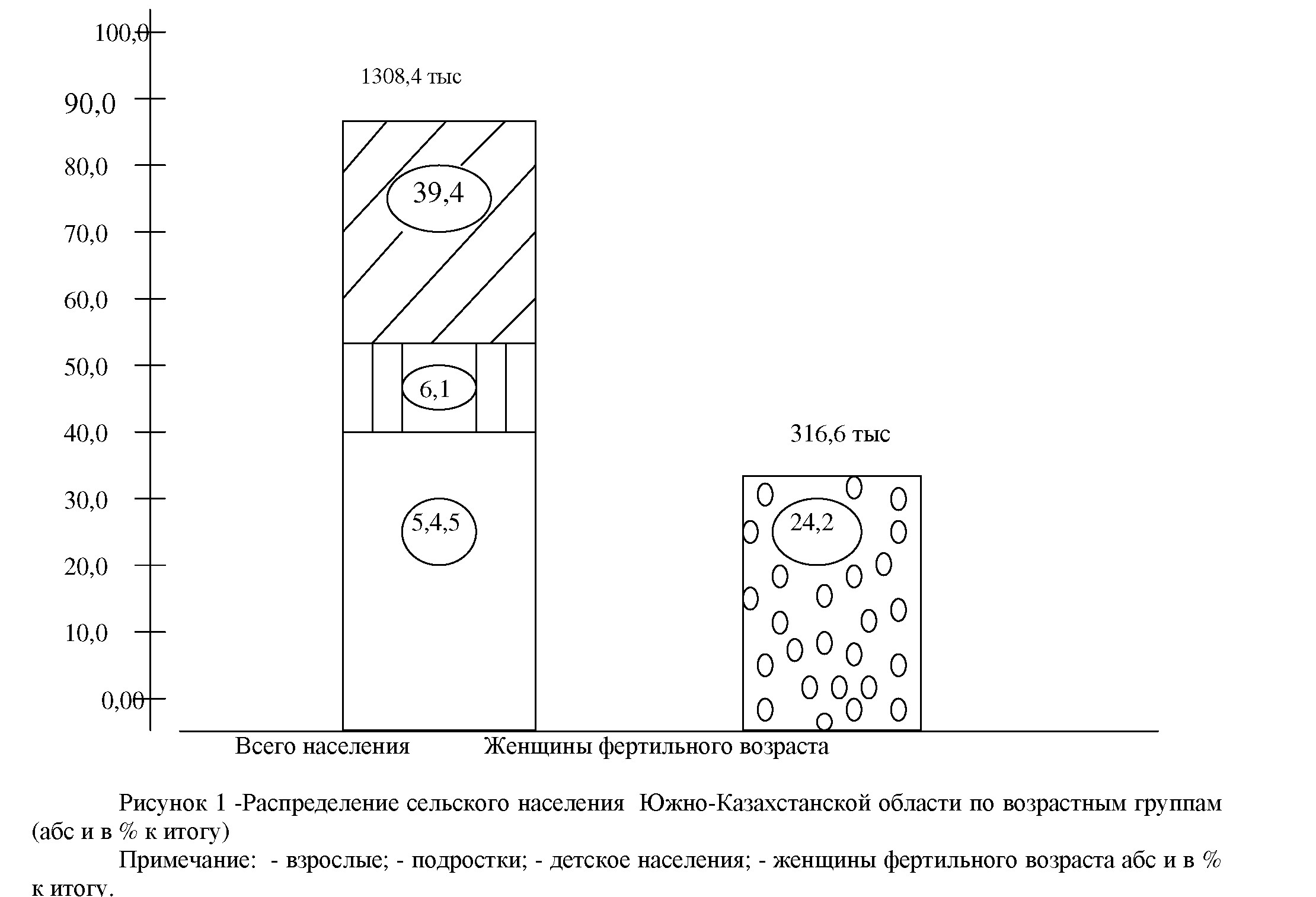
Сельские районы Южно-Казахстанской области резко отличаются от сельских районов других областей Казахстана демографической ситуацией. Показатель рождаемости по области составляет 29,58 на 1000 человек населения, а по сельским районам уровень рождаемости в среднем доходит до 34,23%. Интервал между родами у сельских женщин - меньше 2 лет, а нередко - менее 1,5 лет. 5 и более детей моложе 10 лет приходятся на более чем 20% семей. Удельный вес детского населения в сельских районах ЮжноКазахстанской области достигает 39,4% от общего число жителей (Рис 1). Специальные исследования показали неудовлетворительное состояние здоровья беременных. Причины самые разнообразные, из которых нужно выделить крайне бедный рацион питания женщин, неблагоприятные условия труда и быта. В питании беременных женщин отмечается существенный дефицит мясо - молочных, овощных и фруктовых компонентов. Почти каждый 2-ой новорожденный имеет врожденную гипотрофию.
Одним из важнейших факторов влияющих на здоровье женщин, детей, в том числе на младенческую смертность, является характер труда женщин, включая беременных. Большинство женщин сельской местности заняты в хлопководстве и садоводстве. Условия труда женщин, занятых в хлопководстве, характеризуются воздействиям на организм комплекса неблагоприятных производственных факторов, параметры которых не соответствуют гигиеническим нормативам. К числу таких факторов относятся высокая температура воздуха (от 29 до 40°с в летний период и от 25 до 30°с в осенний период года), интенсивное инфракрасное излучения (до 908,Вт/м2), повышенная концентрация почвенно - растительный пыли (до 40,9 ± 4,2 мг/м3). Трудовой процессе характеризуется монотонный, вынужденной рабочей позой, значительным физическим напряжением, связанной перемещенном и подъемом тяжести в течение всей смены при сборе хлопка сырца, растянутым рабочим днем.
На показатели здоровья женщин-хлопкоробов существенное влияние оказывает комплекс производственных и социально - бытовых факторов. Среди первых ведущая роль принадлежит химическому, при прочих равных условиях уровень хронической заболеваемости женщин-хлопкоробов в 1,5 раза выше, чем у женщин-садоводов, хроническая заболеваемость женщин хлопкосеющих районов в основном формируются за счет заболевании крови, нервный системы, болезней женской половой сферы, желудочно-кишечного тракта и печени. У женщин-хлопкоробов достоверно чаще, чем в других профессиональных группах, выявлены нарушения специфических функции. Установлена зависимость частоты патологии беременности и родов от воздействующих концентрации пестицидов. При стаже работы 10 лет и более у женщин-хлопкоробов чаще развивается анемия, нефропатия у беременных, кровотечения в послеродовым и раннем послеродовом периоде. При стаже до 5 лет наблюдается тенденция к более частому возникновению угрозы прерывания беременности, преждевременных родов и раннему отхождению околоплодных вод.
Расчет показателя младенческой смертности по хлопководческим районам еще наглядней иллюстрирует сложившуюся ситуацию: уровень смертности детей 1-го года жизни на 1000 живорожденных составляет 42,3. Региональный подход к вопросам перестройки службы охраны материнства и детства предусматривает творческую реализацию на местах установок по реализации тех или иных видов помощи детскому населению. Так, борьба с детской смертностью на нынешнем этапе может оказаться более эффективной, если на территориях с высоким ее уровнем сконцентрировать силы и средства на улучшение медицинской помощи детям с кишечными инфекциями. В этом случае необходимо обеспечить раннее выявление заболевших детей, создать условия для проведения оральной дегидратации в домашних условиях, на фельдшерско-акушерских пунктах, организовать в достаточном объеме передвижение виды помощи, резко улучшать реанимационную помощь детям. При таком подходе появляется возможность более эффективно использовать пока еще ограниченные материально-технические ресурсы службы, дифференцированно, по регионам, распределять медицинскую технику лекарства и профилировать коечный фонд. Следующим по приоритетности направлением является развитие и укрепление больничной и внебольничной неотложной помощи. Именно в районах с высоким уровнем младенческой смертности должны быть преодолены традиционные представления о службе реанимации и интенсивной терапии как уделе только крупных больничных комплексов.
В районах, где до 80% умеряющих детей, типичным является поздняя обращаемость за медицинской помощью, приводящая, как правило, к поступлению детей в тяжелом состоянии в медицинские утверждения любого уровня; доминирование таких патологических состоянии как обезвоживание, гипертермия, нейротоксикоз, диктует необходимость создания условии для интенсивной терапии начиная с сельской врачебной амбулатории и больницы. Сто - пункты оральной дегидратации, палаты интенсивной терапии, в которых можно обеспечить лечение гипертермии, отека мозга, обезвоживания, судорог, обеспечив возможность транспортировки ребенка в центральную районную (ЦРБ) и областную детскую больницы.
Чрезвычайно важно организовать целенаправленную подготовку медицинских работников всех этапов по неотложный помощи при угрожающих состояниях у детей и в этих целях максимально использовать возможности местных высших медицинских учебных заведении, которые имеют курсы повышения квалификации врачебных кадров. Чрезвычайные резервы в снижении младенческой смертности, прежде всего от острых кишечных инфекции, требуют первоочередного решения комплекса вопросов, связанных с укреплением инфекционной стационарной помощи. Здесь имеется в виду увеличение, прежде всего доли детских инфекционных коек с учетом разработанных региональных нормативов. Основополагающим должно быть раннее выявление больных детей с острыми кишечными инфекциями. В этих целях следует добиться коренного повышения уровня санитарно-гигиеических знании родителей, организации подворных обходов, особенно в наиболее критические периода года. Таким образом, региональные комплексные программы по охране здоровья детей к снижению младенческой смертности должны охватить узловые проблемы в организации службы охраны материнства и детства с учетом конкретных факторов риска развития младенческой смертности.
ЛИТЕРАТУРА
- Ахмедов Н.К. Влияние фосфорорганических пестицидов на состояние микроциркуляторного русла и тканевых структур внутренних органов. Российские морфологические ведомости. - Москва, 1986: - №7-8. -С 69-72.
- Баранов А.А. Охрана материнства и детства на современном этапе: проблемы и пути их решения. // Советское здравоохранение - Москва. 1989. №3 -С. 3-6.
- Hagmor J. Bellande T. Bioegical effects of chemical factory with exposure // Urinary mutagen city and theater. P. 3903-3904.