Изучение механизмов и общих закономерностей одновременного влияния на организм факторов окружающей среды различной природы, включая социальной, санитарно-гигиенической, физической, химической, наследственной и т.п. является весьма актуальной [1,2]. В связи с этим наиболее перспективным является подход, ориентированной на интегральную характеристику состояния целостного организма, с учетом донозологической ответной реакции организма. Гипотеза непрерывности переходных состояний от нормы к патологии, должна быть основой оценки ответной реакции организма, в связи с чем, патогенетические значимые критерии дают возможность диагностировать их, на ранних этапах воздействия неблагоприятных факторов (факторов риска) и дифференцировать фазы формирования и срыва адаптивных механизмов.
При выработке профилактических воздействий, учитывается не только состояние риска, но и степень его выраженности. Каждому из параметров придается количественная оценка, которая является непрерывной переменной от оптимальных значений до состояния высокого риска. В таком случае для каждого из параметров могут быть определены 4 группы оценок выраженности факторов риска. При этом величины параметров 1-группы соответствуют оптимальным (нормальным), 2-ой - пограничным, 3-4-минимальным патогенетическим, а 4-ой - выраженным патологическим изменениям (Таблица 1).
Таблица 1 - Критерии оценки факторов риска сердечно-сосудистой системы
|
Факторы риска |
Возраст |
Группа оценки |
|||
|
I состояние полного здоровья |
II донозологическое состояние |
III преморбидное состояние |
IV срыв адаптации, патологическое состояние |
||
|
1 |
2 |
3 |
4 |
5 |
6 |
|
Состояние вегетативного баланса |
все возраст ы |
Наличие вегетативного баланса |
Преобладание симптоматического отдела вегетативной нервной системы |
одновременное повышение симпатического и парасимпати ческого отдела вегетатив-ной нервной системы |
резкое преобладание одного из отделов вегетативной нервной системы |
|
Уровень физической активности час/нед |
все возраст ы |
более 10 часов в неделю |
от 10 до 5 часов в неделю |
от 5 до 1 ч/н |
менее 1 часа в неделю |
|
Минутный объем крови (л/м) |
все возраст ы |
4,5 - 6 |
4 и более |
4 и менее |
4 и менее |
|
Масса тела по KeyS, в % от идеальной |
все возраст ы |
отсутствие избыточной массы или астенизация |
дефицит массы тела больше 10,5% или избыток у женщин - свыше 15%, у мужчин - свыше 10% |
дефицит массы тела больше 10,5% или избыток у женщин - свыше 15%, у мужчин - свыше 10% |
дефицит массы тела больше 10,5% или избыток у женщин - свыше 15%, у мужчин - свыше 10% |
|
Велоэргометрия (при физиологической реакции), кгм/мин |
до 40 лет 40-49 лет |
> 1000 > 900 |
1000 - 750 900 - 600 |
750 - 450 600 - 300 |
< 450 < 300 |
|
1 |
2 |
3 |
4 |
5 |
6 |
|
Общий холестерин моль/л |
все возраст ы |
До 5,69 |
5,70 - 6,73 |
6,74 - 7,77 |
7,78 и более |
|
L-холестерин моль/л |
все возраст ы |
> 1,85 |
1,84 - 0,91 |
0,90 - 0,51 |
0,50 и менее |
|
Триглицириды моль/л |
все возраст ы |
1,50 - 1,70 |
1,71 - 2,27 |
2,28 - 2,84 |
2,85 и более |
|
Сахар крови (Н/Т) |
все возраст ы |
5,0 - 6,10 |
6,11 - 7,20 |
7,21 - 8,29 |
8,30 и более |
|
Курение, штуки в день |
50 лет и старше |
не курит более 1 года |
эпизодическое от 1 до 5 |
от 5 до 10 |
> 10 штук |
|
Степень адаптации |
все возраст ы |
удовлетворител ьное |
напряжение |
перенапряжение |
срыв адаптации сердечно-сосудистой, эндокринной, нервной системы |
|
Резерв адаптации сердечнососудистой системы (усл. ед.) |
все возраст ы |
трипериодическ ий переходный процесс (сердечно-с осудистая фаза) 0,55 - 0,66 |
три- или бипериодический процесс 0,67 - 0,74 |
би- или Монопериодическ ий процесс 0,75 - 0,80 |
монопериодический процесс 0,80 - 0,95 |
Использование стандартизованной оценки факторов риска в виде усредненного показателя по группам оценок, позволяет получать как индивидуальные значения, так и объективные оценки на уровнях цеховых терапевтических участков, отделений и медико-санитарной части в целом, что реально помогает своевременному решению медико-организационных вопросов, направленных на совершенствование профилактики. Как видно из таблицы 1 функциональное состояние кардиореспираторной системы оценивается на основе совокупности признаков, характеризующих активность вегетативной нервной системы, эндокриннометаболических функций, состояния респираторной системы, уровней физического состояния. I-группа лиц, состояние полного здоровья - характеризуется нормальной картиной крови, наличием вегетативного баланса, высоким уровнем физической активности, отсутствием избыточного веса или ассенизации, отсутствием физиологических колебаний параметров кардиореспираторной системы, водно-солевого обмена, не имеющие симптомов дезадаптации в психо-эмоциональной сфере.
II-группа - лица с донозологическим состоянием, с функциональным напряжением и снижением резерва адаптации. Сюда относятся лица с различными донозологическими состояниями, у которых имеются нарушения вегетативного баланса, с преобладанием ее симпатического отдела в покое и при проведении активной ортостатической пробы, избыточной массой тела, гиперхолестеринемией, низким уровнем физической активности, гемодинамические сдвиги, предрасположенность к хронической патологии вегетативной нервной системы.
III-группа - лица с преморбидным состоянием - перенапряжением и срывом адаптации. Кроме наличия факторов риска, резким нарушением вегетативного баланса, низким уровнем физического состояния, гемодинамическими сдвигами. У этих лиц вероятны изменения функционально-органического характера со стороны сердечно-сосудистой системы: нарушения ритма и проводимости, неустойчивость артериального давления, кардиалгии, миокардиодистрофия, гипертрофия миокарда. У этих лиц обнаруживаются биохимические, иммунологические, липидные и углеводные изменения. Они нуждаются в углубленном обследовании у врача в условиях стационара или в поликлинике.
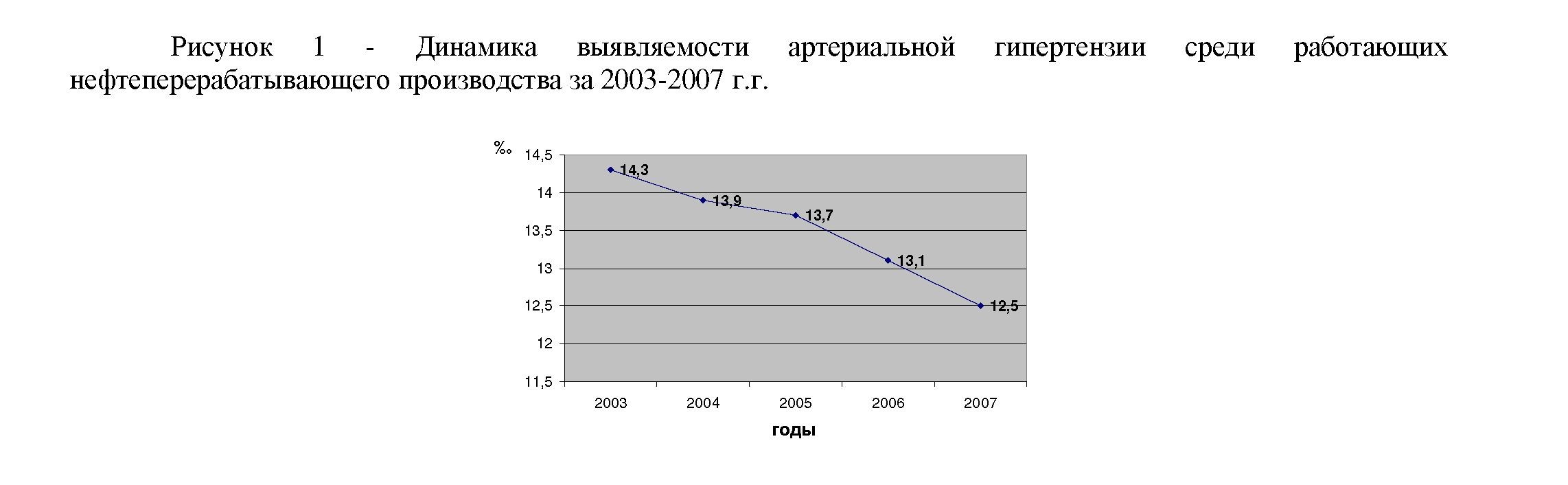
IV-группа - лица с патологическими состояниями - больные с сердечно-сосудистыми заболеваниями: артериальная гипертония, нейроциркуляторная дистония, различные формы ишемической болезни сердца и др. Пациенты данной группы подлежат углубленному медицинскому обследованию, лечению, динамическому наблюдению. Лечебно-оздоровительные мероприятия проводится на базе санаториев-профилакториев, поликлиник, стационаров, включая лечебную физкультуру, физиотерапию, медикаментозное, санаторнокурортное лечение и т.д. Многолетний анализ динамики распространенности факторов риска развития болезней сердечно-сосудистой системы свидетельствует об эффективности данной организационной системы (рис. 1).
Так разработка и внедрение в практику медико-санитарной части целевой комплекс программы борьбы с артериальной гипертонией на поликлиническом этапе позволили снизить распространенность этой патологии среди работающих за 4 года с 14,3 до 12,5 случаев на 1000 населения с наибольшей результативностью в возрастной группе 40-59 лет. Распространенность курения удалось сократить с 25,1 до 18,2%, что было достигнуто посредством системы мер активной помощи курильщикам: аутотренинг и консультация медицинского психолога - 32,9% случаев, иглорефлексотерапия - 52,3%, медикаментозные воздействия - 9,8% и комбинированный способ - в остальных случаях.
Снижение распространенности курения среди мужчин 40-49 лет приостановилось, однако, на уровне 26,7%, а среди лиц 50-59 лет ее снижение было незначительным: с 18,2 до 17,7%. Возможность систематического контроля уровня холестерина крови и оперативное назначение диетических программ с обеспечением регулярного контроля за их выполнением при помощи автоматизированных комплексов (ЭВМ) позволили добиться снижения распространенности частоты гиперхолестеринемии с 38,9 до 30,2% среди женщин и с 31,4 до 26,8% среди мужчин. Уменьшилась доля лиц с избыточной массой тела среди женщин с 52,5 до 37,2% и в меньшей - среди мужчин с 36,4 до 34,2%. Однако, необходимо подчеркнуть, что эффект профилактического воздействия наименее выражен в наиболее трудоспособной возрастной группе 40-49 лет.
Таким образом, в результате активного проведения профилактических программ с использованием автоматизированных систем контроля и управления программой число лиц, имеющих малое количество основных факторов риска (ФР) развития ишемической болезни сердца, возросло с 22,4 до 44,7%, а также уменьшилась выраженность интегрального индекса с 1,96 до 1,82 единиц. Анализ эффективности профилактических программ по конечным итогам показал, что за последние 4 года переход пациентов из группы лиц с факторами риска в группу больных снизился с 5,8 до 4,6 случаев на 1000 человек, начала снижаться и впервые выявленная заболеваемость ИБС (с 16,4 до 9,3 случаев на 1000 населения) при повышении доли лиц с установленной ИБС при диспансеризации с 59,1 до 68,7% за счет оптимизации диагностических методик. Эти положительные сдвиги в определенной мере связаны с эффективностью профилактических воздействий, что проявилось в достигнутом увеличении числа лиц, снизивших факторы риска с 36,7 до 45,2% среди наблюдаемых. 1. Диспансеризация является методологической основой первичной многофакторной профилактики, медицинская эффективность которой выразилась в уменьшении распространенности основных факторов и случаев перехода из группы лиц с факторами риска развития ИБС в группу больных. 2. Конечным результатом всей системы лечебно-профилактических мероприятий явилось уменьшение заболеваемости от ИБС, особенно в возрастной группе 40-49 лет.
ЛИТЕРАТУРА
1. Кибрик Б.С., Вилянский Н.П., Чумаков А.А. Скрининг в массовых профилактических осмотрах. - Москва, Медицина. 1987.
2. Булешов М.А., Кулкыбаев Г.А., Мусабекова Л.Е. Применение методов донозологической диагностики, профилактики и реабилитации сердечно-сосудистых заболеваний у рабочих промышленных предприятий //Методические рекомендации. - Астана, 2005. - 26 с.