В данной работе представлены маммографические симптомы рака молочной железы. Проведен анализ результатов маммографического обследования 160 женщин с подозрением на рак молочной железы, находившихся на стационарном лечении в Казахском НИИ онкологии и радиологии. В основную группу вошли 132 (82,5%) больных РМЖ (средний возраст 51,3±7,7 лет). Контрольную группу составили 28 (17,5%) женщин с доброкачественными узловыми образованиями молочной железы (средний возраст 43,1±7,8 лет). Характерными маммографическими признаками рака молочной железы являлись нечеткие, неровные (49,2%) и спикулообразные (34,4%) контуры, утолщение кожи (48,4%), затемнение железистого треугольника (31,2%), наличие микрокальцинатов в проекции тени (38,5%) (p<0,05).
Актуальность. Рак молочной железы относится к наиболее часто встречающейся форме злокачественных новообразований в мире [1,2]. Начало повышения роста заболеваемости РМЖ стало наблюдаться с 40-х годов прошлого века [3]. Из 10 млн. новых случаев злокачественных опухолей различных органов, выявляемых сегодня на Земле, 10-12% приходится на молочную железу [4,5]. Данная патология выявляется впервые у 1,15 млн. женщин в мире ежегодно и составляет 23% от общей онкологической заболеваемости среди женщин: из них более половины случаев встречается в индустриально развитых странах – около 361 тысяч (27,3%) в Западной Европе и 230 тысяч (31,3%) в Северной Америке [6]. РМЖ наиболее распространен в США (99,40/0000), где эта патология развивается у каждой восьмой женщины, и странах Западной Европы
(82,50/0000), где заболевает каждая десятая женщина [7,8,9]. Более низкие показатели (менее 30,00/0000) характерны для большинства стран Африки и Азии [6]. Однако в Китае, при показателе 18,70/0000, ежегодный прирост заболеваемости РМЖ составляет 5%, а в России (60,20/0000), прирост составляет, в среднем, 3,3%, при мировых показателях в странах Европы 1% – 2% в год [6–14]. Тогда, как в США с 2001 г. по 2004 г. показатели заболеваемости РМЖ снизились на 3,9% [15]. Однако РМЖ в США остается самым распространенным злокачественным новообразованием среди женщин, и каждый третий случай рака, который диагностируется впервые в этой стране, является случаем злокачественной опухоли молочной железы [15,16].
В Республике Казахстан (РК) РМЖ стабильно занимает первое место в структуре онкологической заболеваемости женщин, начиная с середины 90-х годов ХХ века, а в 2011г. вышел на первое место в общей структуре онкологических заболеваний населения Казахстана [17-19].
Более 27 млн. женщин в мире проходят маммографическое обследование каждый год, поэтому изучение рентгенологической картины на маммограммах при заболеваниях молочной железы продолжает оставаться актуальной проблемой в мире и в настоящее время.
Материал и методы. Проведен анализ результатов маммографического обследования 160 женщин с подозрением на рак молочной железы, находившихся на стационарном лечении в Казахском НИИ онкологии и радиологии. В основную группу вошли 132 (82,5%) больных РМЖ (средний возраст 51,3±7,7 лет). Контрольную группу составили 28 (17,5%) женщин с доброкачественными узловыми образованиями молочной железы (средний возраст 43,1±7,8 лет).
Все наблюдения имели патоморфологическую верификацию путем проведения пункционной или трепан-биопсии и окончательное подтверждение диагноза после гистологического исследования постоперационного материала. Из доброкачественных заболеваний узловая фибрознокистозная болезнь выявлена в 12 (7,5%) случаях, фиброаденома в 11 (6,9%), кисты – в 3 (1,9%), множественные цистоаденопапилломы – в 1 (0,6%), липома добавочной доли молочной железы – в 1 (0,6%) случае. Среди обследованных с РМЖ преобладал инфильтративный протоковый рак (63,6%), реже встречались инфильтративный дольковый рак (26,5%) и другие гистотипы рака молочной железы (9,9%). По форме роста РМЖ: узловая форма выявлена у 122 (92,4%) женщин, многоузловая (мультицентрическая) форма – у 8 (7,6%) пациенток, отечно-инфильтративная форма – у 2 (1,5%) больных РМЖ. Анализ маммографических симптомов РМЖ проведен при изучении 122 (92,4%) случаев узловой формы.
Результаты. Рак молочной железы составлял большинство наблюдений в нашем исследовании. Маммографическая картина узловой формы РМЖ характеризовалась наличием на рентгенограммах изображения опухолевого узла (94,3%) или локальной «злокачественной перестройки» структурного рисунка молочной железы (5,7%) и микрокальцинатов (38,5%). Опухолевый узел отличался от окружающих тканей повышенной плотностью и визуализировался в 2-х проекциях (рисунок 1). Из рисунка 1 видно, что на маммограммах пациентки с РМЖ четко визуализируется опухолевый узел с неровными, нечеткими контурами в двух проекциях в верхне-наружном квадранте, отличающийся повышенной плотностью от окружающих тканей. Локальная «злокачественная перестройка» структуры молочной железы при раке была представлена нарушением правильной радиарной направленности стромального рисунка и его архитектоники или в виде локальной лучистости рисунка при отсутствии плотного ядра опухоли (рисунок 2). На рисунке 2 представлены маммограммы обеих молочных желез пациентки с РМЖ, на которых опухолевый процесс в верхне-наружном квадранте представлен только локальным изменением архитектоники рисунка в виде нарушения его радиарной направленности к соску.
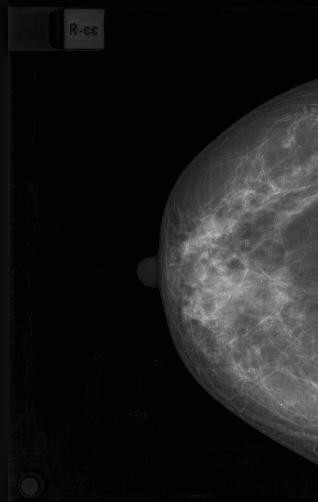
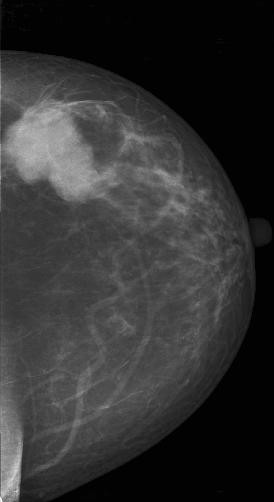
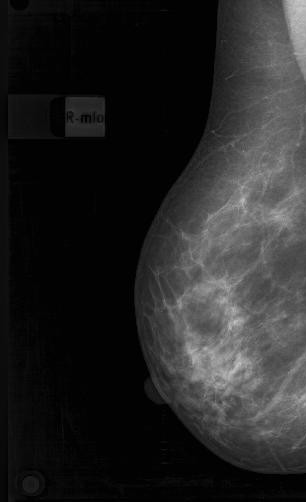
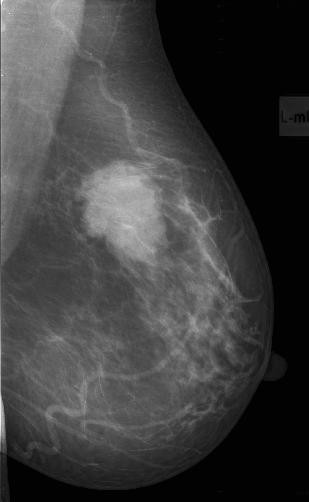
Рисунок 1 – Цифровые маммограммы пациентки К., 51 г.
Рак левой молочной железы, верхне-наружная локализация, узловая форма
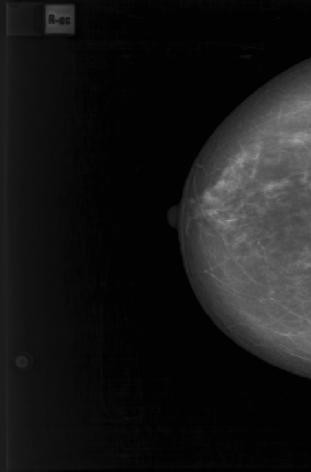
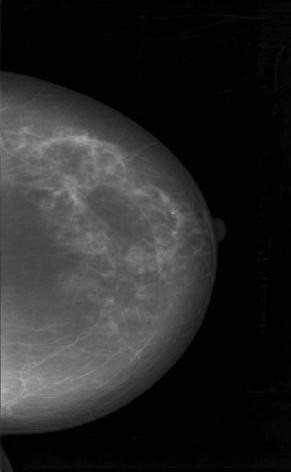
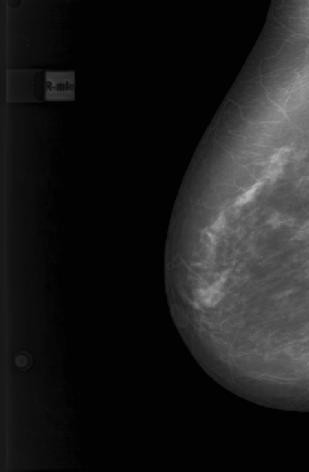
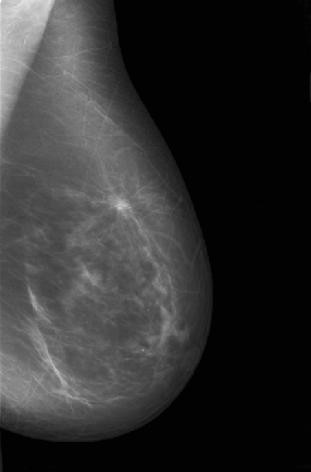
Рисунок 2 – Цифровые маммограммы пациентки И., 51 г. Рак левой молочной железы, верхне-наружная локализация
Был проведен детальный анализ полученных маммограмм. В связи с этим, большое внимание мы уделили форме и контурам тени одиночного опухолевого узла на маммограммах, который встречался в 122 (92,4%) случаях узловой формы РМЖ, а также таким рентгенологическим признакам, как наличие микрокальцинатов в проекции тени, утолщение кожи, втяжение соска, снижение прозрачности премаммарного пространства, снижение прозрачности железистого «треугольника», «дорожка» к соску, изменение структуры рисунка, локальная гиперваскуляризация (таблица 1).
Из таблицы 1, видно, что статистически достоверными рентгенологическими признаками РМЖ были нечеткие, неровные (49,2%) и спикулообразные (34,4%) контуры, утолщение кожи (48,4%), затемнение железистого треугольника (31,2%), наличие микрокальцинатов в проекции тени (38,5%) (p<0,001). Из микрокальцинатов, которые выявлялись в опухолевом узле в 38,5% случаев, преобладали сгруппированные (89,4%), множественные (61,7%), бесформенные, плеоморфные и ветвящиеся (89,4%).
Таблица 1 – Маммографические признаки образований молочных желез
|
Признак |
Злокачественные образования (основная группа) (n – 122) |
Доброкачественные образования (контрольная группа) (n – 28) |
|||
|
Абс |
(M±m)% |
Абс |
(M±m)% |
||
|
форма тени |
круглая или овальная |
54 |
44,3±4,5 |
13 |
46,4±9,4 |
|
дольчатая |
9 |
7,4±2,4 |
3 |
10,7±5,8 |
|
|
неправильная |
52 |
42,6±4,5 |
8 |
28,6±8,5 |
|
|
в виде изменения архитектоники |
7 |
5,7±2,1 |
4 |
14,3±6,6 |
|
|
контуры тени |
четкие |
10 |
8,20±2,5 |
17 |
60,7±9,2*** |
|
мелкодольчатые |
10 |
8,20±2,5 |
3 |
10,7±5,8 |
|
|
нечеткие, неровные |
60 |
49,2±4,5* |
8 |
28,6±8,5 |
|
|
спикулообразные |
42 |
34,4±4,3*** |
- |
- |
|
|
микрокальцинаты в образовании |
визуализируются |
47 |
38,5±4,4*** |
2 |
7,1±4,9 |
|
отсутствуют |
75 |
61,5±4,4 |
26 |
92,9±3,0*** |
|
|
другие признаки |
утолщение кожи |
59 |
48,4±4,5*** |
1 |
3,6±3,5 |
|
втяжение соска |
29 |
23,8±3,9** |
2 |
7,1±4,9 |
|
|
снижение прозрачности премаммарного пространства |
18 |
14,8±3,2 |
2 |
7,1±4,9 |
|
|
снижение прозрачности железистого «треугольника» |
38 |
31,2±4,2*** |
1 |
3,6±3,5 |
|
|
«дорожка» к соску |
29 |
23,8±3,9*** |
- |
- |
|
|
изменение структуры рисунка |
36 |
29,5±4,1 |
4 |
14,3±6,6 |
|
|
локальная гиперваскуляризация |
61 |
50,0±4,5 |
12 |
42,8±9,4 |
|
|
*различие показателей статистически достоверно (p<0,05) **различие показателей статистически достоверно (p<0,01) ***различие показателей статистически достоверно (p<0,001) |
|||||
Симулировали маммографическую картину рака молочной железы узловая фиброзно-кистозная мастопатия (3,1%), фиброаденомы (3,1%), киста (0,6%).
Обсуждение. В своих наблюдениях мы выявили следующую особенность маммографической картины РМЖ – это четкость контуров опухоли, которая визуализировалась в большем проценте (8,2%) случаев, чем по данным обзора литературы (2%). Несмотря на то, что четкость контуров достоверно больше выявлялась в нашем исследовании при доброкачественных процессах (60,7%), данный признак затруднял маммографическую диагностику РМЖ и являлся отражением сложности и многообразия рентгенологической картины РМЖ, а также проявлением различных механизмов роста опухоли.
Из 160 наблюдений нашего исследования расхождение рентгенологических и гистологических данных наблюдалось у 11 (6,9%) пациенток: из них у 6 (54,5%) больных рентгенологическая картина была ложноположительной и у 5 (45,5%) – ложноотрицательной. Все ложноположительные результаты были обусловлены наличием рентгенологических симптомов, патогномоничных для РМЖ, – неправильная форма тени, нечеткость, неровность контуров узла. Эти маммографические признаки в наших исследованиях симулировали опухолевый процесс в 2 (1,3%) случаях узловой формы фиброзно-кистозной мастопатии, 1 наблюдении с кистой (0,6%) и в 3 (1,9%) случаях при фиброаденомах. На наш
взгляд данные симптомы, встречающиеся при доброкачественных образованиях, как правило, обусловлены одними и теми же морфологическими структурами, являющимися в большинстве случаев фоном, на котором развился процесс. Согласно проведенному исследованию M. Sklair-Levy с соавт. (2001), узлы при фиброзной мастопатии имели на маммограммах неправильную форму в 30% (3 из 10 случаев), нечеткие контуры – в 60% (6 из 10 случаев) и симулировали злокачественность процесса. Необходимо отметить, что так называемый «радиальный рубец», описываемый как локальный фиброз, наиболее часто симулирует РМЖ на маммограммах, так как имеет неправильную (звездчатую) форму и неровные, нечеткие контуры.
В 2 (1,3%) случаях нашего исследования фиброаденомы имели неправильную форму и нечеткие контуры, что, на наш взгляд, было обусловлено интраканаликулярным их развитием, а также наличием пролиферативной фиброзно-кистозной мастопатии в окружающей ткани, наслаивающейся на тень опухоли, что подтверждено патоморфологическими данными. В 1 (50%) из этих 2 случаев имелись микрокальцинаты в опухоли. Сложности интерпретации возникают при атипичных маммографических проявлениях фиброаденом, которые имеют неправильную форму, нечеткие границы и включения микрокальцинатов. Еще в 1 (0,6%) случае фиброаденомы в наших наблюдениях встречались утолщение кожи и снижение прозрачности железистого треугольника, что также затрудняло интерпретацию маммографической картины.
Ложноотрицательные результаты у 3 (60%) женщин были обусловлены высокой плотностью железистого треугольника на маммограммах; еще у 2 (40%) пациенток тень опухолевого узла имела ровные, четкие контуры, однородную структуру, не сопровождалась изменениями со стороны кожи и соска и была расценена, как фиброаденома.
Вывод. Характерными маммографическими признаками рака молочной железы являются нечеткие, неровные (49,2%) и спикулообразные (34,4%) контуры, утолщение кожи (48,4%), затемнение железистого треугольника (31,2%), наличие микрокальцинатов в проекции тени (38,5%) (p<0,05).
Литература:
- Стенина М.Б. Рак молочной железы: некоторые важные научные события и выводы последних лет // Практическая онкология. – 2005. – Т.6, №1. – с. 26–31.
- Харченко В.П., Кешелава В.В., Шайхаев Г.О. и др. Онкогенетические аспекты рака молочной железы // Маммология. – 2007. – №1. – С. 8– 9.
- Schmidt F., Hartwagner K.A., Spork E.B., Groell R. Medical Audit after 26,711 Breast Imaging Studies // Cancer. – 1998 – Vol.83. – P. 2516–2520.
- Заридзе Д.Г. Эпидемиология и скрининг рака молочной железы // Вопросы онкологии. – 2002. – Т.48, № 4-5. – С. 489– 495.
- Полякова О.В. Организационно-методические аспекты скрининга рака молочной железы у женщин на уровне областных (краевых, республиканских) клинических больниц // Вестник рентгенологии и радиологии. – 2005. – №5. – С. 36–40.
- Parkin D.M., Fernаndez L.M. Use of Statistics to Assess the Global Burden of Breast Cancer // The Breast Journal. – 2006. – Vol. 12. – P. S70–S80A.
- Parisky Y. R., Sardi A., Hamm R. et al. Efficacy of Computerized Infrared Imaging Analysis to Evaluate Mammographically Suspicious Lesions // AJR. – 2003. – Vol. 180. – P. 263–269.
- Korn R. L., Yost A. M., May Ch. C. et al. Unexpected Focal Hypermetabolic Activity in the Breast: Significance in Patients Undergoing 18F-FDG PET/CT // AJR. – 2006. – Vol. 187. – P. 81–85.
- Аксель Е.М., Михайлов Э.А. Статистика рака молочной железы в Москве // Вопросы онкологии. – 2005. – Т.51, №6. – С. 656–658.
- Заридзе Д.Г. Канцерогенез. – М.: Медицина, 2004. – 576 с.
- Чиссов В.И., Трахтенберг А.Х. Первично-множественные злокачественные опухоли. – М.: Медицина, 2000г. – С. 67–90.
- Кампова–Полевая Е.Б., Чистяков С.С. Клиническая маммология. Современное состояние проблемы. – М., 2006. – 512 с.
- Хайленко В.А., Комова Д.В., Богатырева В.Н. Диагностика рака молочной железы. – М., 2005. – 240 с.
- Летягин В.П. Первичные опухоли молочной железы. – М., 2005. – С. 17-22.
- Mahoney M.C., Bevers T., Linos E., Willett W.C. Opportunities and Strategies for Breast Cancer Prevention Through Risk Reduction // CA Cancer J Clin. – 2008. – Vol. 58. – P. 347–371.
- Peled R., Carmil D., Siboni-Samocha O., Shoham-Vardi I. Breast cancer, psychological distress and life events among young women // BMC Cancer. – 2008. – Vol. 8. – P. 245–250.
- Джанабекова А.К. Выбор оптимального метода лечения больных с локализованными формами рака молочной железы (St. II-A): автореф. … канд. мед. наук: 14.00.14. – Алматы, 2002. – 30 с.
- Сейтказина Г.Д. Особенности распространенности рака молочной железы в Западно-Казахстанской области // Сборник научных трудов Республиканского научно-практического семинара «Актуальные проблемы онкопатологии репродуктивной системы женщин». – Астана, 2005. – С. 42 – 43.
- Сейтказина Г.Д. и др. Показатели онкологической службы Республики Казахстан в 2011 году: статистические материалы. – Алматы, 2012. – 52 с.