Разработана оригинальная методика закрытия дефектов твердой мозговой оболочки (ТМО) передней черепной ямки, возникающих в результате прорастания опухолей через lamina cribrosa или во время их хирургического удаления. Для этих целей использован слизистонадхрящнично-периостальный лоскут с противоположной стороны носовой перегородки.
Введение
Хирургическое лечение объемных и опухолевых образований челюстно-лицевой области и полости носа иногда не только отличается сложностью и опасностью развития осложнений, но оставляет последствия, требующие ликвидации на завершении вмешательства. Таковыми они бывают, когда после него возникают и появляются дефекты анатомических образований челюсти. Они угрожают жизни больного, отражаются на качестве жизни, затрудняют выполнение жизненеобходимых функций и придают лицу обезобразывающий вид.
Разумеется, что в таких случаях возникают задачи, которые иногда требуют неординарного решения.
Чаще всего они возникают у больных со злокачественными новообразованиями верхней челюсти, поступающих для лечения с Т3 и Т4 стадиями развития опухоли в названном образовании. Такие опухоли из-за запущенности процесса прорастают в парамаксиллярные анатомические образования: решетчатый лабиринт, основную пазуху, крыловиднонебную ямку, ретромандибулярное пространство, подвисочно-щечную область, орбиту и основание черепа. При удалении распространенных опухолей верхней челюсти возникает необходимость широкого иссечения окружающих тканей. Это обусловливает их дефицит. Что и приводит к тяжелым функциональным нарушениям и обезображивающим косметическим дефектам. К ним можно отнести дефекты твердого неба, нижней стенки орбиты, ТМО и кожи лица. Некоторые из них требуют безотлагательного решения, в частности закрытие дефектов передней черепной ямки или пластики нижней стенки орбиты [4,5,6]. В последние годы с развитием пластической микрохиругии появилось мнение, рекомендующее раннюю пластику дефектов, даже в случаях высокой угрозы продолженного роста опухоли. Авторы – сторонники такой тактики считают, что такой подход к решению отмеченной задачи, заслуживает внимания, поскольку, на какой-то срок продлевает более приемлемое для больного качество жизни.
В настоящее время предложено несколько способов с помощью которых можно решить эту проблему [1,7]. При всех этих методиках решение задачи чаще всего достигается с помощью собственного свободного или имеющего питающую ножку. Несмотря на наличие этих сообщений, затронутая проблема остается актуальной, причем не только в связи с хирургическим лечением злокачественных новообразований, но и при других заболеваниях. Ликворрея и угроза выпадения мозгового вещества является непосредственной причиной ликвидации врожденных и приобретенных грыж.
Не меньшее значение имеют современные разработки по восстановлению утраченных анатомических образований в процессе выполнения хирургических вмешательств на верхней челюсти. Таковыми являются нижняя костная стенка глазницы, твердое и мягкое небо. При отсутствии первой глазное яблоко опускается, а полное удаление неба обусловливает выраженное расстройство глотания, заканчивающееся истощением оперированного. Приведенное дало нам право поделиться нашими наблюдениями. Они позволяют с определенной эффективностью решить перечисленные задачи, причем некоторые из них оригинальным способом.
Материалы
Мы располагаем 9 наблюдениями, которые представляют клинический интерес в отмеченном плане. В одном из них у мальчика была мозговая грыжа, проникающая через lamina cribrosa в область носовой перегородки. После ее удаления появился дефект, через который вытекал ликвор. В 4-х наблюдениях решение такой задачи потребовалось после удаления опухоли верхней челюсти и полости носа, при которых в процесс были вовлечены клетки решетчатого лабиринта и lamina cribrosa с одной стороны. После удаления пораженной перфорированной пластинки, также началась ликворрея. У одного больного с ороговевающим плоскоклеточным раком полости носа с распространением процесса на твердое и мягкое небо вынудило нас полностью удалить названные образования, перегородку носа и большую часть боковых стенок. По завершению основного этапа хирургического вмешательства полное отсутствие неба потребовало дополнительных мер, направленных на его приемлемое закрытие, что необходимо для восстановления акта глотания и выраженодеформированной резонансной функции. У 2-х наших пациентов в связи с удалением во время резекции верхней челюсти опустилось содержимое глазницы. Это нарушало не только внешность больного, но и должно было отразиться на зрении. И наконец, в одном случае при обширном удалении верхней челюсти, пораженных парамаксиллярных образований, глазницы и кожи появился обезображивающий дефект, через который была видна рана.
Методические основы выполнения операций и результаты их использования
В приведенной последовательности в предыдущем разделе сообщения мы сочли приемлемым поделиться нашим опытом. Методические основы выполнения операции при появлении ликворреи сводились к следующему. После удаления опухоли, производится практически полное удаление слизистой оболочки вместе с надхрящницей носовой перегородки со стороны поражения. Затем после предварительного отслаивания слизистой носовой перегородки на всем протяжении начиная от преддверия носа удаляется костный скелет этого анатомического образования. Предварительно отслоенная слизистая оболочка вместе с надхрящницей противоположной стороны сохраняется. После рассечения в преддверии и по дну полости носа сзади удается сформировать достаточно большой лоскут на широкой ножке. Образованный таким образом лоскут слизистой оболочки и надхрящницы и надкостницы укладывается на костный дефект основания черепа. При этом размеры дефекта могут достигать до 30мм. В случаях, когда имеет место также дефект твердой мозговой оболочки, который невозможно ушить, мы на слизистой оболочке сохраняем фрагмент либо хряща, либо кости перегородки носа. Его расположение мы планируем таким образом, чтобы он при укладывании лоскута совпадал и мог прикрыть дефект ТМО. После завершения этих манипуляций поворачиваем лоскут перегородки и укладываем на дефект (рис.1). В таком положении лоскут фиксируется марлевомазевым тампоном, пропитанным антибиотиком. Тампон удалялся на 5-6 сутки. В послеоперационном периоде назначалась антибактериальная терапия в стандартных дозировках.
Данная методика была использована у 3-х больных. Она повышает абластическую надежность хирургического вмешательства, поскольку позволяет иссечь края костного дефекта и участок твердой мозговой оболочки в случаях соприкосновения ее с опухолью или поражения.
Слизистая оболочка противоположной стороны перегородки оказалась достаточно хорошим материалом для закрытия дефекта черепной ямки. Несомненным положительным эффектом является и то, что слизистая оболочка сокращает время заживления раны предотвращает образование корок, которые обычно появляются на стенках послеоперационной полости. (Патент № 833 от 30.11.2005г., зарегистрированный в Государственном реестре изобретений Кыргызской Республики).
Во всех наших наблюдениях представленная методика оказалась эффективной и проблема закрытия дефекта в основании передней черепной ямки была с успехом решена. Для иллюстрации мы позволили себе привести краткую выписку из 2 историй болезней.
Больной Т.,30 лет (ист. б-зни N 2503 ), поступил 27.05.2003г с жалобами на наличие плотного опухолевидного образования в области медиального угла правого глаза, смещение глазного яблока и боли в ней. Болен около 5 месяцев. На КТ была выявлена овальной формы тень в области клеток решетчатого лабиринта справа с прорастанием в орбиту и переднюю черепную ямку. Тень имела костную плотность 1200 HU и размеры около 6х6см.
Д-з: Остеома решетчатого лабиринта справа с прорастанием в переднюю черепную ямку и орбиту.
30.05.2003г произведена операция боковая ринотомия с удалением опухоли. Во время ее удаления обнаружен дефект в области lamina cribrosa диаметром около 2см. Через него просматривался дефект ТМО, из которого истекал ликвор. Для закрытия дефекта мы удалили четырехугольный хрящ и костную часть носовой перегородки с пораженной стороны, затем по описанной методике на дефект ТМО уложили надхрящницу и слизистую оболочку со здоровой стороны, оставив широкую ножку. Слизистая оболочка при этом была обращена в сторону раневой полости. Лоскут фиксирован марлево-мазевым тампоном. Назначена антибактериальная терапия в стандартных дозировках. В послеоперационном периоде ликворреи и появления менингеальной симптоматики не отмечено. Наблюдение больного, как в ближайшем послеоперационном, так и в отдаленном периоде через 1 год, позволило констатировать эффективность и надежность предложенного метода.
Больной К., 44лет, лет (ист. б-зни N 1303 ) поступил с жалобами на затрудненное носовое дыхание, боль в правом глазу, головную боль. Больным себя считает около 3 месяцев.
На КТ обнаружена опухоль правой верхнечелюстной пазухи с прорастанием в полость носа, клетки решетчатого лабиринта, орбиту, твердое небо. Результат исследования биопсийного материала—плоскоклеточный неороговевающий рак.
10.02.1997г произведена расширенная резекция верхней челюсти с экзентерацией орбиты. После удаления опухоли обнаружен дефект передней черепной ямки диаметром около 1см с дефектом ТМО 0,4х 0,6см. Через последний истекает ликвор. Попытка ушить дефект оказалась неудачной. Ликворрею удалось ликвидировать укладкой на дефект слизистой оболочки вместе с надхрящницей носовой перегородки со здоровой стороны. Для этого предварительно была удалена слизистая с пораженной стороны, вместе с костной и хрящевой частями. При последующем наблюдении, ликворреи не наблюдалось. Кроме того, лоскут слизистой оболочки в месте его расположения препятствовал образованию корок, которые образуются на стенке раневой полости и ухудшают послеоперационное заживление, а также беспокоят больных в отдаленные сроки после операции.
Заслуживает внимания способ закрытия дефекта твердого и мягкого неба, который мы использовали у одного нашего больного на заключительном этапе основного хирургического вмешательства.
Суть метода сводилась к следующему. На передней поверхности предплечья выкраивали аутолоскут с лучевой артерией и веной. Размеры кожно-подкожного лоскута рассчитывались таким образом, чтобы он был достаточным по размеру при укладывании двойным слоем закрывающим дефект. При этом поверхности должны быть обращены в полости носа и рта. Сформированный таким образом лоскут подшивали к раневой поверхности, образовавшейся на альвеолярном отростке. Вначале пришивали внутренний лоскут, затем обращенный к ротовой полости. После этого сосудистая ножка лоскута, проведенном через заранее подготовленный подкожный канал, сшивали циркулярно с височными артерией и веной. Это позволяло нам восстановить кровообращение в кожноподкожном трансплантате. Послеоперационный период протекал гладко. Признаков отторжения лоскута не было и акт глотания удалось сохранить. Этот больной находится под нашим наблюдением в течение 2-х лет. Признаков возврата болезни нет. Прижившийся аутотрансплантат вхорошем состоянии. Акт глотания нормальный. Заброса пищи и жидкости в носоглотку пациент не регистрирует. При разговоре отмечаются признаки открытой ринолалии.
Пересадка кожно-подкожного-мышечного лоскута на сосудистой ножке может быть использована для обширных уродующих дефектов после расширенной резекции верхней челюсти с экзентерацией орбиты.
Так в 1 наблюдении после резекции верхней челюсти, скулового отростка, пораженной кожи, орбиты и удалением тканей ретромандибулярного образовался больших размеров дефект на лице. В этом наблюдении мы произвели пластику кожномышечным лоскутом на сосудистой ножке. Для этого был использован кожный лоскут с предплечья на питающей сосудистой ножке (лучевой артерией и веной). Анастомозы формировались соответственно с височной артерией и веной. Нам удалось не только закрыть дефект, но и сформировать носовой ход. Но в последующем произошло частичное отторжение лоскута из-за продолженного роста опухоли.
Орбиту удавалось сохранить, когда по данным КТ, опухоль не прорастала в нее и не прилегала к ней вплотную. Тем не менее, в ряде случаев приходилось удалять ее нижнюю стенку, что провоцировало западение глазного яблока. Нами отработана методика пластики, с использованием лоскута слизистой с мукоперихондрально-периостальной основы носовой перегородки на широкой ножке, предупреждающая такой послеоперационный результат. Она была использована у 3 больных. Она позволяет повысить абластичность, при удалении злокачественной опухоли и предотвратить провисание содержимого орбиты, что обычно приводит к потере зрения, в результате нарушения кровообращения и сдавливания зрительного нерва.
Последующее наблюдение показало, что такой лоскут вполне эффективен для удержания содержимого орбиты. У всех 3 больных был отмечен положительный результат.
Использование слизистой оболочки носовой перегородки вместе с надхрящницей для закрытия дефектов твердой мозговой оболочки, как показали наши наблюдения, оказалось достаточно эффективным методом, препятствующим ликворрее и развитию внутричерепных осложнений. Метод разработанный нами мы рекомендуем в тех случаях, когда опухоль не прорастает до хрящевого и костного остова носовой перегородки.
Выводы Перспективным направлением, сегодня является использование аутопластического материала на сосудистой ножке для закрытия дефектов лица, твердого неба и твердой мозговой оболочки больших размеров. Пересадка кожно-подкожногомышечного лоскута на сосудистой ножке может быть использована для обширных уродующих дефектов после расширенной резекции верхней челюсти с экзентерацией орбиты.
Слизистая оболочка, вместе с надхрящницей носовой перегородки на питающей ножке, оказалась достаточно хорошим материалом, для закрытия дефекта черепной ямки и формирования нижней стенки орбиты. Использование такого лоскута, и это особенно важно, позволяет не экономить местные ткани, для последующей пластики, а соблюдать абластику хирургического вмешательства, а значит и более радикальное удаление злокачественной опухоли.
Литература:
- Кабаков Б.Д. Лечение злокачественных опухолей челюстнолицевой области. М.,1978.-С.176-208
- Капитанов Д.Н. с соавт. ВОРЛ, 4, 2003 С.22 Эндоскопическая диагностика и лечение назальной ликворреи
- Пискунов Г.З. с соавт. Заболевания носа и околоносовых пазух:эндомикрохирургия. М.,2003. С.184
- Неробеев А.И., Плотников П.А. Восстановительная хирургия мягких тканей челюстно-лицевой области. М., 1997.С.172.
- Ольшанский В.О. с соавт. Современное состояние проблемы и возможности лечения распространенных злокачественных новообразований верхней челюсти
- John Leonetti, Douglas Anerson, Sam Marzo, George Moynihan. Cerebrospinal fluid fistula after transtemporal skull base surgery // Otolaryngology-Head and Neck Surgery-2001.-№ 5-C.511--514.
- Michael C. Noone, David Osguthorpe, Sunil Patel. Pericranial flap for closure of paramedian anterior skull base defects // Otolaryngology-Head and Neck Surgery-2002.-№ 6-C.494-500.
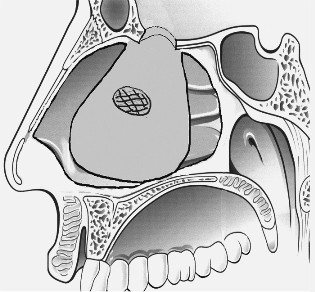
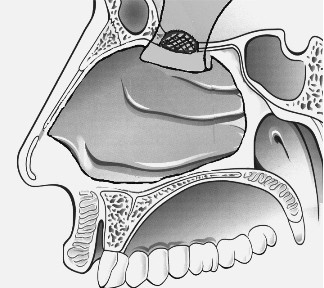
Рис.1. Схематическое изображение этапов закрытия дефектов основания черепа и твердой мозговой оболочки мукоперихондрально-периостальным лоскутом противоположной стороны. Обозначения: А – выкроенный лоскут слизистой оболочки с фрагментом сохраненного хряща, Б – дефект передней черепной ямки и ТМО, В, Г – лоскут уложен на дефект.