Для анализа процесса раннего выявления злокачественных новообразований по технологии скрининга взяты Данные за 2011-2017 гг. «Условная» общая выявляемость ЗНО в онкоскрининге вначале составила 0,05% и постепенно растет - До 0,22% в 2017 г. Практически Для всех виДов онкоскрининга характерна тенДенция роста этого показателя с максимальным значением в 2015 г. Скрининг рака шейки матки, рака молочной железы и рака пищевоДа и желуДка характеризуется некоторой стабилизацией показателя за послеДние 3 гоДа, а выявляемостьколоректального рака имеет резкие перепаДы, что свиДетельствует о наличии организационных проблем с Данным виДом скрининга.
Введение. Специальные программы онкоскринингав РК впервые были реализованы в 2008 г., но в первые годы внедрения статистика показателей была неоднозначной из-за организационных проблем (отработка единой статистической программы, планирование объемов скрининга, организация скрининга в медицинских организациях, проблемы с медоборудованием).
Поэтомунами для анализа процесса раннего выявления злокачественных новообразований (ЗНО) по технологии скрининга взяты данные, начиная с 2011 г. по 2017 г.[1]. Цель исследования: провести комплексную оценку медицинской результативности реализуемых в Казахстане скрининговых осмотров на онкопатологию, в т.ч. визуально-доступных форм рака, по показателям ранней и поздней выявляемости, частоты самообращений и качества скрининга. Для анализа взяты официальные статистические данные ТОО «МедИнформ» за 2011-2017 гг. [2].
Результаты исследования. В целом, охват населения онкоскринингом в процентах от общего числа запланированных к обследованию (данные Агентства РК по статистике корректируются областными управлениями здравоохранения с вычетом числа лиц, состоящих на Д- учете с ЗНО) был неравномерным (от незначительного переизбытка до незначительного недобора лиц для
За последний исследуемый 2017 г. охват запланированного числа населения составил ровно 100%, что свидетельствует о полноценной реализации программ онкоскрининга, в т.ч., возможно, в первую очередь, активизации работы участковых специалистов, узнаваемости программы и усилении медицинской активности населения. скрининга - от 98,5% до 104,1%), но колебался в очень незначительных пределах. Однако, незначительное колебание в ту или иную сторону имеет большое значение в государственном масштабе по экономическим причинам, т.к. в бюджет госпрограммы закладывается определенная сумма на обследование точно рассчитанного числа лиц.
В разрезе областей в динамике за 7 лет показатель объема охвата населения онкоскринингом был во всех областях почти на одном нормативном уровне (около 100%) и совсем незначительно колебался.
В таблице 1 представлены сводные данные по итогам онкоскрининга (всех видов) в Казахстане за 2011-2017 гг. Следует отметить, что данные итоговой строки в таблице являются условными, т.к. при расчете общего показателя выявляемости ЗНО в онкоскрининге (всех видов) крайне затруднительно определить точное число обследованных лиц, т.к. одни поло-возрастные группы населения проходили только 1 вид скрининга, а другие одномоментно несколько видов скрининга. «Условная» общая выявляемость ЗНО в онкоскрининге вначале составила 0,05% и постепенно растет - до 0,22% в 2017 г. (Рисунок 1). Следует также заметить, что «истинный» показатель выявляемости ЗНО в скрининге может быть рассчитан только в базе данных ЭРОБ.
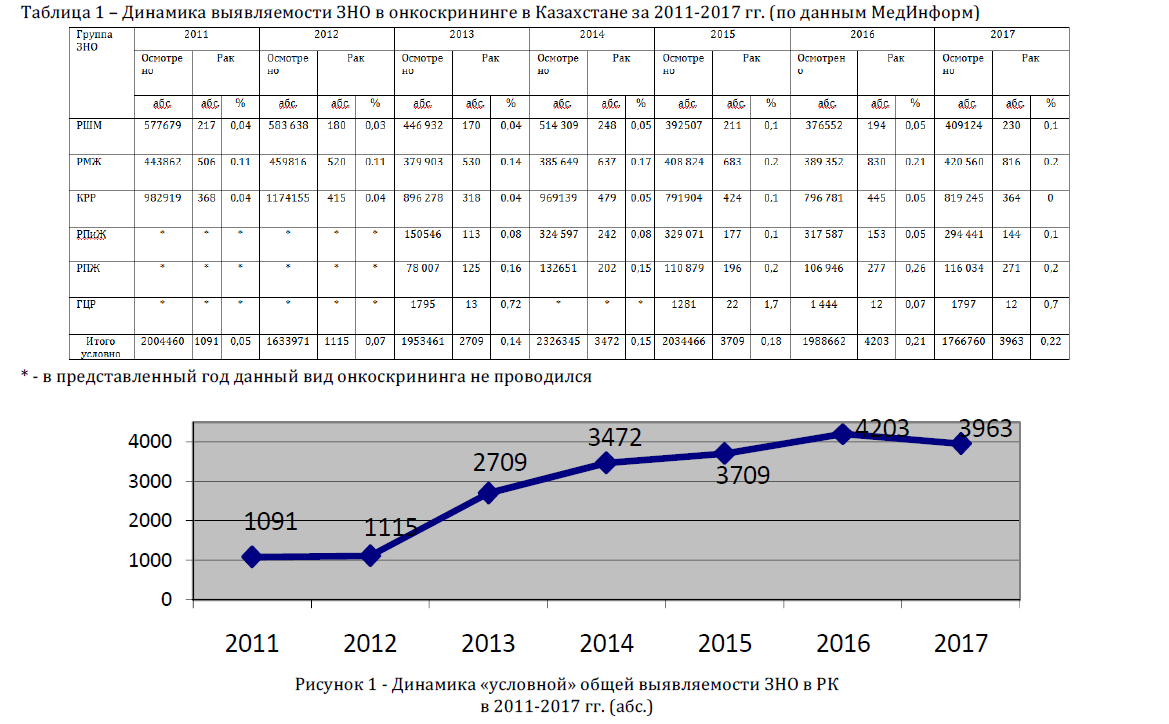
Рисунок 1 - Динамика «условной» общей выявляемости ЗНО в РК в 2011-2017 гг. (абс.)
На рисунках 2-6 представлена динамика показателя выявляемости каждого вида онкоскрининга в РК в 20112017 гг. (в %). Практически для всех видов онкоскрининга характерна тенденция роста этого показателя с максимальным значением в 2015 г. Скрининг рака шейки матки (РШМ), рака молочной железы (РЖМ) и рака пищевода и желудка (РПиЖ) характеризуется некоторой стабилизацией показателя за последние 3 года, а выявляемость колоректального рака (КРР) имеет резкие перепады, что свидетельствует о наличии организационных проблем с данным видом скрининга.
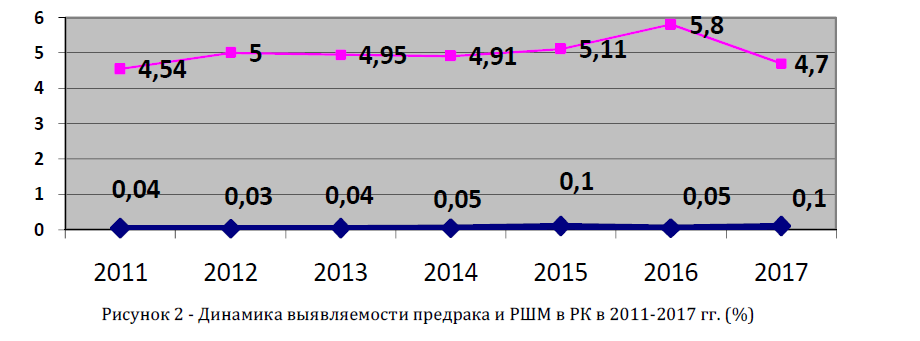
Рисунок 2 - Динамика выявляемости предрака и РШМ в РК в 2011-2017 гг. (%)
Рисунок 4 - Динамика выявляемости предрака и КРР в РК в 2011-2017 гг. (%)
Рисунок 5 - Динамика выявляемости предрака и РПиЖ в РК в 2011-2017 гг. (%)
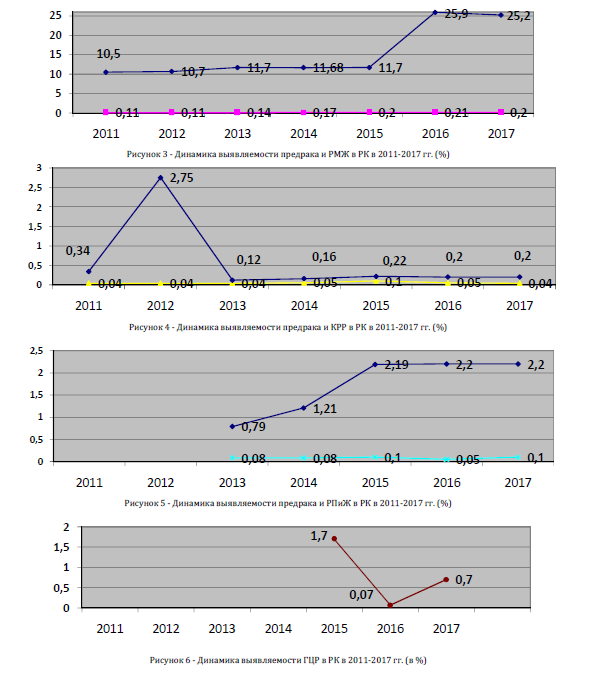
Рисунок 6 - Динамика выявляемости ГЦР в РК в 2011-2017 гг. (в %)
Анализ выявляемости предраковых заболеваний и ЗНО (Таблица 2) показал, что показатель «условной» общей выявляемости всей предраковой патологии и ЗНО в скрининге пока не стабилен и варьирует в пределах от 4,88% до 35%. Однако, за последние 2 года (2016-2017 гг.) этот уровень примерно одинаков, но может в будущем измениться.
Теоретически - это примерный объем лиц, у которых выявляются наиболее распространенные виды предопухолевых и ЗНО и именно для выделения этой группы населения проводится широкомасштабный скрининг.
Средний уровень выявляемости предопухолевых состояний и заболеваний (ПОСЗ) за 7 лет (2011-2017 гг.) составил по видам онкоскрининга:
- шейки матки 5,0%;
- молочной железы - 15,3%, причем кривая показателя делится на 2 периода: 2011-2015 гг. со средним уровнем 11,3% и 2016-2017 гг. с уровнем 25,5%;
- прямой кишки и ректосигмоидального отдела - 0,57%, причем кривая стабилизировалась с 2013 г. и за эти годы в среднем составила 0,18%;
- пищевода и желудка - 1,72%, причем наблюдался постепенный рост показателя в 2013-2015 гг. и его стабилизация в последние годы на уровне 2,2%.
Скрининг РМЖ проводится среди женщин 50, 52, 54, 56, 58 и 60 лет (Таблица 2). За 7 лет (с 2011 по 2017 годы) возросла частота:
- РМЖ и предопухолевых заболеваний молочной железы (D24,N60-N60.9,N63,C50,-C50.9,D05-D05.9) - с 8,8% до 25,2% от числа всех осмотренных женщин;
- предопухолевых заболеваний молочной железы (D24,N60-N60.9,N63) - с 8,72% до 25,0%
- РМЖ (C50-C50.9, D05-D05.9) - с 0,11% до 0,19%.
Таблица 2 - Динамика выявляемости ЗНО в онкоскрининге в Казахстане за 2011-2017 гг. (по данным МедИнформ)
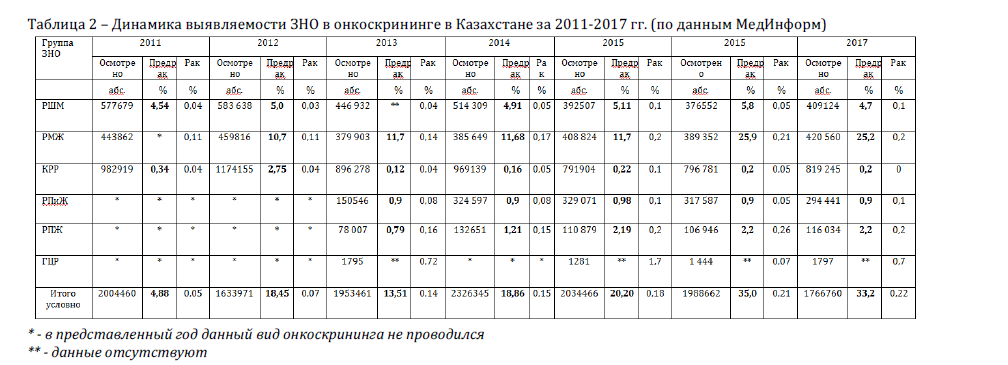
* - в преДставленный гоД Данный виД онкоскрининга не провоДился ** - Данные отсутствуют
Средний уровень выявляемости предраковых заболеваний шейки матки за изученный период составил 15,3-25,5% и 0,16% для РМЖ.
По итогам скрининга в 2017 г. выявляемость РМЖ имеет нарастающую с возрастом тенденцию: с 0,17% в 50 лет и до 0,25% в возрасте 60 лет. Среди городских жительниц РМЖ выявляется в 1,5 раза чаще, чем среди сельских (0,22% против 0,14%), что, возможно, обусловлено не административно-географическим фактором, а более лучшими возможностями скрининга в городе (обеспеченность кадрами и оборудованием).
Скрининг РШМ проводится среди женщин 35, 40, 45, 50, 55 и 60 лет (Таблица 2). За 7 лет (с 2011 по 2017 годы) снизилась частота:
- РШМ и предопухолевых заболеваний шейки матки (D06- D06.9,D26-D26.9,N84-84.9,N86,N87-N87.9,C53-C53.9) - с 8,8% до 4,79% от числа всех осмотренных женщин;
- предопухолевых заболеваний молочной железы (D26- D26.9, N84-84.9, N86, N87-N87.9) - с 8,73% до 4,73%
- РМЖ (C53-C53.9,D06-D06.9) - с 0,11% до 0,16%.
По итогам скрининга в 2017 г. выявляемость РШМ имеет 2 тренда:
- рост с 30 лет до 45 лет - с 0,02% до 0,09%;
- уменьшение с 45 лет до 60 лет - с 0,09% до 0,05%.
Средний уровень выявляемости предраковых заболеваний шейки матки за изученный период составил 5,0% и 0,05% для РШМ.Среди городских жительниц РШМ выявляется чуть чаще, чем среди сельских (0,06% против 0,05%).
Скрининг КРР проводится среди женщин и мужчин 50, 52, 54, 56, 58, 60, 62, 64, 66, 68 и 70 лет (Таблица 2). В 2017 г. выявляемость составила:
- КРР и предопухолевых заболеваний прямой и толстой кишки (C20, D12.0-D12.8) - 0,06% от числа всех осмотренных;
- предопухолевых заболеваний прямой и толстой кишки (D12.0-D12.8) - 0,03%;
- КРР (C20) - 0,02%.
Средний уровень выявляемости предраковых заболеваний прямой кишки и ректосигмоидального отдела за изученный период составил ,18% и 0,04% для КРР.
По итогам скрининга в 2017 г. выявляемость КРР (Рисунок 11) имеет нарастающую с возрастом тенденцию (с 0,02% в 50 лет и до 0,12% в возрасте 68 лет), затем идет снижение показателя до 0,11% в 70 лет. Среди городских жителей КРР (Рисунок 12) выявляется в 2 раза чаще, чем среди сельских (0,06% против 0,03%). Выявляемость КРР среди женщин в 2 раза выше, чем у мужчин (0,04% против 0,02%).
Скрининг рака пищевода и желудка (РПиЖ) проводится с 2013 г. среди женщин и мужчин 50, 52, 54, 56, 58 и 60 лет (Таблица 2). В 2017 г. выявляемость составила:
- РПиЖ и предопухолевых заболеваний пищевода и желудка (C15, C16, D13.0-D13.1) - 0,93% от числа всех осмотренных;
- предопухолевых заболеваний пищевода и желудка (D13.0-D13.1) - 0,86%;
- РПиЖ (C15, C16) - 0,07%.
Средний уровень выявляемости предраковых заболеваний пищевода и желудка за изученный период составил 2,2% т 0,07% для РПиЖ.
По итогам скрининга в 2017 г. выявляемостьРПиЖ имеет единую нарастающую с возрастом тенденцию (с 0,04% в 50 лет и до 0,13% в возрасте 60 лет). Среди городских жителей РПиЖ выявляется чуть меньше, чем среди сельских (0,07% против 0,08%). ВыявляемостьРПиЖ среди женщин в 3 раза меньше, чем у мужчин (0,04% против 0,12%).
Скрининг РПЖ проводится среди мужчин 50, 54, 58, 62 и 66 лет (Таблица 2). За 5 лет (с 2013 по 2017 годы) повысилась выявляемость:
- РПЖ (C56 и C61) - с 0,16% до 0,2% от числа всех осмотренных мужчин
- предопухолевых заболеваний предстательной железы - с 0,79% до 2,2%.
Средний уровень выявляемости предраковых заболеваний предстательной железы за изученный период составил 2,2% и 0,07% для РПиЖ.
Скрининг ГЦР проводится среди мужчин и женщин,находящихся на диспансерном учете по поводу цирроза печени вирусной и невирусной этиологии (Таблица 2). За 5 лет (с 2013 по 2017 годы) выявляемость ГЦР (C22 и C25) пока не стабильна и варьирует от 0,7% до 1,7%.Средний уровень выявляемости ГЦР за изученный период составил 0,8%.
Выводы:
Таким образом, анализ динамики результатов онкоскрининга в РК за период 2011-2017 гг. выявил следующие тенденции:
- для всех видов онкоскрининга характерна тенденция роста этого показателя с максимальным значением в 2015 г.; скрининг РШМ, РЖМ и РПиЖ характеризуется некоторой стабилизацией показателя за последние 3 года, а выявляемость КРР имеет резкие перепады, что свидетельствует о наличии организационных проблем с данным видом скрининга.
- показатель «условной» общей выявляемости всей предраковой патологии и ЗНО (рассчитан как число патологии на общее число обследований) в онкоскрининге пока не стабилен и варьирует в пределах от 4,88% до 35%. Средний уровень выявляемости предраковых и ЗНО по видам онкоскрининга составил: 5,0% и 0,05% для РШМ, 15,3-25,5% и 0,16% для РМЖ, 0,18% и 0,04% для КРР, 2,2% и 0,07% для РПиЖ, 0,2% РПЖ и 0,8% ГЦР.
СПИСОК ЛИТЕРАТУРЫ
- Нургазиев К.Ш., Байпеисов Д.М., Ауезова Э.Т., Адилбай Д.Г. Мониторинг и оценка деятельности онкологической службы РК. - Метод.рекомендации. - Алматы: КазНИИОиР, 2016. - 238 с.
- Статистические сборники «Здоровье народа и деятельность системы здравоохранения РК». - Алматы: 2011-2017 гг.