В статье описан редкий случай собственного наблюдения аутосомно-рецессивного синдрома Шегрена-Ларссона. Представленное авторами наблюдение иллюстрирует клинические симптомы данного заболевания: врожденный ихтиоз, умственная отсталость, спастический тетрапарез (преимущественно нижний парапарез); фотографии пациента с ихтиозом и компьютерные томограммы с очагами лейкодистрофии, подтверждающие данное заболевание.
Актуальность: Синдром Шегрена-Ларссона описан шведскими неврологами K. G. T. Sjogren, 1896-1974, и T. K. Larsson, 1905-1998) - наследственное заболевание: ихтиоз с преимущественным поражением лица и сгибательных поверхностей конечностей; глубокая умственная отсталость; спастические параличи. В ряде случаев описаны гипертелоризм, истончение роговицы, пигментная дегенерация сетчатки, гипоплазия зубов, низкий рост за счет метафизарной дисплазии, кифоз, судороги. Типнаследования - аутосомно-рецессивный. Лечение симптоматическое [1].
Ген синдрома Шегрена-Ларссона SLS, FALDH локализован на хромосоме 17р 11.2. Для того, чтобы ребенок получил SLS, оба родителя должны быть носителями гена SLS. Если они являются носителями, то их ребенок имеет 1/4 шанс получить болезнь [2, 3]. Распространенность
наследственных спастических параплегий (НСП) варьирует в пределах 3,8:100 000 в общей популяции (1,95:100 000 для доминантных форм НСП и 1,88:100 000 для рецессивных) [4, 5]. Синдром Шегрена-Ларссона характеризуется спастическим парезом или параличом конечностей с тяжелой умственной отсталостью, иногда эпилептическими припадками джексоновского типа и пигментным ретинитом в области макулы [6]. Специфическим клиническим проявлением данного синдрома являются врожденные изменения кожи в виде ихтиоза [2, 5, 6]. Ихтиоз проявляется как ихтиозиформная эритродермия и поражает все сгибательные поверхности конечностей, ладоней и стоп [2]. Дебют спастической параплегии может приходиться на грудной возраст или может быть отсрочен вплоть до 10 лет [2]. Большинство больных самостоятельно не ходят из-за спастического пареза ног [5]. Двигательные расстройства имеют стационарное течение, напоминая клинику детского церебрального паралича (ДЦП) [2]. Умственная отсталость не нарастает, у 30-50% больных наблюдаются эпилептические припадки [2, 5]. Патологоанатомические исследования обнаруживают дегенерацию нейронов коры полушарий большого мозга, мозжечка и базальных ганглиев с демиелинизацией белого вещества в области кортикоспинальных и вестибулоспинальных трактов. Нейровизуализация обнаруживает изменения белого вещества мозга разной степени и локализации - очаги в перивентрикулярных областях либо множественные, диффузно разбросанные в белом веществе с тенденцией к слиянию. Патогномоничный ранний признак - пигментная дегенерация сетчатки. Еще один факультативный симптом - умеренная низкорослость [2].
Собственное наблюдение. Больной Ж., обследован в Университетской клинике «Аксай» неврологическом отделении в возрасте 6 лет. Родители - казахи, брак неродственный. С рождения у ребенка имеются выраженные симптомы ихтиоза: покраснение, сухость, шелушение, отечность, в связи, с чем состоит на диспансерном учете у дерматолога с диагнозом: «Врожденный ихтиоз». Ребенок задерживается в психомоторном развитии. С 1,2 года отмечаются приступы судорог джексоновского характера. В возрасте 2-х лет поставлен диагноз: «ДЦП, спастическая диплегия. Задержка психоречевого развития. Симптоматическая эпилепсия». Двигательные расстройства носят прогрессирующее течение, с 4-лет присоединилась спастичность в руках, а со временем развился спастический тетрапарез. Наследственность отягощена - старший брат страдает врожденным ихтиозом.
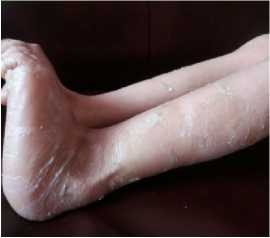
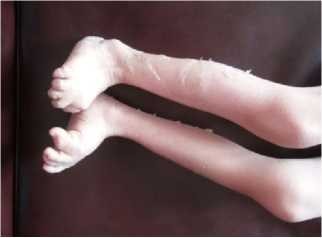
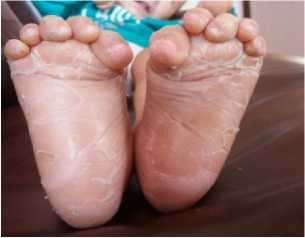 При осмотре отмечены выраженные симптомы ихтиоза: сухие корочки и чешуйчатое шелушение в виде рыбьей чешуи распространённого характера, больше выраженные в дистальных отделах конечностей и минимальные на лице; пигментация кожи местами обычная, местами легкая эритема (рисунки 1-6).
При осмотре отмечены выраженные симптомы ихтиоза: сухие корочки и чешуйчатое шелушение в виде рыбьей чешуи распространённого характера, больше выраженные в дистальных отделах конечностей и минимальные на лице; пигментация кожи местами обычная, местами легкая эритема (рисунки 1-6).
Рисунок 1
Рисунок 2
Рисунок 3
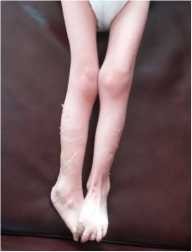
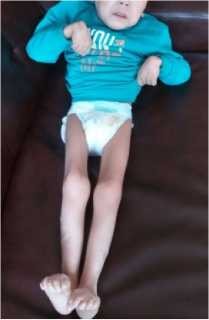
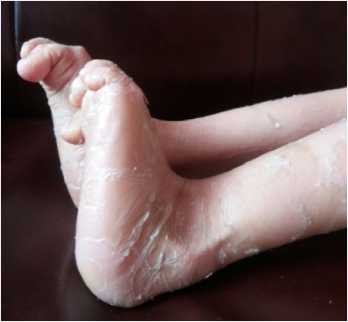 В неврологическом статусе: спастический тетрапарез (грубее нижний парапарез); мальчик не ходит, не опирается на ноги. У ребенка выражен гипертонус во всех конечностях, грубее в нижних. Сухожильные рефлексы высокие с рук и ног, D=S. Положительные патологические экстензорные стопные рефлексы с обеих сторон, клонус стоп. Мальчик знает близких, вступает в эмоциональный контакт, понимание речи ограничено, выполняет только простые инструкции. Речь, навыки опрятностей, самообслуживания отсутствуют, имеет место выраженная умственная отсталость. Окулист: пигментная дегенерация сетчатки, ретинопатия. На электроэнцефалографии регистрируется генерализованная дизритмия.
В неврологическом статусе: спастический тетрапарез (грубее нижний парапарез); мальчик не ходит, не опирается на ноги. У ребенка выражен гипертонус во всех конечностях, грубее в нижних. Сухожильные рефлексы высокие с рук и ног, D=S. Положительные патологические экстензорные стопные рефлексы с обеих сторон, клонус стоп. Мальчик знает близких, вступает в эмоциональный контакт, понимание речи ограничено, выполняет только простые инструкции. Речь, навыки опрятностей, самообслуживания отсутствуют, имеет место выраженная умственная отсталость. Окулист: пигментная дегенерация сетчатки, ретинопатия. На электроэнцефалографии регистрируется генерализованная дизритмия.
Рисунок 4
Рисунок 5
Рисунок 6
Компьютерная томография головного мозга: расширены все экстрацеребральные ликворные пространства, включая конвекситальные борозды и сильвиевы щели; расширены боковые желудочки. В перивентрикулярных отделах белого вещества в обоих полушариях выраженное снижение плотности до 8-13 НИ. Атрофические и демиелинизирующие изменения в обоих полушариях (рисунки 7-8).
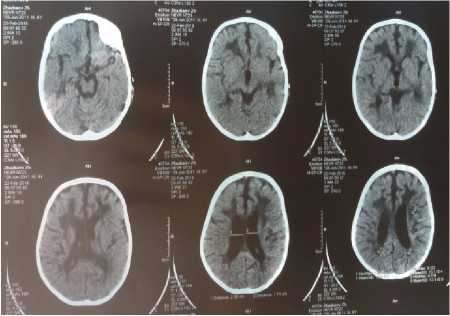
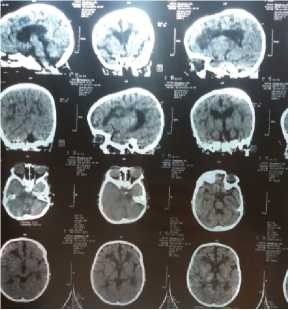 Выводы: Сочетание умственной отсталости, спастического тетрапареза (с преобладанием нижнего парапареза) и ихтиоза указывает на синдром Шегрена-Ларссона. Выявленные очаги лейкодистрофии на КТ головного мозга подтверждают данное заболевание. Кроме основных симптомов синдрома Шегрена-Ларссона у пациента выявлены другие патогномоничные симптомы: эпилептические припадки, ретинопатия, низкорослость (рост пациента 88 см). Представленное наблюдение иллюстрирует о необходимости своевременной дифференциальной диагностики синдрома Шегрена- Ларссона со спастическими формами ДЦП, т.к. неврологическая симптоматика данного заболевания схожа с клиникой ДЦП. Этиологического лечения не существует. Как и при всех аутосомно-рецессивных заболеваниях избежание близкородственных браков является профилактической мерой, способной уменьшить число случаев синдрома Шегрена-Ларссона. Спастические формы ДЦП в первую очередь нужно дифференцировать с наследственными спастическими параплегиями с аутосомно-рецессивным и аутосомно-доминантным типами наследования. С целью исключения лейкодистрофии необходимо проведение нейровизуализации: МРТ головного мозга. Синдром Шегрена-Ларссона редкое заболевание, однако, даже при отсутствии семейного анамнеза не представляет трудности в диагностике по основным клиническим (патогномоничным) признакам.
Выводы: Сочетание умственной отсталости, спастического тетрапареза (с преобладанием нижнего парапареза) и ихтиоза указывает на синдром Шегрена-Ларссона. Выявленные очаги лейкодистрофии на КТ головного мозга подтверждают данное заболевание. Кроме основных симптомов синдрома Шегрена-Ларссона у пациента выявлены другие патогномоничные симптомы: эпилептические припадки, ретинопатия, низкорослость (рост пациента 88 см). Представленное наблюдение иллюстрирует о необходимости своевременной дифференциальной диагностики синдрома Шегрена- Ларссона со спастическими формами ДЦП, т.к. неврологическая симптоматика данного заболевания схожа с клиникой ДЦП. Этиологического лечения не существует. Как и при всех аутосомно-рецессивных заболеваниях избежание близкородственных браков является профилактической мерой, способной уменьшить число случаев синдрома Шегрена-Ларссона. Спастические формы ДЦП в первую очередь нужно дифференцировать с наследственными спастическими параплегиями с аутосомно-рецессивным и аутосомно-доминантным типами наследования. С целью исключения лейкодистрофии необходимо проведение нейровизуализации: МРТ головного мозга. Синдром Шегрена-Ларссона редкое заболевание, однако, даже при отсутствии семейного анамнеза не представляет трудности в диагностике по основным клиническим (патогномоничным) признакам.
Рисунок 7
Рисунок 8
СПИСОК ЛИТЕРАТУРЫ
- K. G. T. Sjogren, T. K. Larsson. Oligophrenie in combination with congenital ichtyosis and spastic disorders. A clinical and genetic study // Acta psychiatrica et neurologica scandinavica. - Copenhagen: 1957. - №32, suppl.113. - Р. 99-105.
- С.Н.Иллариошкин, Г.Е. Руденская, И.А. Иванова-Смоленская, Е.Д. Маркова, С.А. Клюшников Наследственные атаксии и параплегии. - М.: МЕДпресс-информ, 2006. - 416 с.
- Socialstyrelsen URL: http://www.socialstyrelsen.se/ovanligadiagnoser/sjogren-larssonssyndrom
- Coutinho P., Loureiro J.S. Overview on Hereditary Spastic Paraplegias. In: Spinocerebellar Degenerations // The Ataxias and Spastic Paraplegias. - M.: Butter-wort-Heinemann, 2007. - P.320-343.
- Белоусова Е.Д. Наследственные спастические параплегии // Российский вестник перинатологии и педиатрии. - 2010. - №1. - С. 89-95.
- Маринчева Г. С., Гаврилов В. И. М26 Умственная отсталость при наследственных болезнях. - М.: Медицина, 1988. - 256 с.