Нежелательные эффекты лекарственной терапии регистрируются примерно у 10% жителей планеты и 20% госпитализированных пациентов, среДи них на Долю лекарственной аллергии прихоДится 5-10%. Известны случаи развития тяжелых угрожающих жизни аллергических реакций. В обзоре представлены современные взгляды на механизмы развития лекарственной иммунной гиперчувствительности, описаны основные клинические формы и современные метоДы Диагностики лекарственной аллергии. Специфическая Диагностика лекарственной аллергии провоДится с использованием тестов in vivo и in vitro (опреДеление специфических IgE к лекарственным среДствам, тесты активации базофилов, реакции бласттрансформации лимфоцитов, количественное опреДеление цитокинов и Других белков, например гранзима и триптазы в периферической крови).
Лекарственная аллергия (ЛА) - это нежелательная лекарственная реакция, развивающаяся по иммунным механизмам в результате гиперчувствительности пациента к лекарственным средствам (ЛС)[1].
Теоретически аллергические реакции могут быть вызваны всеми лекарствами, однако наиболее частыми их причинами являются антибиотики, противосудорожные препараты, нестероидные противовоспалительные препараты (НПВП), анестетики [2]. Риск развития лекарственной аллергии, ее клинические особенности зависят от индивидуальных свойств иммунной системы, дозы лекарств, продолжительности лечения, способа введения, пола пациента, а также от уникальных HLA-признаков, которые описываются все чаще.На лекарственные препараты возможно развитиекак иммунных, так и неиммунных (псевдоаллергических) форм гиперчувствительных реакций, имеющих часто идентичные клинические проявления [3, 4].Неиммунные варианты нежелательных побочных реакций на лекарственные средства могут иметь различный генез, например: неспецифическая дегрануляциятучных клеток или базофилов с высвобождением гистамина (рентгеноконтрастные препараты, ванкомицин),изменение метаболизма арахидоновой кислоты (нестероидные противовоспалительные препараты — НПВП),фармакологическое действие веществ, вызывающихбронхоспазм (бета-блокаторы) [5, 6].
Лекарственные гиперчувствительные реакции в зависимости от времени их манифестации от начала лечения подразделяются на немедленные и замедленные(отсроченные) [7]. Немедленные лекарственные гиперчувствительные реакции возникают преимущественнов течение первого часа (первых шести часов) послеприема лекарственного препарата и индуцируются восновном IgE-опосредованным механизмом [8, 9].Типичными их симптомами являются крапивница, ангионевротический отек, риноконъюнктивит, бронхоспазм,тошнота, рвота, диарея, боль в животе, анафилаксия.
Замедленного типа гиперчувствительные реакции могут быть реализованы в любое время спустя 1 ч после введения лекарства, но обычно возникают позднее6-72 ч от начала приема лекарственных средств и связаны преимущественно с Т-клеточными механизмамиаллергической реакции [10, 11-13]. Их клинические проявления очень разнообразны, могут включать пятнисто-папулезную экзантему, эксфолиативный дерматит, эритродермии, DREss-синдром (drug-related eosinophilia with systemic symptoms), токсический эпидермальный некролиз, другие буллезные реакции. Общесистемные эффектымогут включать развитие гепатита, нефрита,цитопении и др. [14].
Лабораторная диагностика лекарственной аллергии. Диагностика ЛА является одной из самых сложных проблем современной клинической аллергологии и иммунологии. В клинической практике встречается, с одной стороны, гипердиагностика, а с другой - гиподиагностика ЛА и недооценка возможности развития повторной реакции в случая приема ЛС с перекрестными аллергенными свойствами.
Что касается инструментальных и лабораторных методов исследования при лекарственной аллергии, то в большинстве современных литературных источников подчеркивается, что их выбор определяется особенностями клинических проявлений, выраженностью системных и органоспецифических симптомов, предполагаемым иммунным механизмом лекарственной
гиперчувствительной реакции. В связи с этим в список методов включены гемограмма, рентгенологическое исследование легких, исследование функций печени и почек, определение антинуклеарных и антицитоплазматических антител, специфические иммунологические тесты, в некоторых случаях — биопсия тканей [15].
Тщательное клиническое исследование больных с лекарственной гиперчувствительностью позволяетоценить характер, тяжесть и опасность симптомов и провести адекватное состоянию больного лабораторное обследование [16]. Такой подход в значительной части случаев помогает обеспечить правильную постановку диагноза. В острой фазе возникшей гиперчувствительной реакции он облегчает принятие решения относительно продолжения или прекращения проводимого лечения, которое могло спровоцировать формирование лекарственной гиперчувствительной реакции. Если опасность ухудшения состояния больного существует, подозреваемые лекарства следует немедленно отменить. Также несомненно, что весомым дополнением к анамнестическим и общеклиническим данным при диагностике течения лекарственной аллергии являются методы исследования по выявлению виновного антигена и биомаркеров, свойственных конкретным реакциям гиперчувствительности. В этом направлении на протяжении последних лет ведутся интенсивные исследования [17].
Для диагностики ЛА используются тесты invitro и invivo. Тесты invitm являются безопасными. Но, к сожалению, ни один из этих тестов не может быть признан абсолютно информативным для диагностики ЛА. В лучшем случае такие тесты обеспечивают дополнительное подтверждение клинического диагноза.
Этапы диагностики ЛА включают: тщательный сбор анамнеза, оценку клинической картины, лабораторные тесты invitro, кожные и провокационные тесты invivo.
Аллергологический и фармакологический анамнез. Правильно собранные данные аллерго- и фармакоанамнеза, а также история болезни пациента имеют ключевое значение для диагностики ЛА. Особое внимание следует обратить на факт повторного приема ЛС, время, прошедшее между последним приемом препарата и развитием реакции, наличие реакций при предыдущем использовании лекарства. Применение пациентом одновременно нескольких лекарственных препаратов существенно затрудняет установление причиннозначимого ЛС[18].
К признакам, указывающим на ЛА, относят следующие:
- наличие периода сенсибилизации, т.е. времени от первого приема лекарственного препарата до развития аллергической реакции. Обычно период сенсибилизации составляет 5-7 дней. Для некоторых лекарств, которые принимаются длительно (противосудорожные средства, аллопуринол, кортикостероиды), период сенсибилизации может быть от 2 до 6 недель[19]. Если симптомы лекарственной гиперчувствительности развиваются немедленно после первого приема препарата, возможно наличие сенсибилизации в результате предыдущего использования данного лекарства или ЛС, имеющего с ним общие антигенные детерминанты. Это также возможно, если реакция является псевдоаллергической;
- реакция возникает на низкую дозулекарства, воспроизводится (или усилива- ется) при повторном введении ЛС, выступающих в роли аллергенов и, возможно, имеющих сходное химическое строение;
- клинические проявления ЛА не напоминают фармакологическое действие ЛС, а имеют вид классических аллергических синдромов, например таких, как крапивница и анафилаксия [20, 21].
Основные проблемы диагностики ЛА обусловлены следующим:
- один и тот же препарат может вызывать аллергическую реакцию, протекающую с разнообразными клиническими проявлениями и имеющую в своей основе различные иммунные механизмы;
- отсутствие стандартных лекарственных аллергенов и тест-систем для большинства ЛС;
- возможность развития лекарственной аллергии не только на само ЛС, но и на его метаболиты[22].
Диагностические тесты invitro применяются не только для выявления причинно-значимого ЛС, но и для определения характера реакции. При диагностике ЛА необходимо учитывать не только предполагаемый механизм гиперчувствительности, но и сроки, в которые проводятся диагностические тесты. Большинство тестов рекомендуется проводить через 6 недель после перенесенной реакции[23].
В острую фазу возможно определение уровней гистамина и триптазы-в для диагностики генерализованной аллергической реакции, протекающей по немедленному типу. Следует учитывать, что уровень гистамина необходимо определять через 15-60 мин после начала реакции, а уровень триптазы - в период от 15 мин до 3 ч, оптимально через 1-2 ч, но не позже, чем через 6 ч. Однако повышенный уровень гистамина будет выявляться как при аллергической, так и при неаллергической гиперчувствительности. А уровень триптазы может также повышаться при инфаркте миокарда, травме, эмболии околоплодными водами, синдроме внезапной смерти младенцев и других состояниях. С другой стороны, нормальный уровень гистамина и триптазы не исключает анафилаксию [14, 24]. Таким образом, изменение уровня гистамина и триптазы не является абсолютным критерием анафилаксии. Следует отметить, что данные проведенных исследований по определению специфичности и чувствительности различных лабораторных тестов противоречивы. Разные лабораторные тесты отличаются различной информативностью, специфичностью, возможностью ложноположительных и ложноотрицательных результатов. Предложены многочисленные тесты диагностики ЛА invitro в зависимости от предполагаемого механизма развития аллергической реакции[25]. При немедленных аллергических реакциях I типа используют:
- определение содержания в сыворотке крови, секретах носа, бронхов и моче медиаторов, выделяемых из базофилови тучных клеток,таких как, гистамин, триптаза, лейкотриены, гранзим. Коммерчески доступным является измерение уровня общей триптазы в первые 6 часов после анафилактической реакции. Несмотря на то что повышение уровня триптазы свидетельствует в пользу диагноза анафилаксии, этот тест не является абсолютно надежным, ее нормальный уровень определялся даже в случае фатальной анафилаксии. Уровень гистамина лучше коррелирует с симптомами и признаками анафилаксии, однако он повышен лишь в течение часа после появления первых симптомов[26];
- определение уровня специфического IgE в радиоаллергосорбентном тесте, радиоиммунном, иммуноферментном (ИФА), иммунофлуоресцентном методах. Определение специфического IgE возможно для метаболитов пенициллина (пенициллоила G, V), ампициллина, амоксициллина, цефаклора, протамина, суксаметония и др.[27];
- тест стимуляции клеток антигенами
(CellularAntigenStimulationTest - СAST) основан на определении методом ИФА сульфидолейкотриенов^ТС4, LTD4,LTE4), секретируемых базофилами поддействием аллергенов invitro. В цитометрическом варианте теста - FLOW-CAST (FAST) - определяется количество активированных базофилов, экспрессирующих на поверхности антиген CD63 в ответ на стимуляцию аллергеном [28].
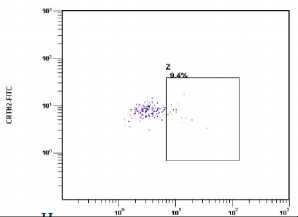
Тесты активации базофилов: FLOW-CAST (FAST) применяется для диагностики IgE-опосредованных аллергических реакций и неаллергической гиперчувствительности (сульфаниламиды, миорелаксанты, в-лактамные антибиотики, метамизол и др.) [29].Тест активации базофилов также является одним из тестов, применяемых для диагностики лекарственной аллергии.Базофилы с высоким сродством их рецепторов к IgE используются в данном тесте в качестве индикаторных клеток. Базофилы, активированные аллергенами в присутствии аллергенспецифических IgE, экспрессируют на своих мембранах маркеры активации, такие как CD63 и CD203c^ также внутриклеточные маркеры (рис-1). Данные изменения в базофилах могут быть зафиксированы методом проточной цитометрии с использованием специфических моноклональных антител к маркерам активации. При диагностике лекарственной аллергии используют донорские базофилы, сыворотку пациента с предполагаемой лекарственной аллергией и причинно-значимый антиген [30].
Наборы для выявления активации базофилов с использованием метода проточной цитометрии: Flow-CAST (Cellular Antigen Stimulation Test), (Buhlmann laboratory) BASOTEST (Beckton Dickinson) и Allergenicity kit (Beckman Coulter) - различаются по специфическим маркерам для выявления базофилов и оценки их активации [29, 30].
В ряд факторов влияющие на результаты теста активации базофилов относятся: прием системных и местных кортикостероидов; употребление мазей с кортикостероидами; время между обострением аллергической реакции и проведением анализа, ее тяжесть (значительные отеки). Соответственно, прием антигистаминных препаратов не влияет на результаты теста активации базофилов [31].
Таблица 1 -
илов in vitro
итм исследования активации
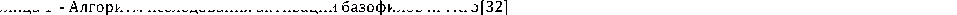


Исследование спонтанной
активации базофилов - негативный
контроль
Исследование индуцированной
активации базофилов,
стимулированной анти-
IgEантителами или
неспецифическими
стимуляторами - позитивный
контроль
Исследование индуцированной
активации базофилов,
стимулированной
аллергенамимолока
Исследование индуцированной
активации базофилов,
стимулированной в-лактамными
аллергенами
Покоящийся базофил
Дегранулированный базовил
Оценка спонтанной активации базофилов. Базальный уровень активации базофилов может быть значительно выше при массивном поступлении аллергена (полиноз, Al De Weck et al, 2008), некоторых заболеваниях (обострениеастмы, Emiko Ono et al, 2010), при методических погрешностях, длительном - более 2-х часов - времени между забором крови и постановкой теста [30-32].
resting basophil
specific IgE
IgE receptor
CD300
CD203c
allergen
release of mediators
upregulation of CD300
upregulation of CD203C
expression of CD63 on membrane
phosphorylation of p38 МАРК
activated basophil
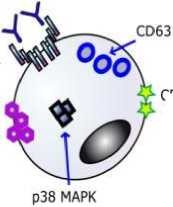
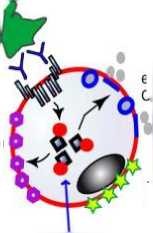
Рисунок 1 - Иммунологические механизмы активации базовилов
Тест активации базофилов (ВАТ) более точен, чем кожные пробы и sIgE (Ocmant A. et al, 2009, Rubio A. et al, 2011). Чувствительность ВАТ в диагностике пищевой аллергии 77-98%, а специфичность 75-100% (Ocmant A. et al, 2009). Использование BAT уменьшает потребность в проведении открытого провокационного теста (Santos AF et al, 2014).
Наибольшие трудности для диагностики представляют II и III тип аллергических реакций. Используют определение IgG-антител, связанных с гранулоцитами (в реакциях повреждения гранулоцитов) и тромбоцитами (тесты агрегации и дегрануляции тромбоцитов под влиянием ЛС). Иммунокомплексные аллергические реакции можно подтвердить путем определения уровня комплемента С3, С4, IgG-и IgM-антител в сыворотке крови (ИФА).
Диагностика клеточно-опосредованных реакций (IV тип) проводится с помощью реакции бласттрансформации лимфоцитов [33].
Реакция бласттрансформации лимфоцитов (РБТЛ) применяется для диагностики гиперчувствительности замедленного типа препараты (в-лактамные антибиотики, хинолоны, сульфаниламиды и др.), противоэпилептические препараты (ламотригин, карбамазепин, фенобарбитал, фенитоин), местные анестетики и пр.).
Этот метод основан наспособности сенсибилизированных лимфоцитов превращаться в лимфобласты под влиянием антигена или неспецифических митогеновinvitro. Имеется много митогенов для лимфоцитов, например: бактериальный липополисахарид и митогенлаконоса (PWM) для B-клеток, фитогемагглютинин (PHA) и конкана-валлин А (ConA) для T-клеток. Гепаринизированная кровь помещается в спе-циальную среду для разделения клеток (например, ficoll-paque) с градиентом плотности 1,077 и центрифугируется (рисунок 2). Лимфоциты помещаются в специальную среду с исследуемым стимулятором и инкубируются в течение 4-5 дней при 37°C. Затем % лимфобластов может быть учтён при использовании жидкого сцинтилляционного спектрометра по метке 3H- тимидин или в световом микроскопе (рисунок 3).

Рисунок2 - Проба реакции бласттрансформации лимфоцитов
Рисунок3 - Реакция бласттрансформации лимфоцитов
Растворитель-^ Лимфоциты н-моноциты-^
Среда
Эритроциты н-гранулоциты-^
Отрицательный результат теста invitro не исключает возможности развития аллергической реакции в последующем.
Иммунологические лабораторные методы, перечисленные выше, такие как тест высвобождения гистамина из базофилов (под влиянием диагностируемого лекарственного средства), тест активации базофилов, тест высвобождения цистеиновых лейкотриенов, тесты активации лимфоцитов, реакции бласттрансформации лимфоцитов, в отдельных случаях могут быть весьма полезны, однако в повседневной клинической практике в настоящее время они практически не используются, так как пока недостаточно стандартизованы для диагностики лекарственной аллергии [34].
Информативность многих из них убедительно не доказана и дальнейшее развитие требует значительных финансовых затрат. Следует подчеркнуть, что окончательно подтвердить или исключить наличие гиперчувствительности к тем или иным лекарственным средствам только на основе тестов in vitro в настоящее время не представляется возможным. Результаты тестов должны быть интерпретированы в совокупности с данными анамнеза и клиническими показателями [35].
Последние достижения в области генетики выявили ряд HLA-аллелей, связанных с формированием гиперчувствительных лекарственных реакций, преимущественно влияющих на кожу. Например, выявленные ассоциации между гиперчувствительностью к абакавиру и HLA-B*57:01, а также между карбамазепин- индуцированным синдромом Стивенса-Джонсона и HLA- B*15:02 реализованы в клинической практике — разработаны тест-системы для выявления предрасположенных лиц, что позволяет реализовать в их отношении профилактику лекарственной аллергии к карбамазепинам (ограничение их применения) [36].
Заключение. Гиперчувствительные иммунные реакции на лекарственные средства, согласно современным представлениям, проявляются преимущественно либо в виде реакций немедленного типа (в течение 1-6 ч после приема препарата в разной форме — от легких проявлений до угрожающих жизни симптомов анафилаксии), либо в виде реакций замедленного типа (от нескольких часов до нескольких дней приема причинно-значимого средства, проявляясь клинически в первую очередь в виде экзантем).
СПИСОК ЛИТЕРАТУРЫ
- Воробьев А.А., Быков А.С., Караулов А.В. Иммунология и аллергология. - М.: 2006. - 288 с.
- Р.М. Хаитов, Н.И. Ильина Аллергология и иммунология. Национальное руководство. - М.: ГЭОТАР-Медиа, 2009. — 656 с.
- А.А. Бунятин, В.М. Мизков Анестезиология — национальное руководство. - М.: ГЭОТАР-Медиа, 2014. — 1104 с.
- Арефьева, Н.А. Иммуноцитологические исследования в ринологии. - Уфа: БГМУ, 2005. — 86 с.
- Астафьева, Н.Г. Лекарственная аллергия (часть 1) // Аллергология. - 2000. - №2. - С. 40-50.
- Р.М. Хаитов Клиническая аллергология: Руководство для практических врачей. - М.: Медпресс-информ, 2002. — 623 с.
- Г. Лолорамладший, Т. Фишер, Д. Адельман Клиническая иммунология и аллергология. - М.: Практика, 2000. — 608 с.
- Козлов, И.А. Современные подходы к седации в отделенияхреанимации и интенсивной терапии // Медицинскийалфавит. Неотложная медицина. - 2013. - №1. - C. 22-31.
- Латышева, Т.В. Тактика иммунокоррекции в интенсивной терапииаллергических и иммунопатологических состояний: Автореф. дис. ... д-р. мед.наук - М., 1996. - 31 с.
- Лебедева, Н.В. Особенности диагностики и тактики веденияпациентов, перенесших реакци гиперчувствительности послевведения йодсодержащих рентгеноконтрастных средств: Автореф. дис. ... канд. мед.наук - М., 2013. - 95 с.
- Р.М. Хаитова Лекарственная аллергия: Метод. рекомендации для врачей. - М.: Фармуспринт медиа, 2012. - 75 с.
- Лопатин-Брёмзен, А.С. Лекарственный шок. - М.: Медпрактика, 2001. — 223 с.
- Лусс, Л.В. Аллергические и псевдоаллергические реакции намедикаменты // Труды 1-го Национального конгресса«Современные проблемы аллергологии, клинической иммунологии и иммунофармакологии». - М.: ВИНИТИ, 1997. - 430 с.
- Лусс Л.В. Аллергия и псевдоаллергия в клинике: Автореф. дис. ... д-р.мед.наук - М., 1993. — 96 с.
- Лусс Л.В. Проблемы диагностики и профилактики лекарственнойаллергии к местным анестетикам // РАЖ. - 2009. - №2. - С. 1823.
- Новик А.А. Руководство по исследованию качества жизни вмедицине. - М.: Олма-ПРЕСС, 2002. - 320 с.
- Д.В. Рейхарт Осложнения фармакотерапии. Неблагоприятные побочные реакциилекарственных средств. - М.: Литтерра, 2007. - 256 с.
- М. Хаитов, Н.И. Ильина, Т.В. Латышева, Л.В. Лусс Рациональная фармакотерапия аллергических заболеваний: Рук. Для практикующих врачей. - М.: Литтерра, 2007. — 316 с.
- А.А. Бунатян Руководство по анестезиологии. - М.: Медицина, 1997. — 656 c.
- А.Р. Эйтхенкед, Г. Смит Руководство по анестезиологии. - М.: Медицина. — 1999. — 146 с.
- Тузлукова, Е.Б. Роль аллергии и псевдоаллергии в формированииреакций непереносимости препаратов пиразолонового ряда: Автореф. дис. ... канд. мед. наук - М., 1997. — 26 с.
- Тузлукова, Е.Б. Лекарственная аллергия и другие виды осложненийлекарственной терапии: от классификации к диагностике // Доктор. Ру. — 2008. —№ 2. — С. 27-32.
- Р.М. Хаитов, Н.И. Ильина Федеральные клинические рекомендации по аллергологии. - М.: ФармусПринт Медиа, 2014. — 126 с.
- Федеральный закон №3 от 8 января 1998 (в ред. от 25.11.2013 N 317-ФЗ, с изм., внесенными от 04.06.2014 N 145-ФЗ) «О наркотическихсредствах и психотропных веществах». Avaiable at:http://base.consultant.ru/cons/cgi/online.cgi?base=LAW&n=154942&req=doc.
- Шимановский, Н.Л. Контрастные средства: Руководство порациональному применению. — М.: ГЭОТАРМедицина, 2009. — 464 с.
- Aberer, W. Drug provocation testing in the diagnosis of drughypersensitivity reactions: general considerations // Allergy. — 2003. — Vol. 58. — P. 854-863.
- Adkinson, N.F. Risk factors for drug allergy // J AllergyClinImmunol. — 1984. — Vol. 74. — P. 567-572.
- Akiyama, M. Drug eruption caused by nonionic iodinated x-ray contrastmedia // AcadRadiol. — 1998.— Vol. 1, Suppl 5. - P.159-161.
- Alvarez-Fernandez, J.A. Hypersensitivity reaction to ioversol // Allergy. — 2000. —Vol. 55. — P. 581-582.
- American Heart Association: Guidelines for cardiopulmonary resuscitationand emergency cardiovascular care. Anaphylaxis // Circulation. — 2005. — Vol. 112. — P. 143-145.
- Amon, E.U. Radiographic contrast media-induced histamine release: acomparative study with mast cells from different species // Agents Actions. — 1989. — Vol. 27. — P.104-106.
- Axon, A.D. Anaphylaxis and anaesthesia — all clear now? //British Journal of Anaesthesia. 2004. — Vol. 93 (4). — P. 501-504.
- Barbaud, A. Drug patch testing in systemic cutaneous drag allergy // Toxicology. — 2005. — Vol. 209. — P. 209-216.
- Barbaud, A. Guidelines for performing skin tests with drugs in theinvestigation of adverse drug reactions // Contact Dermatitis. — 2001. — Vol. 45. — P.321-328.
- Belso, N. Propofol and fentanyl induced perioperative anaphylaxis // Br J Anaesth. — 2011. — Vol. 106(2).— P. 283-284.