В статье представлен случай Довольно реДкого заболевания в клинической практике - синдрома Стивенса-Джонсона. Дана характеристика анамнестических, клинических, лабораторных данных пациента. Рассмотрена причина развития данного аллергодерамтоза.
Актуальность. Синдром Стивенса-Джонсона (ССД) является потенциально опасным для жизни слизисто-кожным заболеванием для которого характерны распространенный некроз и отторжение эпидермиса. В 1922 г. американские врачи А.М. Стивенс и Ф.Ч. Джонсон впервые представили описание острого кожно-слизистого синдрома у двух подростков, который характеризовался распространенными кожными высыпаниями, эрозивным стоматитом и конъюктивитом [1,2].
Частота данного заболевания составляет от 1,1 до 6,8 случаев на 1 млн. населения в год. У женщин заболевание встречается чаще (коэффициент соотношения полов 0,6). К группе повышенного риска относятся пациенты с аутоиммунной патологией и злокачественным онкологическими заболеваниями, а также инфицированные вирусом иммунодефицита человека [3].
Основным этиологическим фактором развития ССД являются лекарственные препараты, на сегодняшний день их установлено более 100. Определены медикаменты высокого риска. К таким лекарствам относятся антибактериальные и нестероидные противовоспалительные препараты, противосудорожные средства, некоторые антидепрессанты [4].
Так же причиной в развитии ССД могут стать инфекционные агенты. Выделяют инфекционно-аллергическую форму при связи с вирусами (герпес, СПИД, грипп, гепатит и др.), микоплазмами, риккетсиями, различными бактериальными возбудителями (b-гемолитический стрептококк группы А, дифтерии, микобактерии и др.), грибковыми и протозойными инфекциями.
Цель исследования: Проведение дифференциальной диагностики этиологического фактора в развитии синдрома Стивенса-Джонсона.
Задачи исследования:
- Выявить возможные пусковые механизмы в индукции ССД.
- Определить приоритетный этиологический фактор в развитии ССД используя данные анамнеза, объективного статуса, лабораторных и инструментальных исследований, источников литературы, клинических протоколов.
Материалы и методы исследования.
В данной работе представлено клиническое наблюдение пациента с синдромом Стивенса-Джонсона в возрасте 1 года 6 месяцев.
Результаты и обсуждение. 28.02.2018 г. в приемный покой Областной детской клинической больницы (ОДКБ) г. Караганды поступает пациент А. с жалобами на гиперемию, зуд, отечность мягких тканей кожи лица, мошонки, отслоение эпидермиса в углу правого глаза, вокруг рта и на кончике носа, мошонке, с образованием корочек, отделяемое из глаз (рисунок 1).
Рисунок 1 - Пациент при поступлении в стационар. Отечные, гиперемированные пятна
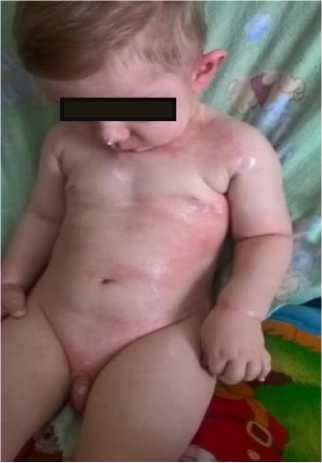
Со слов мамы покраснение кожи началось с 25.02.2018 г. вначале на шее, затем с поражением туловища, лица и конечностей. Самостоятельно применяли на кожу наружный глюкокортикостероид (адвантан крем). 27.02.2018 г. обратились в поликлинику ОДКБ, была назначена дезинтоксикационная, антигистаминная, противовоспалительная терапия (тагансорбент, фенистилнью, адвантан крем). Лечение не проводили. В связи с ухудшением состояния (распространение очагов поражения кожи, присоединение отека мягких тканей) обратились в приемный покой ОДКБ, госпитализирован в отделение анестезиологии, реанимации и интенсивной терапии (ОАРИТ).
В анамнезе отмечается прием обезболивающего препарата (убистезин) мамой у стоматолога. При этом ребенок продолжал получать грудное вскармливание. Так же неделюназад мама перенесла герпес вирусную инфекцию. Накануне дядя в течение недели лечился по поводу конъюнктивита, ребенок имел с ним контакт.
Кожные покровы бледные, по всему телу наблюдается яркая гиперемия кожи, зуд, больше по передней поверхности живота с переходом на бедра (синдром обожженной кожи), отечность мягких тканей лица, мошонки, отслоение эпидермиса на лице, тыльной стороне стопы правой нижней конечности, спине, гнойные корочки в углу правого глаза, вокруг рта и на кончике носа. В области передней поверхности грудной клетки до линии сосков отмечаются подсыпания в виде пузырьков, склонных к слиянию, отслаивание эпидермиса не отмечается. Тургор мягких тканей сохранен. Слизистые оболочки, ногтевые ложа бледно-розовые. Дыхание через естественные пути свободное. Перкуторно - легочный звук. При аускультации дыхание жесткое, хрипов нет, проводится по все полям равномерно. ЧДД - 32. Тоны сердца ясные, ритм правильный. ЧСС - 118. Периферический пульс определяется, удовлетворительных свойств. Живот мягкий, перистальтика выслушивается. По назогастральному зонду отделяемого нет. Мочеиспускание свободное.
Учитывая возможность поражения слизистых глаз была назначена консультация офтальмолога, который выставляет диагноз: Ангиопатия сетчатки на фоне выраженной гипоксии.
С 28.02.2018 - 06.03.2018 находился в ОАРИТ. Методы интенсивной терапии включали проведение инфузионной терапии криссталоидами. Нутриционная поддержка проводилась энтеральными питательными смесями. С противовоспалительной целью назначен преднизолон в суточной дозе 50 мг. внутривенно на 7 суток. Учитывая площадь поражения кожи была назначена антибактерильная терапия - амикацин из расчета 10мг/кг/сут. С дезинтоксикационной целью назначен энтеросгель и тиосульфат натрия. Местное лечение включало перевязки с растворами антисептиков.
Учитывая стабилизацию состояния, ребенок был переведен для дальнейшего обследования и лечения в отделение иммунологической реабилитации, где продолжалась гормональная, антибактериальная, антигистаминная, инфузионная, дезинтоксикационная терапия, местная обработка кожи и слизистых оболочек.
На 7-е сутки состояние пациента оценивалось как средней степени тяжести, обусловленное проявлениями синдрома Стивенса-Джонсона. Кожные покровы бледные, на груди, на животе гиперемия кожи сохранялась, отечность мягких тканей лица спала, отслоение эпидермиса на лице, тыльной стороне стопы правой нижней конечности, спине сохраняются. Корочки в углу правого глаза, вокруг рта и на кончике носа без гнойного выделения. В передней поверхности грудной клетки подсыпания в виде пузырьков не отмечалось.
Рисунок 2 - Эпителизация

На 14-е сутки гиперемия значительно уменьшилась. Началась краевая эпителизация раневых поверхностей. Корочки в углу правого глаза, вокруг рта и на кончике носа без гнойного выделения (рисунок 2).
В результате проведенного лечения состояние ребенка с положительной динамикой. Кожные покровы бледные, корочки отпали, наблюдается шелушение эпителия кожи рук и живота. Новых элементов нет. Отслаивания эпидермиса не наблюдается. Конечности на ощупь теплые. Тургор мягких тканей сохранен. Слизистые оболочки, ногтевые ложа бледно-розовые. По системным органам без изменений. Выписывается домой с улучшением, рекомендации даны.
При проведении дифференциально-диагностического поиска пусковых механизмов в индукции ССД выявилось два основных фактора: герпес вирусная инфекция и лекарственный препарат - убистезин. Была изучена официальная инструкция данного препарата, где описаны следующие фармакокинетические свойства этого вещества: «Активные вещества в минимальной степени проникают через плацентарный барьер, практически не выделяются с грудным молоком, период полувыведения составляет 25 минут».
В процессе литературного поиска причинного фактора были изучены статьи в www.pubmed.gov, где представлены следующее исследование:
Ретроспективный анализ 22 случаев мультиформной эритемы и 17 — синдрома Стивенса-Джонсона у детей, находившихся с 1974 г. по 1998 г. в педиатрическом госпитале Бордо (Франция), провели Leaute-Labreze С. etal (2000). Согласно проведенным исследованиям, синдром Стивенса-Джонсона может быть проявлением герпесвирусной инфекции, в то время как мультиформная эритема — инфекции М. pneumoniae.
Таким образом, принимая во внимание данные литературных источников и анамнеза жизни, анамнеза болезни, клинической картины наблюдаемого нами больного можно сделать следующие выводы:
- У детей герпес вирусная инфекция может протекать в генерализованной форме тяжелого аллергодерматоза - синдрома Стивенса-Джонсона.
- ПЦР исследования на вирус простого герпеса 1 и 2 типов должны обязательно проводиться в условиях стационара при данном синдроме.
- В клиническом протоколе МЗ РК от 15 сентября 2016 года «Лекарственная гиперчувствительность с различными клиническими проявлениями» необходимо принять во внимание вирусную этиология данного заболевания и включить противовирусные препараты в раздел лечения на стационарном уровне.
СПИСОК ЛИТЕРАТУРЫ
- Григорьев Д.В. Многоформная экссудативная эритема, синдром Стивенса-Джонсона и синдром Лайелла - современная трактовка проблемы // Российский медицинский журнал. - 2013. - № 22. - С. 1073-1083.
- Endorf F.M., Cancio L.C., Gibran N.S. Toxic epidermal necrolysis clinical guidelines. // J. Burn Care Res. - 2008. - № 29. - P. 706-714.
- Valeyrie-AllanoreL.Fithpatricrs Dermatology in general medicine. 8th ed. Ch. 40. Epidermal necrolysis (Stevens-Johnson Syndrome and Toxic Epidermal Necrolysis) // Clin. Expert Dermatology. - 2012. - №32. - Р. 56-64.
- Roujeau J.C., Kelly J.P., Naldi L. Et al. Medicamentation use and the risk of Stevens-Jhonson syndrome // N. Engl. J. Med. - 1995. - №333. - P. 1600-1607.
- Forman R. Erythema multiforme, Stevens-Johnson syndrome and toxic epidermal necrolysis in children: a review of 10 years'esperience // Drug Saf. - 2002. - №13. - P. 965—972.
- C. Leaute-Labreze et al. Diagnosis, classification and management of erythema multiforme and Stevens-Johnson syndrome // Arch. Dis. Child. - 2000. - №4. - P. 347-352.