Врожденные пороки сердца (ВПС) - распространенная патология, но, несмотря на успехи в кардиохирургии, продолжают обуславливать высокую смертность детей первого года жизни. От пороков сердца умирает 60% детей первого месяца жизни и 25% детей до рождения. В России ежегодно рождается около 25 тысяч детей с ВПС, половина из них критические, при которых оказание кардиохирургической помощи показано в первые дни, а, иногда, в первые часы жизни ребенка *1+.
Основным методом лечения ВПС у детей является хирургическая коррекция порока. Применение современных технологий в кардиохирургии позволило расширить возможности оперативного лечения детей с высокой легочной гипертензией, сделало возможным коррекцию большинства врожденных пороков сердца, которые еще недавно считались неустранимыми *2+. Научно-исследовательский институт хирургии сердца и трансплантации органов (НИИХСиТО) при МЗ КР осуществляет лечебную, научную, педагогическую и организационную деятельность как головное учреждение страны по проблеме «Сердечно-сосудистая хирургия». В лечебную деятельность центра входят: диагностика, консервативное и хирургическое лечение больных врожденными пороками сердца, приобретенными пороками сердца, ишемической болезнью сердца, аритмиями сердца, сосудистыми заболеваниями, а также осуществляем диспансерное наблюдение.
До настоящего времени в Кыргызской Республике исследование по анализу хирургического лечения врожденных пороков сердца не проводилось.
Цель исследования
Основной целью настоящего исследования явилось изучение объема и качества оказываемого хирургического лечения больным с врожденными пороками сердца.
Материалы исследования
Для выполнения поставленной цели нами был проведен анализ операционных протоколов (n=1098), содержащих информацию об оперативных вмешательствах больных с врожденными пороками сердца на базе отделения ВПС НИИХСиТО за период с 2008 по 2012 года, и для сравнительного анализа с 2004 по 2005 года.
Результаты и их обсуждение
Всего проанализировано 1098 оперативных вмешательств больных с врожденными пороками сердца. Среди них женский пол составил 605 (55,1%) больных, мужской - 493 (44,9%).
Пациенты по возрастным периодам Н.П. Гундобина (1982г.) были распределены на следующие группы: 1) период новорожденности - 4 (0,4 %) больных; 2)грудной возраст (до года) - 141 (12,8 %) больной; 3) преддошкольный (от 1 до 3 лет) - 184 (16,8 %) больных; 4) дошкольный возраст (от 3 до 7 лет) - 247 (22,5 %) больных; 5) школьный возраст (от 7 до 18 лет) - 337 (30,7%) больных; 8) юношеский возраст (от 18 до 22 лет)
- 59 (5,4 %) больных, 9)зрелый возраст (с 22 до 60 лет) - 126 (11,5 %) больных.
Больные обращались за хирургической помощью из Кыргызстана (94,7%), Казахстана (4,7%), Узбекистана (0,3%), Таджикистана (0,2%) и Российской Федерации (0,1%). Поступившие больные из Кыргызской Республики были распределены по областям: Чуйская область - 231 (22,2 %) больной, Ошская область - 176 (16,9 %), Джалал- Абадская область - 127 (12,2 %), Иссык-Кульская область
- 116 (11,2 %), Нарынская область - 92 (8,8 %), Баткенская область - 69 (6,6 %), Таласская область - 51 (4,9%). Из г. Бишкека поступило 178 (17,1 %) больных. Большинство (56,4%) больных с ВПС поступили из области низкогорья.
Полостное вмешательство было проведено у 100% (n = 1098) пациентов, эндоваскулярная методика коррекции ВПС не использовалась.
Операции больше проводились по поводу дефекта межжелудочковой перегородки (23,0 %), дефекта межпредсердной перегородки вторичного типа (22,7 %), открытого артериального протока (18,0 %), тетрады Фалло (13,3 %) (табл. 1). Среди вышеперечисленных ВПС женский пол преобладает среди таких ВПС, как открытый артериальный проток (1♂♂ : 3,3 ♀♀) и дефект
межпредсердной перегородки вторичного типа (1♂♂ :
Таблица 1 - Структура врожденных пороков сердца.1.6 ♀♀).
|
Тип порока |
n |
% |
|
ДМЖП |
253 |
23,0 |
|
ДМЖП+ОАП |
25 |
2,3 |
|
ДМЖП+СЛА |
34 |
3,1 |
|
ДМПП |
249 |
22,7 |
|
ДМПП+ОАП |
9 |
0,8 |
|
ДМПП+ДМЖП+ОАП |
4 |
0,4 |
|
ДМПП+СЛА |
15 |
1,4 |
|
ДМПП+ЧАД ЛВ |
7 |
0,6 |
|
ДМПП+ДМЖП |
28 |
2,6 |
|
ОАП |
198 |
18,0 |
|
Стеноз устья аорты |
8 |
0,7 |
|
Стеноз устья легочной артерии |
12 |
1,1 |
|
Коарктация аорты |
6 |
0,5 |
|
Тетрада Фалло |
145 |
13,3 |
|
Транспозиция магистральных сосудов |
8 |
0,7 |
|
Общий артериальный ствол |
5 |
0,5 |
|
Атриовентрикулярная коммуникация |
24 |
2,2 |
|
Двойное отхождение сосудов от правого желудочка |
18 |
1,7 |
|
Аномальный дренаж легочных вен |
8 |
0,7 |
|
Аномалия Эбштейна |
10 |
0,9 |
|
Другие сочетанные ВПС |
25 |
2,3 |
Количество дней, проведенных пациентами в стационаре до и после операции было у большинства (60%) от 10 (31,6 %) до 15 (28,4%) дней. До 5 дней на стационарном лечении находилось 80 пациентов (7,3 %), до 10 дней - 347 (31,6 %), до 15 дней - 312 (28,4 %), до 20 дней - 168 (15,3 %), до 25 дней - 111 (10,1 %), до 30 дней - 53 (4,8 %), до 35 дней - 15 (1,5 %) , до 40 дней - 6 (0,5 %), больше 40 дней - 5 (0,5 %).
Во время хирургической коррекции ВПС чаще всего был применены доступы: срединная продольная стернотомия - 806 (73,4 %) и заднебоковая торакотомия по 4 межреберью слева - 278 (25,3 %).
В качестве заплаты для закрытия дефектов ВПС во время операций чаще использовался аутоперикард - 726 (66%) операций. Искусственные материалы были применены реже - 106 (9,7 %) операций, к ним относятся: ксеноперикард - 45 (4,1 %), тефлоновая заплата - 21 (1,9 %), сосудистые протезы - 40 (3,7 %), шелковые лигатуры. Дефекты межжелудочковой перегородки (ДМЖП) были прооперированы у 253 (23,0 %) больных. Размер дефекта был до 10мм - у 106 (41,9 %) больных, до 15мм - 85 (33,6 %) больных, до 20мм - у 31 (12,3 %), до 25 мм - у 22 (8,7 %), до 45 - у 9 (3,6 %). Локализация дефекта: в подлегочном отделе - у 9 (3,6 %) больных, в субтрикуспидальном отделе - у 21 (8,3 %), в приточном отделе - у 23 (9,1 %), в подаортальном отделе - у 24 (9,5 %), в мембранозном отделе у 27 (10,7 %). Не указана локализация дефекта у 149 (58,8 %) больных. Ушиты были 4 (1,6 %) ДМЖП, пластика применялась в 249 (98,4 %) случаях. Пластика перегородки заплатой из аутоперикарда была выполнена у 223 (90,4 %) больных, синтетической тканью (ксеноперикард - 18 (7,2 %), тефлон - 12 (4,8 %)) у 30 (12 %) больных. Техника ушивания: непрерывными швами - 193 (76,3%), «п» -образными швами - 50 (19,8 %), «г» -образные (2,7 %), «z» - образные (1,2 %), двурядный шов (1,2 %). Послеоперационная летальность при хирургической коррекции ДМЖП — 4 % или 0,9% от общего числа операций.
Вторичный дефект межпредсердной перегородки (ДМПП) изолированно был прооперирован у 249 (22,7 %) больных. ДМПП по типу открытого овального окна выявлен у 39 больных в сочетании с другими ВПС. Размер дефекта был до 10мм - у 25 (10,0 %) больных, до 20мм - 102 (41,0 %) больных, до 30мм - у 84 (33,7 %), до 40 мм - у 31 (12,7 %), больше 40 - у 7 (2,8 %). Дефекты небольших размеров были ушиты (у 12 (4,8 %) больных), при больших дефектах была выполнена пластика перегородки заплатой из аутоперикарда (у 225 (90,4 %) больных) или синтетической тканью (ксеноперикард) (у 12 (4,8 %) больных). 98% оперативных вмешательств протекали без осложнений. Послеоперационная летальность - 1,6% или 0,3% от общего числа операций. Изолированный открытый артериальный проток (ОАП) был прооперирован у 198 (18,0 %) больных. Диаметр ОАП до 5мм был у 35 (17,7 %) пациентов, до 8мм - у 82 (41,4 %) пациентов, до 10мм - у 42 (21,2 %) пациентов, до 13мм - у 21 (10,6 %), до 15мм - у 11 (5,6 %), до 20 - у 5 (2,5 %), до 42мм - у 2 (1,0 %). Левосторонняя заднебоковая торакотомию по ходу четвертого межреберья без резекции ребра была произведена у всех больных (n = 198). Среди различных модификации хирургической коррекции порока, использовался чаще метод двойного лигирования (193 операции или 97,5%), реже - тройного лигирования (3 операции или 1,5%), ушивание 2 «z» -образными швами (1 операция или 0,5%), ушивание 1 «z» - образным швом (1 операция или 0,5%). Послеоперационная летальность при перевязке ОАП невелика— 2,5 % или 0,5% от общего числа операций.
Хирургическая коррекция тетрады Фалло была у 145 (13,3%) больных. Диаметр ДМЖП в тетраде Фалло до 10мм был у 6 (4,1 %) больных, до 15мм - у 48 (33,1 %) , до 20мм - у 36 (24,8 %), до 30мм - у 9 (6,2 %), до 35мм - у 1(0,7 %), не указан диаметр у 45 (31%) больных. Паллиотивные операции проводились у 46 (31,7 %) пациентов, с доступом к сердцу - левосторонняя заднебоковая торакотомию по ходу четвертого межреберья без резекции ребра. Радикальная коррекция была у 99 (68,3 %) пациентов. ДМЖП небольших размеров были ушиты (у 6 (6 %) больных), при больших дефектах была выполнена пластика перегородки заплатой из аутоперикарда (у 73 (73 %) больных) или синтетической тканью (20%). Непрерывными швами ушиты 83 (83,9 %) дефекта, «п» - образными швами ушиты 11 (11,1 %) дефектов, «z» - образными швами- 3 (3%), двухрядным швом - 2 (2%). Послеоперационная летальность при хирургической коррекции тетрады Фалло - 10,3% или 1,4% от общего числа операций.
Хирургическое лечение атриовентрикулярной коммуникации (АВК) проведено у 24 (2,2 %) пациентов. Из них полная форма была у 10 (41,7 %) пациентов, неполная - у 14 (58,3 %). Размер ДМПП в АВК до 10мм был у 3 (12,5 %), до 20мм - у 14 (58,3%), до 40мм - у 7 (29,2 %). Закрытие ДМПП было с использованием аутоперикарда у 20 (83,3 %) больных, ксеноперикарда - у 4 (16,7 %) больных. Непрерывными швами ушито 15 (62,5 %) дефектов, «z» -образными швами - 8(33,3 %), узловыми швами - 1 (4,2 %). Послеоперационная летальность - 14,3%.
Двойное отхождение сосудов от правого желудочка прооперированы у 18 больных. Радикальная коррекция составила 10 больных, паллиотивные операции - 8 больных (наложение подключично-легочного анастамоза - 7, межартериальный анастамоз - 1).
Послеоперационная летальность - 14,3% или 0,3% от общего числа операций.
Хирургическая коррекция аномалии Эбштейна была проведена у 10 больных. Техника ушивания: все (n=10) -непрерывными швами. Аутоперикард был использован в 9 случаях, ксеноперикард - в 1.
Наибольшее число операций было продолжительностью 2,5-3 часа - 221 (20,2%) операций. Продолжительность операций 3 - 3,5 часа была в 192 (17,5 %) операциях, 22,5 часа -188 (17,2 %), 30 мин.-1 час - 130 (11,8 %), 1,5 - 2 часа - 119 (10,8 %), 4- 10 часов - 108 (9,8 %), 1 - 1,5 часа - 70 (6,3 %), 3,5-4 часа - 70 (6,3 %).
Оперативное лечение закончилось выздоровлением у 1034 (94,2%) больных, летальный исход у 64 (5,8%) больных.
Хирургическая коррекция таких критических ВПС, как синдром гипоплазии левого сердца (СГЛС), транспозиция магистральных артерий (ТМА), перерыв дуги аорты, тотальный аномальный дренаж легочных вен (ТАДЛВ), атрезия легочной артерии с интактной межжелудочковой перегородкой (АЛА с ИМЖП), атрезия трикуспидального клапана (АТК) проводилась сравнительно реже (2,3%).
Повторные оперативные вмешательства после проведенной хирургической коррекции были у 47 (4,3 %) пациентов. Среди них чаще были тетрада Фалло (34%), ДМЖП (17%), ДМПП (14,9%), реже - ДМЖП с СЛА (8,5%), ДМЖП с ОАП (4,3%), СЛА (2,1%), коарктация аорты (2,1%), ДМПП с СЛА (2,1%), ДМПП с ДМЖП (2,1%), ОАП (2,1%), АВК (2,1%), сложные сочетанные ВПС (8,5%).
Причиной повторных оперативных вмешательств были: удаление лигатурного свища (8 (17%) больных),остановка кровотечения (26 (55%) больных),отсроченное ушивание раны (2 (4%) больного),остеосинтез грудины (2(4%) больного), другие причины - 3 (6%).
Сравнительный анализ 2004-2005гг. и 2010-2011гг.:
- Количество операций в 2010-2011гг. увеличилось в динамике на 42%.
- Больных, поступивших из отдаленных регионов Кыргызской Республики стало больше (Баткенская область - увеличение на 4,8 %, Нарынская область - увеличение на 1,7 %, Ошская область - увеличение на 2,3 %), сократилось число больных из Казахстана на 14,9 %.
- Оперативные вмешательства больным со сложными сочетанными ВПС увеличились на 45%.
- Смертность увеличилась на 0,3%.
Заключение
Анализ операционных протоколов больных с врожденными пороками сердца, поступивших из различных регионов Кыргызской Республики в Научноисследовательский институт хирургии сердца и трансплантации органов в течении 7 лет, позволил установить хорошую эффективность проведенных оперативных вмешательств. Так, у 1034 (94,2%) больных лечение привело к выздоровлению, летальный исход был у 64 (5,8%) больных. Повторные оперативные вмешательства были у 4,3 % пациентов.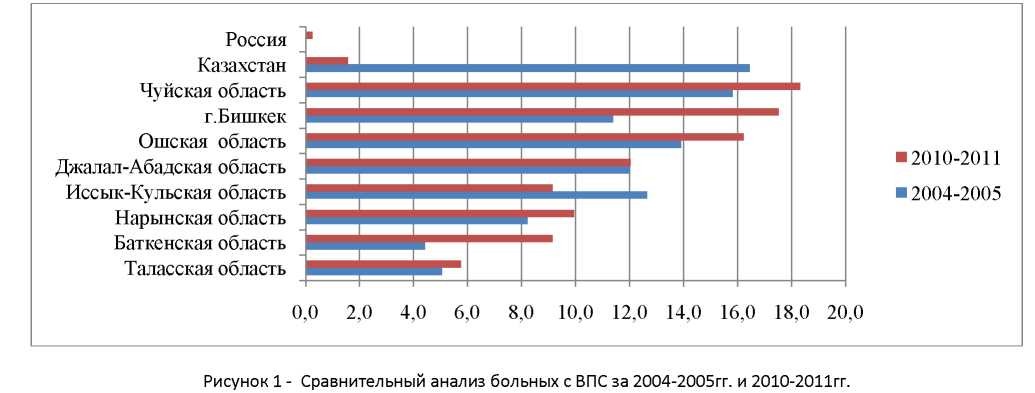
СПИСОК ЛИТЕРАТУРЫ
- Шарыкин А.С. Перинатальная кардиология.Руководство для педиатров, акушеров, неонатологов. - М.: 2007. - 128 с.
- Крупянко С.М., Милиевская Е.Б., Афонина М.А. Контент-анализ материалов интернет форума по врожденным порокам сердца //Материалы конгресса «Детская кардиология - 2008». - C. 298-299.