Красный плоский лишай - хроническое заболевание, сопровождающееся воспалительным компонентом и патогистологически проявляющееся гиперкератозом, а клинически - появлением мелких сгруппированных папул на отдельных участках кожи и слизистых оболочках. Изолированные поражения слизистых оболочек встречаются реже, примерно в 25% от всех случаев проявления КПЛ.
Причины заболевания полностью не выяснены. Существовали различные теории возникновения КПЛ, наиболее популярными из которых были вирусная, неврогенная и аутоиммунная.
По современным представлениям КПЛ - это аутоаллергическая реакция гиперчувствительности замедленного типа против каких-то антигенов базального слоя или собственной пластинки кожи и слизистых. Специфические аутоантитела пдермри КПЛ никогда не обнаруживаются, но всегда возникает плотная инфильтрация лимфоидными клетками базальных слоев эпителия и собственной пластинки слизистой (дермы). Замечено, что типичная форма КПЛ сопровождает реакцию «трансплантат против хозяина», что повторно доказывает значение аутоиммунного фактора в развитии заболевания.
Часто КПЛ может провоцироваться лекарственными средствами, например, препаратами золота, противомалярийными, противосудорожными препаратами и тетрациклиновыми антибиотиками. Кроме того, в развитии заболевания в целом и в каждом конкретном случае выделяются отдельные сопутствующие факторы, которые, по всей видимости, тоже играют свою роль в патогенезе заболевания. Наиболее значимые из них: 1) возраст и пол больных: по данным наблюдений и среднестатистическим данным заболевание чаще возникает у женщин 40-60 лет в климактерический и постклимактерический периоды; 2)неврологический статус больных: заболевание чаще проявляется у людей с лабильной психикой, склонных к эмоциональным стрессам, переживаниям, а также канцерофобией; 3) наличие какого-либо сопутствующего хронического заболевания внутренних органов, в частности, печени, желудочно-кишечного тракта, эндокринной системы (описан симптомокомлекс- синдром Гриншпана, наряду с КПЛ при котором наблюдаются сахарный диабет и гипертоническая болезнь); 4) местные травматические факторы механического, физико-химического, химического и биологического происхождения, в т.ч. наличие металлических конструкций в полости рта, особенно разнородных, способных вызвать явления гальванизма; острые края зубов, некачественно изготовленные пломбы, контактные аллергические реакции замедленного типа, нарушения микробного баланса по типу дисбактериозов.
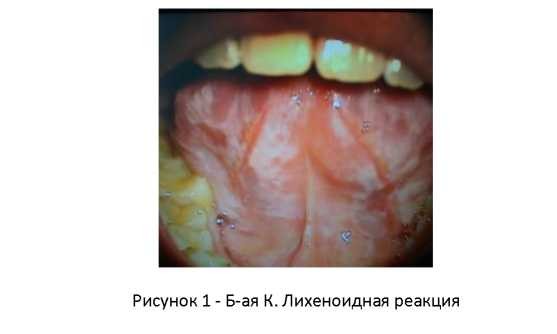
В некоторых случаях КПЛ может быть следствием каких- либо вмешательств на организм извне, как извращенная реакция на сопутствующие метаболические нарушения. Клинический пример 1. Больная К., 1992 г.р. обратилась на кафедру терапевтической стоматологии с жалобами на чувство дискомфорта и стянутости, появление белесоватых участков на всей поверхности слизистой оболочки полости рта. Из анамнеза было выяснено, что пациентка лечилась по поводу острого миелобластного лейкоза и прошла несколько курсов химиотерапии. Объективно слизистая оболочка десны, переходных складок, альвеолярного отростка имела белесоватый вид за счет сетчатого рисунка в виде извитых петель и изгибов. Данные поражения были расценены как лихеноидная реакция слизистой полости рта в ответ на экстремальное воздействие на организм химиотерапевтических препаратов (рисунок 1).
Всего за 2012 год на кафедру за консультативной помощью обратились 16 пациентов с КПЛ, из них женщины составили 93,7%. Из нескольких возрастных категорий один пациент (6,3%) был из категории 20-29 лет, 2 пациента (12,5%)-из категории 30-39 лет, 4(25,0%)- из 40-49 лет, 7(43,7%)-из 50-59 лет, 2 пациента (12,5%) - из 60-69 лет. Типичная форма КПЛ была диагностирована у 37,5% пациентов, экссудативно- гиперемическая - у 12,5%, эрозивно-язвенная - у 50,0%. Симптомокомлекс - синдром Гриншпана наблюдался у 6 пациентов (37,5%).
Пациентов, обращающихся за консультативной помощью, можно разделить на 3 группы: 1) больные с поставленным диагнозом КПЛ; 2) больные, лечившиеся долгое время у врача стоматолога, но без правильного диагноза; 3) больные, уже проходившие адекватное лечение, но обратившиеся вторично с обострением заболевания.
Клинически на коже выделяют кольцевидную, атрофическую, бородавчатую, пигментную и буллезную формы КПЛ. Элементы поражения чаще локализуются на коже рук, тыле кистей, груди, животе, передней поверхности голеней. Цвет высыпаний густо-красный, синюшный, иногда буроватый, в центре отдельных узелков может быть пупкообразное вдавление. Папулы могут сливаться в крупные бляшки диаметром до 1 см.
На слизистой оболочке полости рта выделяют типичную, экссудативно-гиперемическую, зрозивно-язвенную, буллезную и гиперкератотическую формы заболевания. Патогномоничным признаком каждой из этих форм является наличие множества сгруппированных мелких папул диаметром около 1,5 мм, сливающихся в узор (так называемая «сетка Уикхема»), часто сравниваемый с рисунком «морозного окна» или «листом папоротника». Если типичная форма ощущается больным лишь как дискомфорт, чувство стянутости и шероховатости слизистой, то осложненные формы - экссудативно- гиперемическая и эрозивно-язвенная причиняют больному тяжкие страдания во время приема пищи и разговоре. Следует помнить, что эрозивно-язвенная форма КПЛ при длительном существовании в полости рта может малигнизироваться.
Диагностику КПЛ затрудняет его сходство с другими заболеваниями слизистой оболочки полости рта: эрозивно-язвенной формой лейкоплакии, аллергическими поражениями, буллезными дерматозами, вторичным сифилисом и проявлениями системной красной волчанки. Во всех случаях даже на фоне выраженного воспаления можно увидеть характерный рисунок красного плоского лишая. Кроме того, типичные папулы КПЛ дают характерное свечение бело-желтого цвета в лучах Вуда, а при визуальном восприятии папулы имеют белесоватый цвет, что объясняется оптическим явлением Тиндаля (рассеивание света коллоидом, содержащимся в тельцах, которые образуются при гибели кератиноцитов).
Клинический пример 2. Больная Р., 1969 г.р. обратилась за консультативной помощью с жалобами на наличие язвенных поражений в полости рта, сильную болезненность во время приема пищи и при разговоре. Страдает от заболевания уже на протяжении полутора лет, первый случай проявления заболевания связывает с постановкой металлокерамических мостовидных протезов, перенесенным эмоциональным стрессом и обострением хронического гастрита (рис.3).
Рецидив заболевания возникал примерно раз в 3-4 месяца, обычно после употребления острой или пряной пищи. Неоднократно обращалась к врачам разных специальностей, но не получала полноценной помощи.
Точный диагноз не был поставлен, проводилось только местное лечение с использованием препаратов, некоторые из которых обладали раздражающим действием, и их применение в данном случае было категорически противопоказано (пищевая сода, перманганат калия, различные спиртовые настойки, медицинские квасцы).
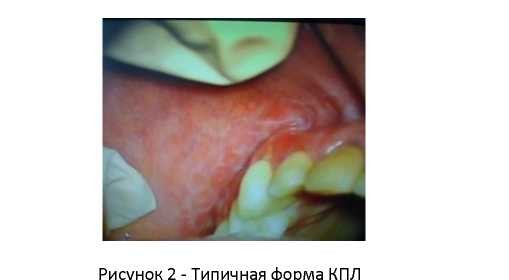
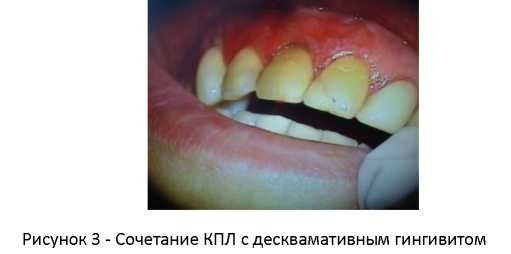
Объективно на слизистой щек с обеих сторон преимущественно в задних отделах на гиперемированной и отечной слизистой были отчетливо видны крупные эрозии полигональной формы, покрытые фибринозным налетом. При более детальном визуальном осмотре на фоне воспаления определялся характерный сетчатый рисунок из множества сливающихся мелких папул.
На основании жалоб, анамнестических данных, объективного обследования и проведения дифференциальной диагностики с другими заболеваниями больной был поставлен диагноз «Красный плоский лишай, эрозивно-язвенная форма». Больной было назначено общее, местное и физиолечение.
Общее лечение включало в себя противовоспалительную, иммуномодулирующую, десенсибилизирующую, седативную и общеукрепляющую терапию. Местное лечение заключалось в антисептической обработке элементов поражения, растворении фибринозной пленки с помощью протеолитических ферментов, местном противовоспалительном лечении и назначении кератопластических препаратов для скорейшей эпителизации очага. Лазерная терапия была включена в комплекс лечения после стихания острых воспалительных явлений. Больной была проведена последовательная санация полости рта, включившая в себя пломбирование кариозных зубов и клиновидных дефектов, снятие зубных отложений, кюретажа
пародонтальных карманов. После достижения положительной динамики больная была направлена на дальнейшее обследование у врачей-интернистов.
Таким образом, красный плоский лишай является довольно серьезным заболеванием, представляющим интерес как для дерматологов, так и стоматологов. Диагностика и лечение этого заболевания представляет определенные сложности в связи с неясной этиологией, схожестью с другими кожными
заболеваниями и болезнями слизистой полости рта. В этом заключается актуальность необходимости знания клинической картины, методов его диагностики и лечения, что позволяет избежать возможных ятрогенных осложнений в процессе терапии.
СПИСОК ЛИТЕРАТУРЫ
- Зазулевская Л. Я. Болезни слизистой оболочки полости рта. – 2010. – C. 172-186.
- Чурилов Л. П. Механизмы развития стоматологических заболеваний. - М.:Медицина, 2006. – C. 222-227.
- Боровский Е. В., Машкиллейсон А. Л. Заболевания слизистой оболочки полости рта.- М.: Медицина, 1984. - 399 с.
- Абрамова Е.И. Красный плоский лишай в полости рта. - М.: 1996. - 19с.