Фолликулярная киста яичника: самое частое эстроген-секретирующее новообразование, частым проявлением которой у девочек является ложная форма преждевременного полового развития. Представленное клиническое наблюдение наглядно отображает эволюцию симптомов яичниковых форм преждевременного полового развития.
Преждевременное половое развитие – это появление нескольких или всех вторичных половых признаков (иногда и первая менструация – менархе) у девочек в возрасте до 8 лет.Распространенность ППР зависит от нозологического варианта, пола и возраста. Гонадотропинзависимые формы ППР у девочек наблюдается гораздо чаще, чем у мальчиков. У 0,5% девочек мира определяют преждевременное (раннее) половое созревание. Преждевременное телархе фиксируют у 1% пациенток женского пола до 3-х лет, частота истинных форм ППР – в 2-3 раза выше. Основные причины ППР у девочек: идиопатическое преждевременное половое развитие (80-90%), заболевания яичников (5%), заболевания центральной нервной системы – преимущественно опухоли головного мозга (3-5%). В общей структуре новообразований половых желез гормональноактивные опухоли составляют 1,5-2% [7,8].
Ложное преждевременное половое развитие возникает, если есть автономная излишняя выработка эстрогенов в надпочечниках или половым железами, или по причине приема гонадотропных гормонов или эстрогенов. Одна из частых причин ложного ППР это опухоли, фолликулярные кисты яичников (яичниковая форма). Яичниковая форма преждевременного полового созревания обусловлена секрецией половых гормонов опухолевой тканью яичников. При этом гипоталамические структуры и гипофиз остаются незрелыми и не выделяют рилизинг-гормоны и гонадотропные гормоны. Поэтому эта форма ППР называется ложной [9].
При ложном ППР характерно нарушение последовательности развития признаков полового созревания. Клиническая картина ложной формы ППР, такая же, как при истинном ППР: телархе, ускорение роста, адренархе. Первыми симптомами ложного преждевременного полового созревания обычно являются менструальноподобные выделения ациклического характера при слабо развитых вторичных половых признаках. Развитие наружных и внутренних половых органов соответствует таковому у девочек в конце первой фазы пубертатного периода. Отмечается утолщение девственной плевы, слизистой оболочки влагалища, скопление цервикальной слизи в наружном зеве шейки матки, появляется угол между телом и шейкой матки, такжеускоряются темпы роста ребенка. Последовательность появления симптомов и их выраженность зависят от причины заболевания. Чем больше избыток эстрогенов, тем быстрее и ярче проявляются симптомы [10].
Большинство объёмных образований яичников, встречающихся в неонатальном периоде и в детском возрасте, имеют герминогенную или фолликулярную природу. В периоде полового созревания каждое третье новообразование яичников бывает представлено опухолевидным образованием (фолликулярные кисты, параовариальные кисты и кисты желтого тела).Кисты яичников у девочек составляют от 1 до 8% всех опухолей у детей. Частота доброкачественных и злокачественных опухолей яичников составляет 2,6 случаев на 100000 девочек до 15 лет [1,2].
Фолликулярные кисты яичников – частая причина преждевременного полового развития (ППР) у девочек. Однако они обнаруживаются и у здоровых девочек в препубертатном периоде. Диаметр этих кист от 0,5 до 1,5 см. Наличие кисты в яичниках не является признаком патологии. Но в некоторых случаях кистозная ткань начинает преждевременно и избыточно продуцировать эстрадиол. Как правило, эти кисты имеют размер 3-4 см. Причиной, вызывающей формирование и персистенцию фолликулярных кист, может быть транзиторный подъем гонадотропинов (в основном фолликулостимулирующего гормона – ФСГ). Кисты яичника обнаруживаются при УЗИ малого таза. В большинстве случаев фолликулярные кисты через 1,5-2 месяца самопроизвольно регрессируют и клиника ППР исчезает. Хирургическому лечению подлежат кисты больших размеров или протекающих с осложнениями [3].
Неосложненные кисты яичников у девочек небольших размеров (до 4 см) протекают бессимптомно. Окончательный диагноз о характере образования яичника устанавливается путем гистологического исследования удаленной капсулы [4].
Гранулезоклеточные опухоли (ГКО) – самые частые среди гормонопродуцирующих новообразований яичников и составляют, по данным разных авторов 2-7,5% всех опухолей яичников [5].
ГКО продуцируют ряд стероидных (эстрогены, реже – прогестерон и андрогены) и гликопротеидных (ингибины, мюллеровская ингибирующая субстанция) гормонов, что обычно обусловливает яркую клиническую картину заболевания.
Гранулезоклеточные опухоли ювенильного типа составляют около 5% всех ГКО яичников. По данным R.H. Young и R.E. Scully, 85-97% опухолей подобного строения встречаются в возрасте до 30 лет [6].
Пик заболеваемости ГКО ювенильного типа приходится на возрастные рамки от 1 года до 10 лет. Приблизительно в 8082% случаев у девочек наблюдаются признаки ППР [6].
Фолликулярная киста яичника: самое частое эстроген- секретирующее новообразование у девочек; симптомами являются боли в животе; рекуррентные признаки преждевременного полового развития; нециклические менструации; нередко встречается у девочек, родившихся недоношенными [8,9].
Приводим пример. БольнаяА.А., 29.01.2016 г.р. (2 года 2 мес.), клинический диагноз: Гормоноактивные фолликулярные кисты обоих яичников. Ложное преждевременное половое развитие Состояние после операции лапароскопическая кистэктомии обоих яичников (от 12.04.18г.).
Жалобы при поступлении: на увеличение молочных желез, наличие регулярных кровянистых двухдневных выделений в течение последних 3 месяцев.
Анамнез заболевания: со слов мамы впервые однократно отметили мажущие кровянистые розоватые выделения в декабре 2016 года. С декабря 2017 года отмечают регулярные двухдневные кровянистые выделения, увеличение молочных желез и больших половых губ. Последние менархе в феврале 2018 года. Обратились к эндокринологу по месту жительства. Проведено обследование: гормональный профиль от 12.02.2018 г.: ТТГ – 1,8294 мЕд/л, ЛГ – 0,0 мЕД/л (норма 0,03-3,9), пролактин – 10,77 нг/мл (норма 2,9-24,3), ФСГ – 0,19 мЕД/л (норма 0,05,0), эстрадиол – 143 пмоль/л (норма 0-98,0). УЗИ органов малого таза (ОМТ) от 10.02.2018 г.: увеличение размеров матки (соответствует 8-ми годам). Фолликулярная киста левого яичника. Длина шейки матки – 17,7 мм, длина тела матки – 33,6 мм, правый яичник не визуализируется. Левый яичник: размер 42,0х19,0 мм, в структуре 1 фолликул, d – 8,7 мм. Полостное жидкостное образование размером 41,0х18,0 мм с ровным четким контуром. На рентгенограммекисти от 09.02.2018 г.: костный возраст соответствует 4-5 годам.
Анамнез жизни: ребенок от 2-й беременности, от 2-х родов в сроке 37 недель, путем Кесарева сечения. Из двойни. Вес при рождении2160,0 г, длина тела49 см. Период новорожденности без особенностей. В нервно-психическом развитии соответствовала возрасту. Наследственность не
Объективный осмотр: состояние на момент осмотра средней пропорциональное. Удовлетворительного питания. Кожные покровы нормальной влажности, чистые. Видимы слизистые чистые, влажные. Периферические лимфатические узлы не увеличены. Дыхание через нос свободное. При аускультации везикулярное дыхание, хрипов нет. ЧДД 20 в мин. Сердечные тоны ясные, ритмичные. АД 90/60 мм рт ст. ЧСС 98 уд в мин. Границы сердца в пределах возрастной нормы. Язык влажный, чистый. Живот мягкий, безболезненный. Печень и селезенка не увеличены. Стул регулярный, оформленный. Мочеиспускание свободное, безболезненное.
отягощена.
степени тяжести. Сознание удовлетворительное. Активная, Телосложение правильное, ясное. Самочувствие несколько плаксива. нормостеническое,
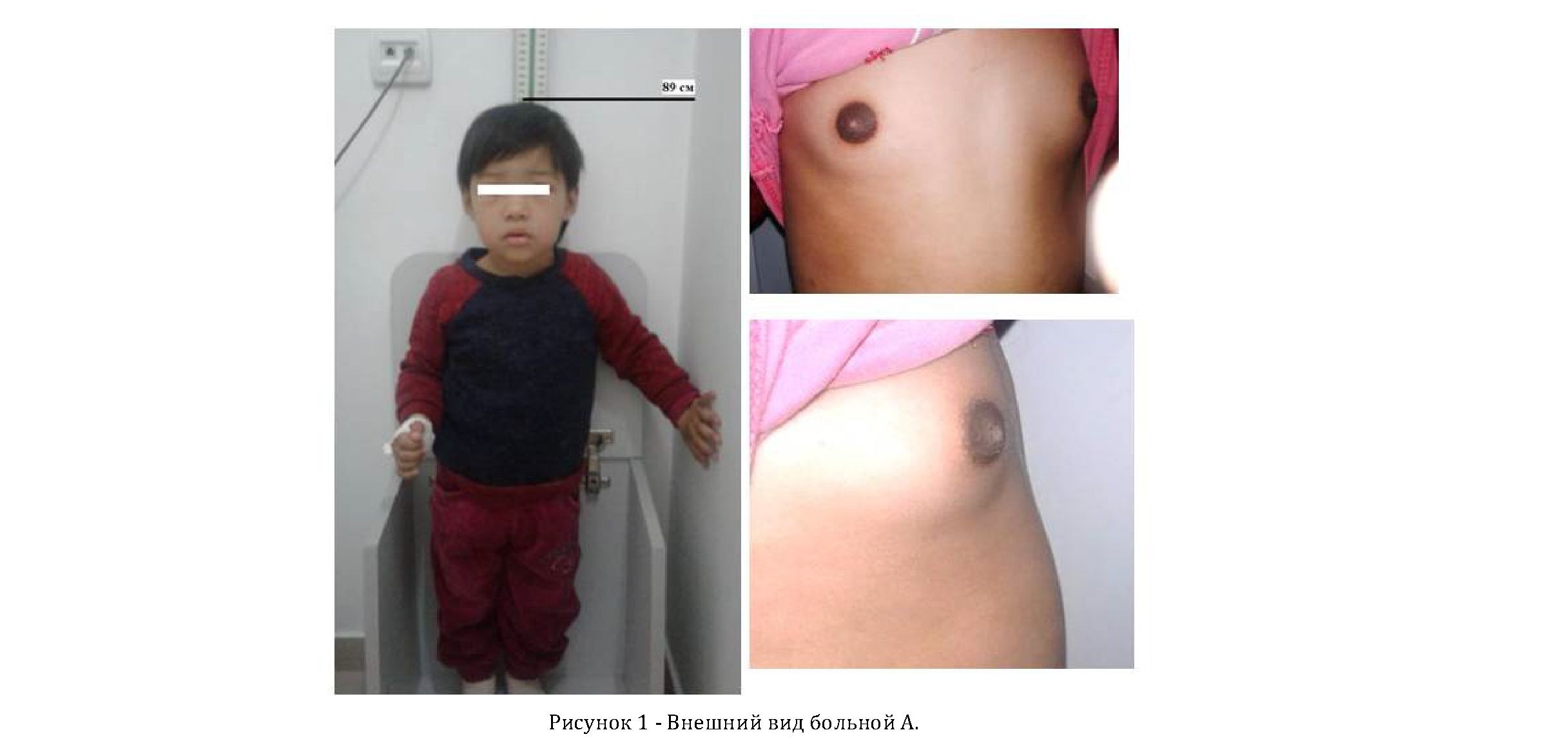
Эндокринный статус: рост 86,0 см, SDS (0,31), перцентиль 62,3%, соответствует двум годам, вес 13 кг, SDS (0,41), ИМТ – 17,58, SDS ИМТ (0,87). Щитовидная железа не увеличена, функция – эутиреоз. Половое развитие: наружные половые органы сформированы правильно по женскому типу. Молочные железы увеличены, ареолы
гиперпигментированы (рисунок 1). Малые половые губы гиперпигментированы, половая щель сомкнута. Клитор не увеличен. Большие половые губы умеренно увеличены. Развитие по Таннеру: Ах0, Р0, Ма2, Ме –в декабре 2016 г. однократно мажущие выделения в течение двух дней, с декабря 2017 года отмечаются регулярные двухдневные кровянистые выделения; последние – во время госпитализации с 30.03.2018 обильные, на момент выписки мажущие.
Результаты дополнительных методов исследования: ОАК: анемия 1 степени; ОАМ: без патологии.Биохимический анализ крови: умеренная гипопротеинемия. Коагулограмма: в пределах нормы.
|
Гормоны |
базальный |
через 1 час |
через 4 часа |
|
ЛГ |
<0,100 мМЕ/мл |
<0,100 мМЕ/мл |
<0,100 мМЕ/мл |
|
ФСГ |
0,115 мМЕ/мл |
0,130 мМЕ/мл |
0,187 мМЕ/мл |
Таблица 1 - Проба с диферелином от 28.03.2018г.:
Заключение: проба отрицательная
УЗИ ОМТ от 28.03.2018г.: «Простая» серозная киста справа 33,0х24,0 мм. Параовариальная киста на длинной ножке слева. 57,0х38,0 мм. с двумя перегородками. Размеры матки соответствуют 13 годам (52,0 мм).
УЗИ ОМТ (ГЦРЧ) от 29.03.2018г.: Развитие половых органов соответствует 12-13 годам. Образование в яичниках
(фолликулярные кисты: правый яичник – анэхогенное образование с перегородкой размером 38,0х26,0 мм; левый яичник: анэхогенное жидкостное образование с
множественными перегородками размером 56,0х46,0х48,0 мм (рисунок 2).
МРТ органов малого таза с контрастным усилением от тела матки кистозное образование размером 30.03.2018г.: кистозные образования в малом тазу (выше 52,4х41,5х39,0мм; контраст не накапливает; кзади от тела

матки кистозное образование размером 41,0х28,0х24,5 мм; контраст не накапливает). Признаки гиперплазии матки (рисунок 3).
МРТ головного мозга: патологии гипоталамо-гипофизарной области не обнаружено.
Консультация детского гинеколога (ГЦРЧ): Гормонпродуцирующая опухоль левого яичника?
Консультация детского онколога от
02.04.2018г.:Клиническая картина кистозного образования яичника слева, гормонпродуцирующего с преждевременным половым развитием (соответствует подростковому возрасту).
По рекомендациям детского онколога дальнейшее хирургическое лечениедевочка получала в Научном центре педиатрии и детской хирургии МЗ РК.
При обследовании в НЦПиДХ МЗ РК:
Гормональный профиль от 09.04.18г: ТТГ- 1,06 (норма), ЛГ – 0,70 МЕ/л (норма 0,9-14,4), ФСГ – 0,77 МЕ/л (норма 1,8-11,3), пролактин – 925,1мЕд/л (норма 120,0-900,0), эстрадиол – 0,61 нмоль/л, СТГ- 32,8 нг/мл (норма 2,0-20,0).
УЗИ ОМТ от 09.04.18 г.: Справа от матки визуализируется анэхогенное образования округлое форма размером 34,0х29,0мм неоднородной структуры, визуализируется пристеночное анэхогенное включение d – до 3-6мм.
УЗИ периферических лимфатических узлов от 09.04.18г.: размеры в пределах нормы.
УЗИ молочной железы от 09.04.18г.: визуализируется правая молочная железа размерами 40,0х11,7мм, структура железистая; левая молочная железа – размерами 44,0х10,0мм, структура железистая. Протоки расширены до 1,4 мм с обеих сторон. Заключение: гиперплазия молочных желез.
УЗИ щитовидной железы от 16.04.18г.: Правая доля – 0,98х0,89х2,67мм, V – 1,11см3. Левая доля – 1,16х0,81х2,95мм, V-1,32 см3. Перешеек – 0,16мм однородная, средняя, структура железистая. Суммарный тиреоидный объем – 2,43см3. Заключение: Умеренная гиперплазия щитовидной железы.
Рентген кистей от 16.04.18г.: костно деструктивных изменений не выявлено. Суставные щели не сужены, контуры суставных поверхностей ровные, четкие. Ядра окостенения костей запястья обычные. Определяется ядро окостенение трехгранной кости запястья с обеих сторон (соответствует 4 годам жизни). Определяется ядро окостенения трапециевидной кости с обеих сторон и ладьевидной кости с обеих сторон, слева слабо выражено. Параартикулярные мягкие ткани без изменений. Заключение: Костно-деструктивных изменений не выявлено. Опережение костного возраста,соответствует 5-7 годам (рисунок 4).
Проведенное лечение: Ребенок обсужден на медико- операции – лапароскопия, кистэктомия левого и правого дисциплинарном совете клиники, определен объем яичников.


12.04.18 года проведена операция: получен пунктат – содержимое серозное. Без осложнений. Гемотрансфузии не проводилось. В отделении проведены антибактериальная, симптоматическая, обезболивающая терапия.
Цитология биоптата от 13.04.18 г.: в мазках (левая и правая) идентичные клетки с обильной цитоплазмой с умеренной реактивной гиперплазией, цитологическая картина соответствует кистозному содержимому.
Цитология биоптата от 13.04.18 г.: слева и справа – умеренная гиперплазия клеток железистого эпителия и макрофаги в поле зрения.
Гистология №2156-61/18 – левый, №2162-65/18 – правый от 26.04.18 г.: Микроскопия: фрагменты ткани кистозного образования яичников, представленного в виде множества щелей, заполненных клетками гранулезы и окруженных клетками теки с лютеинизацией; встречаются участки скопления клеток типа желтого тела; участки формирования белого тела, примордиальные фолликулы среди которых встречаются единичные с гиперплазией гранулезы, в материале из правого яичника структура фолликулярного типа с тельцами типа Кол-Экснера при гранулезоклеточной опухоли. ИГХ 2156-57/18, (inhibin, CD 99, calretinin, AFP). Заключение: Морфология и иммунофенотип образований более всего соответствуют фолликулярным кистам яичников, учитывая участки гиперплазии гранулезы с тельцами типа Кол-Экснера, нельзя полностью исключить дебют гранулезоклеточной опухоли.
Выставлен клинический диагноз: Гормоноактивные фолликулярные кисты. Регрессия полового развития. Состояние после операции – кистэктомия обоих яичников (от 12.04.18г.).
Состояние при выписке. Эндокринный статус: отмечается регрессия молочных желез (рисунок 5), отсутствие кровянистых выделений из половых путей.
Заключение. Преждевременное половое созревание – не самостоятельная патология, а симптомокомплекс, которое является проявлением ряда других заболеваний организма человека. К сожалению, преждевременное половое созревание сегодня встречается не так уж и редко.Только при тщательном комплексном объективном осмотре и лабораторно-инструментальном обследовании выявляются причины и определяются формы ППР. При ложной форме ППР по результатам биопсии образования решается дальнейший объем наблюдения и лечения. Несомненно, требуется постоянная профессиональная психологическая поддержка ребенка и родителей; динамическое наблюдение не реже 1 раза в 3-6 месяцев до начала, и на протяжении всего периода физиологического пубертата.
СПИСОК ЛИТЕРАТУРЫ
- Нечушкина И.В. Диагностика и тактика лечения детей с опухолями половых органов // Методические рекомендации. - М.: 2002. - С. 20-24.
- Вишневская Е.Е. Детская онкогинекология. - Минск: Высшая школа, 1997. - 396 с.
- Semenjuk W.O. et al. The value of several prognostic factors in ovarian granulosa cell tumors.: Тез. докл. 2-го съезда онкологов стран СНГ, Киев, 23-26 мая 2000 // Экспериментальная онкология. - 2000. - Т. 22. - С. 273-281.
- Dunaif A. R., Chang J. Polycystic Ovary Syndrome: Current Controversies, from the Ovary to the Pancreas // Humana Press. - 2010. - P. 51-122.
- Аксель Е.М. Статистика злокачественных новообразований женской половой сферы // Онкогинекология. - 2012. - №1. - С. 1824.
- Железнов В.И. Гранулезо- и тека-клеточные опухоли яичников: Обзор-лекция // Акушерство и гинекология. - 1980. - №6. - С. 6-11.
- Prete G., Couto-Silva A., Trivin. C. et al. Idiopathic central precocious puberty in girls: presentation factors // PMC. - 2008. - Р. 28-34.
- Faizah M. Z., Zuhanis A. H., Rahmah R. et al. Precocious puberty in children: A review of imaging findings // PMC. - 2012. - Р. 52-57.
- Дедов И. И., Семичева Т. В., Петеркова В. А. Половое развитие детей: норма и патология. - М.: 2002. - 232 с.
- Смирнов В.В. Преждевременное половое развитие: причины, диагностика, лечение // Лечащий врач. - 2013. - №11. - С. 12-17.