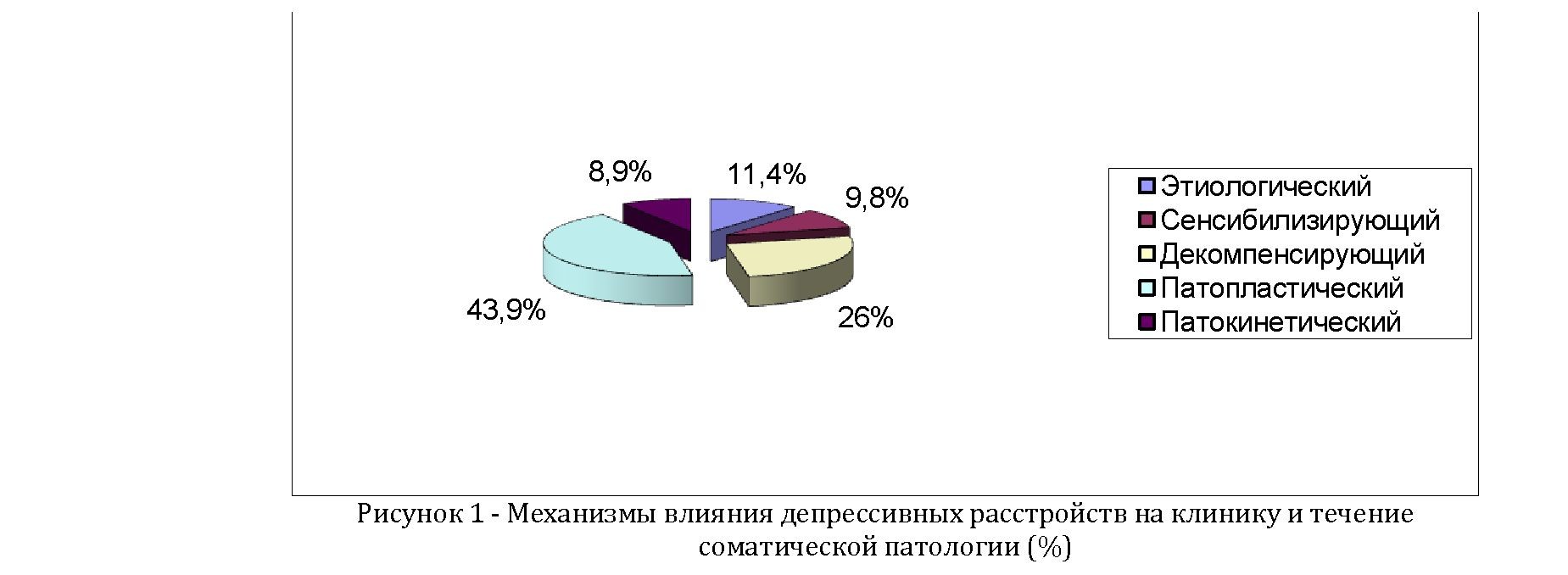
В статье преДставлены результаты анализа коморбиДности основных клинических вариантов Депрессивных расстройств с соматической патологией. Изучение влияния Депрессивных расстройств на клинику и течение соматической патологии у пациентов ПМСП показало, что наиболее часто Депрессии оказывали патопластическое (43,9%) и Декомпенсирующее влияние (26%) влияние на клинику и Динамику соматического заболевания. Выявлена некоторая преДпочтительность клинических форм Депрессий при отДельных серДечнососуДистых заболеваниях.
Депрессия - психическое расстройство, характеризующееся патологически сниженным настроением (гипотимией) с негативной, пессимистической оценкой себя, своего положения в окружающей действительности и своего будущего. Печальное, угнетенное настроение в норме может рассматриваться как нормальная человеческая эмоциональная реакция на стрессовые события, разочарования или утраты в жизни. Однако, угнетение настроения, печаль может проявляться и в структуре тяжелого душевного заболевания. Последние эпидемиологические исследования показывают, что депрессия причиняет сильнейшие психологические, эмоциональные и физические страдания, которые существенно снижают качество жизни больного, уровень его семейной, социальной и трудовой адаптации, а нередко приводят к инвалидизации. Депрессия часто сопутствует соматическим заболеваниям и всегда осложняет их прогноз. Но самым страшным последствием депрессии является суицид, который совершают около 15% больных [1].
Несмотря на то, что депрессия является психическим расстройством, две трети случаев не попадают в поле зрения врача психиатра и наблюдаются врачами общей медицинской практики. Депрессия может провоцировать соматические заболевания (особенно это относится к реактивным депрессиям), нередко способствующим развитию сердечно-сосудистых заболеваний и других патологических изменений внутренних органов, быть реакцией на них, а также не зависеть от соматической болезни, но во всех случаях депрессия усугубляет течение телесного недуга и усложняет его лечение. Крупнейшие международные исследования, проведенные в 14 медицинских учреждениях общего профиля в 12 странах, показали, что распространенность депрессий у больных, обращающихся к врачу общей практики, составляет более 10%, а у больных, страдающих соматическими заболеваниями, еще выше — 22—33%. В частности, депрессия выявлялась у 47% больных, перенесших инсульт, у 45% — инфаркт миокарда, а также часто наблюдалась при эндокринных, метаболических, гастроэнтерологических заболеваниях и хронической боли. Актуальность проблемы депрессий, наблюдающихся в общемедицинской практике, определяется не только их распространённостью и дезадаптирующим влиянием, но и тем, что своевременная диагностика этих расстройств является условием успешной медицинской помощи [2,3].
Неблагоприятное влияние депрессии на течение и прогноз многих соматических заболеваний, а также большой положительный опыт по лечению депрессий врачами общей практики во многих странах мира, являются важными доказательствами к необходимости выведения ее из «диагностических невидимок» на арену общемедицинской практики. Современные научные данные и общая тенденция в оказании помощи пациентам, обращающимся в различные звенья здравоохранения по поводу тех или иных страданий, предполагают диагностику и лечение депрессивных расстройств, начиная с первичной медицинской сети [4].
К наиболее часто встречающимся в клинике депрессии расстройствам относятся нарушения сна, которые входят в число как основных, так и дополнительных её диагностических критериев.
С позиции современных взглядов на типологию депрессий [5] выделяются их основные клинические варианты.
Тоскливо-заторможенные депрессии являются классическим вариантом витальной депрессии. В клинической картине депрессивный аффект характеризуется значительной глубиной с ощущением тяжести, жжения, боли в области груди, затрудняющей дыхание. Из речи больных: «ощущение, что на мою грудь положили каменную плиту, я не могу вдохнуть полной грудью», «я чувствую постоянную боль в груди, она нестерпима, особенно с утра». Идеаторная и моторная заторможенность сопровождаются угнетением сексуального влечения и аппетита. Пациенты сообщают об утрате способности испытывать радость, отсутствии удовольствия от приема пищи, общения с близкими и родными людьми. К эмоциональным нарушениям относятся также психическая анестезия - «чувство утраты чувств». Часто встречающаяся жалоба - отсутствие чувства сна и отсутствие ощущения отдыха при пробуждении, также отражающая наличие анестезии витальных эмоций. Типичным нарушением сна при тоскливо-заторможенных депрессиях является сокращение длительности сна и беспричинно раннее утреннее пробуждение (в 4- 5 часов утра, без возможности уснуть в последующем) с углублением подавленного настроения в утренние часы и переживаниями «первичного чувства вины», лишенного каких-либо объяснений. Некоторые больные отмечают усиление подавленности и тоски после дневного сна. Самооценка значительно снижена, присутствуют идеи малоценности, самообвинения, осуждения.
Тревожно-ажитированные депрессии характеризуются сочетанием депрессивного аффекта с ощущением внутреннего напряжения и беспокойства. Из речи пациентов: «у меня внутри все клокочет», «я чувствую себя натянутой струной», «я чувствую внутренний тремор, не могу расслабиться, не нахожу себе места». В отличие от меланхолических депрессий, для тревожно-ажитированных депрессий характерна гиперестезия, проявляемая обострением восприятия неприятных ощущений: запахов, красок, звуков, прикосновений, которые, являясь раздражающим фактором, еще более усугубляют состояние пациента. Обостряется восприимчивость к минимальным психотравмирующим ситуациям с фиксацией внимания на отрицательных переживаниях. Больных преследует ожидание неминуемой беды, катастрофы с переживанием собственной предполагаемой вины в какой-либо трагедии, пациент делится своими тревожными ожиданиями: «Я очень тревожусь по поводу будущей свадьбы сына. Мне кажется, что я не смогу справиться с ответственностью, все испорчу, нас будут осуждать родственники и друзья. Меня сын не простит. Сейчас сын не собирается жениться, но я все равно переживаю». Наличие тревоги и напряжения носит постоянный характер. Но возможно смещение наибольшей выраженности к определенному времени суток, не только к утренним, но и к вечерним часам. Диссомнические расстройства характеризуются трудностями засыпания, наплывами негативных мыслей и страхов в период засыпания, «сбивающими» сон, поверхностностью сна и сновидениями неприятного, устрашающего содержания. Тревога способствует формированию ограничительного поведения. Часто больные предъявляют жалобы на «страх ночи», «страх умереть во сне», «страх, что остановится сердце или дыхание», «страх сна», что формирует стойкую инсомнию [6]. Негативная ассоциация, связанная со страхом не уснуть, усиливает мозговую активность. Стойкая бессонница приводит к нарастанию физического истощения и способствует ухудшению соматического состояния больных.
Для тоскливо-апатических депрессий свойственно сочетание сниженного настроения и отсутствие стремлений к деятельности. В процессе развития депрессии нарастает замкнутость, резко ограничивается круг интересов и общение. Может увеличиваться продолжительность ночного сна, но чувство бодрости после сна отсутствует, сонливость и заторможенность сохраняются в течение всего дня. У части больных формируется псевдоинсомния, и пациенты предъявляют жалобы на отсутствие сна в течение многих дней, т.к. у них отсутствует чувство сна. Вследствие депрессии у больных нарушается восприятие собственного сна, утрачивается возможность ощущать время сна («агнозия сна»). Данный феномен можно рассматривать как проявление расстройства сенсорного синтеза в структуре депрессии. Следует отметить, что при объективном исследовании (полисомнография) сон не только фиксируется, но его продолжительность превышает 8 часов. У больных значительно нарушается трудоспособность как за счет выраженного снижения мотивации к любой деятельности, так и за счет стойких нарушений сна. При затяжных формах депрессий гиперсомния со временем сменяется стойкой инсомнией.
Ипохондрическая депрессия характеризуется сочетанием сниженного настроения с тревожными опасениями за собственное здоровье, ипохондрическими фобиями, выраженными соматовегетативными расстройствами. Воображаемая или реальная соматическая патология воспринимается гипертрофированно и пессимистично. Минимальный соматический дискомфорт интерпретируется больным как сигнал прогрессирующего неизлечимого соматического заболевания. Пациенты контролируют физиологические функции с тщательной регистрацией малейших признаков телесного неблагополучия, получая «доказательства» тяжелого недуга, что приводит к еще большему нарастанию убежденности в неблагоприятном исходе и
бесперспективности лечения. Наиболее типичными страхами являются: страх возникновения или обострения злокачественного опухолевого процесса; страх смерти от внезапного сердечного приступа, страх «остановки сердца» или «инфаркта» часто сопровождается паническими атаками; страх оказаться в одиночестве или ситуации, исключающей возможность медицинской помощи; страх остановки дыхания и возможности умереть во сне от удушья. Больные с ипохондрическими депрессиями легкой и умеренно-выраженной степени тяжести часто обращаются за помощью к врачам-интернистам и настаивают на проведении многочисленных обследований. Полученные в результате обследования заключения могут ставиться под сомнения и многократно перепроверяться.
Маскированные (соматизированные) депрессии характеризуются преобладанием в клинической картине сомато-вегетативных расстройств, имитирующих соматическую патологию. Основные жалобы больных касаются соматического неблагополучия, именно по этой причине пациенты попадают в поле зрения врачей- интернистов. Достаточно часто пациенты настаивают на дополнительных функциональных обследованиях. Одной из ведущих жалоб пациентов являются боли. Болевой синдром носит различную локализацию и может затрагивать сердечно-сосудистую, желудочно-кишечную, костносуставную и другие системы организма. У этих пациентов часто отмечается нестабильность артериального давления, снижение аппетита, склонность к задержке стула, колебание массы тела, расстройство сна. При многочисленных соматических жалобах пациенты могут отрицать наличие тоски или тревоги, однако, при более детальном расспросе обнаруживаются явления ангедонии, стремление к уединению, чувство безнадежности и пессимизм, уныние и безразличие. Следует отметить, что маскированные депрессии, нередко развиваются у людей с алекситимией- неспособностью и неумением распознавать и выражать собственные чувства. При невозможности описать свое психологическое состояние плохое самочувствие приписывается «соматическому неблагополучию». Одним из важных признаков маскированной депрессии является несоответствие между обилием и интенсивностью жалоб больного и скудностью объективных данных о соматическом неблагополучии.
Больные с соматизированными депрессиями длительно и безрезультатно лечатся у врачей-интернистов; дополнительные методы исследования не выявляют конкретного соматического заболевания; несмотря на безрезультатность лечения, больные продолжают посещать врачей соматического профиля. Следует отметить, что возможно и одновременное существование (коморбидность) депрессивного и соматического расстройства.
Анализ коморбидности депрессивных расстройств с соматической патологией проводился сотрудниками Республиканского научно-практического центра психиатрии, психотерапии и наркологии МЗ РК по заболеваниям, наиболее часто встречавшимся среди контингентов первичной медико-санитарной помощи (ПМСП) и традиционно относящихся к психосоматическим, включая сердечно-сосудистую патологию: артериальную гипертензию (АГ) и ишемическую болезнь сердца (ИБС) [7]. Наиболее часто у пациентов ПМСП депрессивные расстройства выявлялись у больных с артериальной гипертензией (66,7%) и ишемической болезнью сердца (54,5%), нередко, в их сочетании. Результаты исследования показали, что «сосуществование» психических и соматических расстройств никогда не бывает «независимым». Анализ анамнестических сведений обследованных пациентов ПМСП позволил установить, что влияние депрессивных расстройств на клинику и течение соматических заболеваний возможно в следующих вариантах:
- -этиологический, когда депрессивное расстройство предшествовало соматической патологии, которая развивалась вторично по патогенетическому механизму психосоматического расстройства (14 больных - 11,4%);
- -сенсибилизирующий, при котором депрессия являлась эмоциональным фоном, ослабляющим защитные механизмы организма, что предрасполагало к развитию соматической патологии (часто генетически обусловленной) (12 больных - 9,8%);
- -декомпенсирующий, когда соматическая патология предшествовала депрессии, возникновение которой вызывало обострение хронического соматического заболевания (32 больных - 26%);
- -патопластический эффект проявлялся в искажении типичной картины соматического заболевания, что прослеживалось в нехарактерных для данного соматического расстройства жалобах больного, в полиморфности и изменчивости симптоматики, существенно затрудняющих диагностику соматического заболевания (54 больных - 43,9%);
- -патокинетический эффект заключался в ухудшении динамики соматического заболевания, резистентности к проводимой терапии, что приводило к быстрому истощению компенсаторных возможностей отдельных органов и систем организма больного, неблагоприятному прогнозу соматического заболевания со стойкой утратой трудоспособности (11 больных - 8,9%), что показано на рисунке 1.
Изучение влияния депрессивных расстройств на клинику и течение соматической патологии у пациентов ПМСП показало, что наиболее часто (43,9%) депрессивные расстройства влияли на клиническую картину соматической патологии путем усугубления тяжести предъявляемых больными жалоб, что не соответствовало объективным показателям соматического состояния пациентов, т.е. депрессии оказывали патопластическое влияние на клинику соматического заболевания. Психогенные депрессии чаще оказывали декомпенсирующее влияние (26%), проявляясь клинически в объективном ухудшении (декомпенсации) соматического состояния пациентов в условиях психотравмирующих ситуаций. Анализ клинических наблюдений сочетания депрессивных расстройств с соматической патологией позволил выявить некоторую предпочтительность (но не абсолютную избирательность) клинических форм депрессий при отдельных сердечно-сосудистых заболеваниях или их сочетаниях.
|
Соматические расстройства |
Депрессивные расстройства |
Итого: |
||||||
|
F06.32 |
F32-F34 |
F41-F45 |
||||||
|
А.ч. |
% |
А.ч. |
% |
А.ч. |
% |
А.ч. |
% |
|
|
Артериальная гипертензия (АГ) |
5 |
27,8 |
2 |
12,5 |
23 |
45,1 |
30 |
35,3 |
|
Ишемическая болезнь сердца (ИБС) |
2 |
11,1 |
4 |
25 |
11 |
21,7 |
17 |
20 |
|
АГ + ИБС |
11 |
61,1 |
10 |
62,5 |
17 |
33,2 |
38 |
44,7 |
|
Итого: |
18 |
100 |
16 |
100 |
51 |
100 |
85 |
100 |
Таблица 1 - Клиническая структура депрессивных расстройств при различных формах сердечно-сосудистой патологии
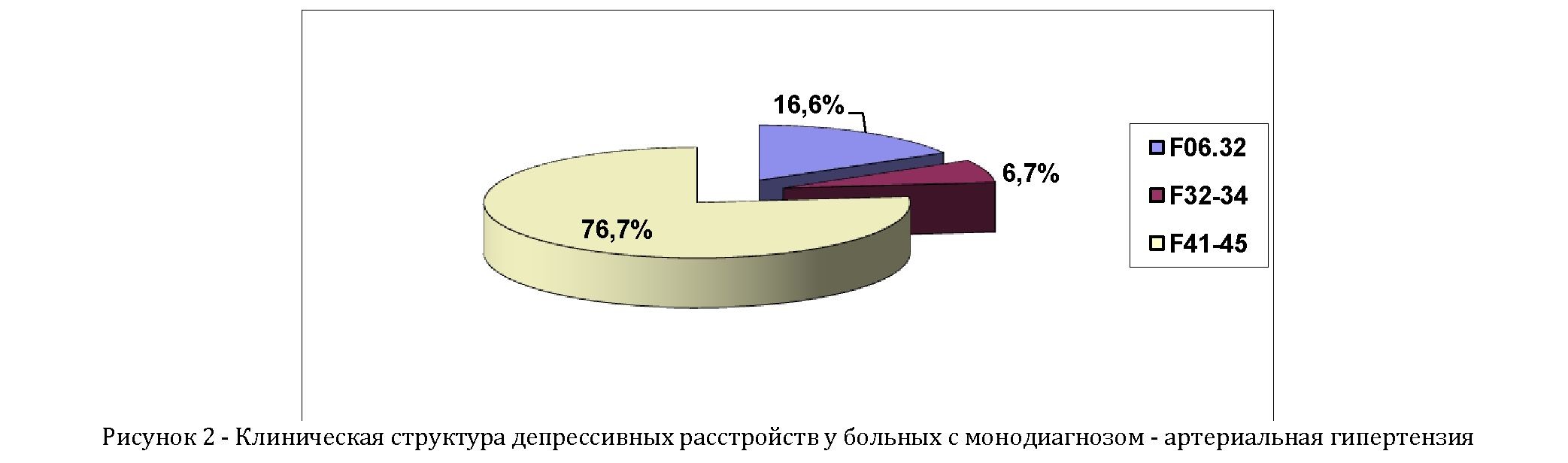
Структура депрессивных расстройств у больных артериальной гипертензией характеризовалась явным преобладанием депрессий, относящихся к рубрике МКБ-10 «Невротические, связанные со стрессом и соматоформные расстройства» (F41-F45) - 76,7%. Депрессии, относящиеся к органическим психическим расстройствам (F06.32), составили 16,6%, депрессии, которые можно было квалифицировать как аффективные расстройства настроения (F32-34) - 6,7% (рисунок 2).
У больных с ишемической болезнью сердца такжепреобладали депрессии, относящиеся к рубрике МКБ- 10 «Невротические, связанные со стрессом и соматоформные расстройства» (F41-F45) - 64,7%. На втором месте по частоте в данной группе стоят депрессии, относящиеся к аффективным расстройствам настроения (F32-34) - 23,5%, а депрессии органической природы (F06.32) составили 11,8% (рисунок 3).

Несколько иной представляется клиническая структура депрессивных расстройств у больных с сочетанной соматической патологией, где доля депрессивных расстройств органической природы (F06.32) составляет 61,1%, что существенно превышает данную форму депрессивных расстройств у пациентов с монодиагнозом АГ (27,8%) и ИБС (11,1).
Статистические данные позволяют сделать вывод о том, что сочетание двух и более соматических заболеваний является фактором, предрасполагающим к развитию органического поражения головного мозга (преимущественно сосудистого генеза), проявляющегося депрессивными расстройствами органической природы.
Депрессивные эпизоды, выявлявшиеся у пациентов ПМСП, по клиническим проявлениям имели некоторые особенности:
- -маскированный (соматизированный) характер депрессивных расстройств;
- -анозогнозия депрессивного расстройства, проявлявшаяся в том, что больные, даже отмечая подавленное настроение, не расценивали это как психическое расстройство, а связывали свое состояние с обострением соматического заболевания или социальными проблемами;
- -гипергнозия соматической патологии, проявляющаяся в высокой субъективной значимости переживаний, связанных с соматическим (телесным) неблагополучием;
- -депрессивный фон настроения не имел выраженных суточных колебаний, но был тесно связан с дополнительными психотравмирующими обстоятельствами;
- -полиморфизм проявлений, сочетание подавленного настроения с тревогой, астенией, сверхценными идеями ипохондрического содержания, социофобиями.
Таким образом, общим выводом из современных исследований является следующее положение: депрессия должна быть оценена врачом как серьезное осложнение соматического заболевания или независимо существующее от него патологическое состояние, которое надо лечить, чтобы облегчить страдание больного [8]. Важной предпосылкой эффективной терапии депрессивных расстройств у пациентов общей медицинской практики является их раннее выявление и правильная клиническая оценка.
СПИСОК ЛИТЕРАТУРЫ
- Мосолов С. Н. Клиническое применение современных антидепрессантов. - СПб.: 1995. - 564 с.
- Смулевич А.Б. Депрессии в общей медицине. - М.: 2001. - 252с.
- Оганов Р.Г., Ольбинская Л.И., Смулевич А.Б., Вейн А.М., Дробижев М.Ю., Шальнова С.А., Погосова С.А., Щуров Д.В. Депрессии и расстройства депрессивного спектра в общемедицинской практике. Результаты программы КОМПАС // Кардиология. - 2004. - №1. - С. 48-54.
- Негай Н.А., Распопова Н.И. Нарушения циркадианного ритма в этиопатогенезе депрессий и инновационные подходы к их эффективной терапии. - Алматы: 2012. - 44 с.
- Краснов В.Н. Расстройства аффективного спектра. - М.: 2011. - 431с.
- Подкорытов В. С., Чайка Ю. Ю. Депрессия и резистентность // Журнал психиатрии и медицинской психологии. - 2002. - № 1. - С. 118-124.
- Алтынбеков С.А., Распопова Н.И., Дуплякин Е.Б. Депрессивные расстройства у пациентов общей медицинской практики и новые возможности их эффективной терапии. Методические рекомендации. - Алматы: 2010. - 36 с.
- Montano B.C. Recognition and Treatment of Depression in a Primary Care Setting. // J. Clin. Psychiatry. - 1994. - Vol. 55, Suppl. 12. - P. 18-34.