Актуальность. Распространенность эпилепсии, одного из самых широко известных хронических неврологических заболеваний человека, по оценкам ВОЗ, заболевания составляет от 4 до 10 случаев на одну тысячу человек. Эпилепсией страдает около 50 миллионов человек в мире. Самый распространенный тип болезни - идиопатическая эпилепсия с неустановленной этиологией. Факторами риска возникновения заболевания в детском возрасте являются разнообразные повреждения мозга, в результате внутриутробной гипоксии или травмы во время родов, внутриутробной инфекции и иных осложнений перинатального периода, аномалий развития, инфекционных заболеваний мозга и оболочек, цереброваскулярных расстройств, опухоли мозга, с немаловажным значением генетической предрасположенности. Первые приступы эпилепсии, согласно литературным данным, возникают в 60-80 % случаев в детском возрасте, что обусловлено анатомо-физиологическими особенностями головного мозга ребенка.
Рецидивирующая гипоксия мозга с расстройствами церебрального кровообращения, нарушения тканевого обмена, формирование очагов патологической возбудимости, возникающих во время приступов, предрасполагают к прогрессирующим расстройствам ментальных функций, поведения, характера и формированию патологической личности, с изменениями психики вплоть до эпилептического слабоумия.
Лечение эпилепсии направлено на подавление судорожной активности мозга и купирование эпилептических припадков путем подбора противосудорожных препаратов, которые, облегчая состояние больного, не всегда ведут к выздоровлению и обладают широким спектром побочных эффектов. В тяжелых случаях резистентные к лечению формы эпилепсии приводят к инвалидизации. Больной вынужден принимать противосудорожные препараты всю жизнь, даже при длительном отсутствии приступов эпилепсии, поскольку прекращение лечения способствует провоцированию обострения, во многих случаях даже к учащению рецидивов. Лечение эпилепсии считается успешным, если дозировку противосудорожных препаратов со временем удается снизить [1].
В последнее время в лечении заболеваний нервной системы и внутренних органов изучается возможность использования методов гравитационной хирургии крови с целью стимуляции механизмов адаптации. Возможности экстракорпоральной терапии позволили использовать метод плазмафереза при лечении различных неврологических заболеваний, в том числе и эпилепсии*2, 3+. Воздействие плазмафереза на организм определяется следующими факторами: гемоэксфузией и реакцией на неё сердечно-сосудистой, эндокринной и других систем организма, а также компенсаторной гемодилюцией, улучшающей микроциркуляцию; удалением плазмы со всеми её компонентами, включая патологические субстраты (токсины, антитела, ЦИК, парапротеины и т.д.).
Наряду с этим, отделяемые при плазмаферезе клетки крови можно использовать в качестве транспортера лекарственных препаратов, так называемых фармакоцитов. В настоящее время широкое применение находит применение цитафереза с целью изменения качественных характеристик форменных элементов и направленного транспорта лекарственных средств, объединенных под общим названием экстракорпоральная фармакотерапия (ЭФУ). По современным представлениям, введенный в форменных элементах лекарственный препарат защищен клеточной мембраной от дезактивирующего действия внутренней среды организма. При этом, в течение определенного промежутка времени, поддерживается необходимая концентрация препарата в крови без повторных введений, в результате чего можно снизить дозу лекарственного средства *4, 5].
Целью выполненных исследований было определение эффективности применения плазмафереза в сочетании с экстракорпоральной фармакотерапией в комплексном лечении детей с различными клиническими формами эпилепсии.
Материалы и методы исследования.
Под нашим наблюдением находились 34 ребенка в возрасте от 3 до 16 лет, госпитализированные в отделение неврологии Национального Центра охраны материнства и детства. Всем больным проведено комплексное клиническое обследование с оценкой неврологического статуса, учетом количества и характера эпилептических припадков, лабораторное и инструментальное исследование, включая ультразвуковые исследования внутренних органов, ЭЭГ, компьютерную томографию головного мозга, аМРУ головного мозга.
Результаты и их обсуждение.
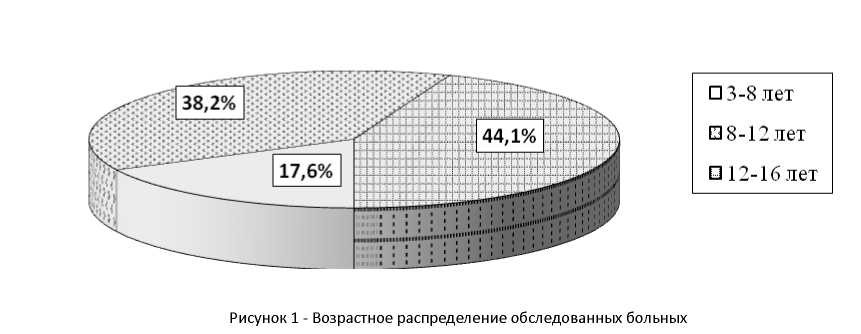
Всего обследовано 34 больных, возрастная структура которых представлена на рис.1. Среди обследованных идиопатическая эпилепсия диагностирована у 20 детей, из которых у 13 больных были генерализованные судороги, у 5 - полиморфные и у 2 - фокальные. У 14 больных диагностирована симптоматическая эпилепсия, причем у 7 из них начало болезни спровоцировала черепномозговая травма, у 3 детей диагностированы кистозные образования, у 3 - перенесенные инфекционные заболевания и у 1 - гидроцефалия. Обследованные пациенты имели разную продолжительность болезни: впервые госпитализированных или с анамнезом болезни менее одного года было 8 детей (28,6%), от 1 года до 3 лет - 15(23,8%), более 3 лет - 11 (47,6%).
Все дети получали базисную терапию противосудорожными препаратами, преимущественно депакином, а также финлепсином, карбамазепином, диазепамом(сибазоном), конвулексом. Показаниями к применению плазмафереза и экстракорпоральной фармакотерапии (ПЭФ) являлись: резистентность к противосудорожной терапии, наличие побочных эффектов со стороны антиконвульсантов.
Метод ПЭФ заключался в следующем: больным проводился забор крови из расчета 5-7% ОЦК с замещением её физиологическим раствором в равном объеме. Кровь центрифугировалась в роторной центрифуге со скоростью 2000 об./мин в течении 15 мин. После удаления плазмы, в полученную эритромассу добавлялся сибазон 5,0-7,5 мг на 100,0 мл эритромассы и 1 мл АУФ в качестве мембранопротектора.
Затем эритромасса инкубировалась при t0 370C в течение 30 мин и реинфузировалась больному. Курс ПЭФ составлял 3-4 процедуры через день. В период проведения плазмафереза и экстракорпоральной фармакотерапии базисная противосудорожная терапия полностью не отменялась.
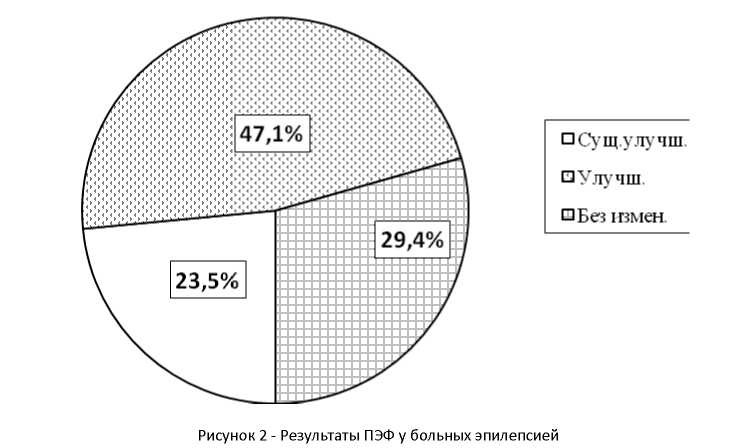
Эффективность ПЭФ оценивалась на основании клинических и инструментальных исследований. Непосредственно после проведения курса ПЭФ у 8 больных полностью прекратились судороги, у 16 судороги купировались и их периодичность и интенсивность существенно сократились и только у 10 больных клинико-инструментальные показатели не претерпели существенных изменений. Структура больных с оцениваемой эффективностью ПЭФ представлена в рис. 2.
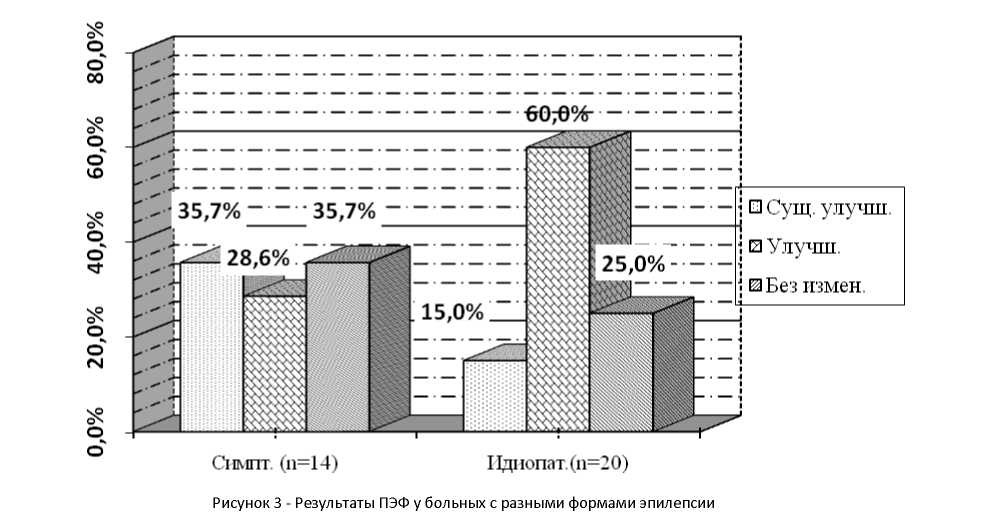
Анализ эффективности ПЭФ у больных с разными формами эпилепсии показал, что у больных с идиопатической эпилепсией в 75% случаев наблюдалось купирование судорожного синдрома с улучшением неврологической симптоматики, когнитивных функций и эмоционального статуса. У большей части больных с симптоматической эпилепсией также наблюдалась заметная положительная динамика (64,3%), однако в данной группе было относительно больше детей, у которых существенной динамики не выявлено(35,7%). Проведение ПЭФ позволило снизить дозировку поддерживающей антиконвульсантной терапии. В целом, клинический положительный эффект ПЭФ отмечен в 70,6% случаев, тогда как отсутствие видимого эффекта определено в 29,4%.
Менее заметными были изменения в контрольных электроэнцефалограммах после сеанса ПЭФ, поскольку лишь в 23,5% случаев наблюдалась исчезновение патологической активности мозга. У 9 больных(26,4%) наблюдалась умеренная положительная динамика, с уменьшением эпиактивности, улучшением частотных показателей в виде снижения индекса диффузной медленно волновой активности, нормализацией зонального градиента, снижением индекса спайков в той или иной степени, тогда как в половине случаев существенных изменений на ЭЭГ отмечено не было.
Каких либо осложнений или побочных явлений при проведении ПЭФ не наблюдалось ни у одного больного.
Выводы и рекомендации.
Положительные результаты при использовании плазмафереза в сочетании с экстракорпоральной фармакотерапией в комплексном лечении детей с различными клиническими формами эпилепсии, полученные у большинства пациентов, связаны с устранением экзо- и эндотоксинов, изменением гормонального фона, снижением токсического действия антиконвульсантов, повышением чувствительности рецепторного аппарата нейронов к антиконвульсантам, изменением фармакокинетики лекарственных веществ и, очевидно, адсорбция антиконвульсантов в клетках крови, что приводит к пролонгации их действия. Проведенное исследование показывает, что, несмотря на многовековую известность данного заболевания, многочисленность проведенных научных исследований, актуальность поиска эффективных методов терапии эпилепсии не потеряла значения.
СПИСОК ЛИТЕРАТУРЫ
- Эпилептические припадки у детей и подростков./ Трошкин В.М., Кравцов Я.И., Радаева Т.М., Миронова Е.И. - Нижн. Новгород: НГМА, 1995. - 105с.
- Айвазян С.О. Терапевтический плазмаферез в комплексном лечении фармакорезистентной эпилепсии у детей.// «Журнал Неврологии и психиатрии им. С.С. Корсакова». - Спец.выпуск №1 «Эпилепсия». - 2009.
- Евтушенко С.К. и др.Экстракорпоральная фармакотерапия резистентных форм эпилепсии у детей // Соціальна педіатрія. - вип. 3. - 2005. - C. 353-354.
- Москаленко М.А. и др. Специфическая экстракорпоральная фармакотерапия предстатусных форм эпилепсии у детей.// Международный неврологический журнал, №3,2005г.
- Смирнова Л.В., Шмидт И.Р., Власов С.В. и др. Применение метода реинфузии клеточной массы крови с реланиумом при лечении эпилепсии у детей.// Эфферентная терапия. 2000. - № 4. - C.27-30.