АННОТАЦИЯ
В статье представлен клинический случай больного с идиопатическим фиброзирующим альвеолитом с нетипичным началом заболевания, верхнедолевой локализацией процесса, быстрым прогрессированием заболевания и отсутствием специфичных клинико-рентгенологических проявлений, что затруднило диагностику идиопатического фиброзирующего альвеолита. Основной причиной несвоевременной диагностики идиопатического фиброзирующего альвеолита является отсутствие единой диагностической тактики при этих заболеваниях.
Актуальность проблемы идиопатического фиброзирующего альвеолита (ИФА), на долю которого приходится около 10 % случаев легочного фиброза, связана с трудностями ранней диагностики заболевания и высокой смертностью. Так, процент совпадения направительного и клинического диагноза составляет всего 11,7 %.
На клиническом примере приводится диагностика идиопатического фиброзирующего альвеолита, интерпретации клинической картины и результатов инструментальных методов обследования при данном заболевании.
В ходе исследования выполнен анализ медицинских карт папциентки, дважды (04.06.2012- 22.06.12 гг. и 09.10.2012-30.10.2012 ггɔ, находившейся на стац. лечении в пульмонологическом отделении медико-санитарной части "Шахтер Испат-Кармет" (г. Караганда), а также разбор протокола патологоанатомического исследования.
Больная А., 55 лет, поступила в стационар 09.10.12 г. с жалобами на кашель с трудноот- деляемой мокротой слизистого характера, повышение температуры тела до 38,5 0C, одышку, общую слабость, головокружение. C 2011 г. больную беспокоил кашель, по поводу которого она не обследовалась. В связи с появлением одышки, повышением температуры тела до 40 °C, значительным похуданием (на 15 кг) в июне 2012 г. пациентка была направлена в пульмонологическое отделение, где ей был выставлен диагноз: внебольничная двухсторонняя интерстициальная пневмония в верхних долях, тяжелой степени, дыхательная недостаточность (ДН) III.
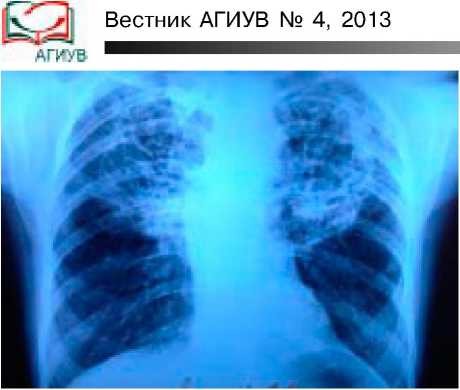
В стационаре на рентгенограмме выявлен двухсторонний пневмофиброз верхних долей обоих легких, эмфизема (рисунок). На компьютерной томографии (KT) легких (12.06.2012 г.): признаки диффузного интерстициального заболевания легких, пневмофиброз. После проведенной антибактериальной, бронхолитической, глюкокортикостероидной (TKC) терапии больная была выписана с улучшением и рекомендациями продолжать прием преднизолона по 15 мг/сут со снижением дозы на 1/4 таблетки в неделю.
C середины сентября 2012 г. состояние больной ухудшилось: вновь стала повышаться температура (до 38,5 °C), усилился кашель, значительно наросла одышка, которая стала беспокоить при минимальных физических нагрузках. C этими жалобами больная была госпитализирована в стационар. Учитывая наличие рентгенологического синдрома легочной инфильтрации на фоне диффузного пневмосклероза, физикального локуса уплотнения легоч-
ной ткани в нижних отделах с обеих сторон (притупление перкуторного звука и крепитация), интоксикационного синдрома с фебрильной лихорадкой, лейкоцитозом до 12,3x109/л, гиперфибриногенемией до 6,0 г/л, больной был выставлен диагноз: идиопатический фиброзирующий альвеолит, прогрессирующее течение сочетанный с внебольничной двухсторонней пневмонией тяжелой степени, осложненный ДН III. При обследовании в общем анализе крови выявлено снижение гемоглобина до 108 г/л, ускорение скорости оседания эритроцитов до 65 мм/ч, увеличение показателя (/-реактивного белка до ++. Общий анализ мочи, биохимический анализ крови были в пределах нормы. Спирография: нарушение функции внешнего дыхания по смешанному типу, обструкция бронхов всех калибров. Электрокардиография: ритм синусовый, синусовая тахикардия с частотой сокращений желудочков до 92 в мин., гипертрофия левого желудочка. Эхокардиоскопия (17.10.2012 г.): аортосклероз, диастолическая дисфункция левого желудочка по 1 типу, гипертрофия задней стенки левого желудочка, сократительная функция левого желудочка удовлетворительная, фракция выброса 70 %. Несмотря на проводимую антибактериальную (цеф III, лефлокс), глюкокортикостероидную, муколитическую, дезинтоксикационную терапию, состояние больной ухудшилось и 30.10.2012 г. констатирована смерть вследствие легочно-сердечной недостаточности. При морфологическом исследовании материала легочной ткани выявлены очаги дистелектаза, диффузные кровоизлияния с отложением глыбок гемосидерина, воспалительный экссудат с наличием большого количества лейкоцитов в просвете альвеол; диффузные очаги пневмосклероза с выраженной лимфоцитарной инфильтрацией и тенденцией к формированию лимфоидных фолликулов; в просвете мелких бронхов - слизь, лейколимфоцитарный инфильтрат; межальвеолярные перегородки склерозированы, местами разорваны, образуют ячеистые структуры, сосуды склерозированы, полнокровны, стазы и эритроцитарные тромбы в сосудах микроциркуляторного русла. Гистологическое заключение: фиброзирующий альвеолит, острая гнойная бронхопневмония.

Трудности диагностики фиброзирующего альвеолита в данном клиническом случае обусловлены нетипичным началом заболевания, проявлявшимся кашлем и расположением процесса в верхних долях легких. Для ИФА характерным является развитие фиброза в нижнебазальных отделах легких, а клиническое течение заболевания отличается постепенным ухудшением состояния больных с незаметным появлением и прогрессированием одышки. Резкое прогрессирование заболевания в представленном случае, по-видимому, связано с развитием пневмонии и диффузным альвеолярным повреждением.
В классификации интерстициальных поражений легких выделяют 7 заболеваний, к которым относится и ИФА: десквамативная интерстициальная пневмония (ИП), острая ИП, неспецифическая ИП, респираторный бронхиолит, ассоциированный с интерстициальным заболеванием легких, криптогенная организующаяся пневмония и лимфоцитарная ИП. В ведении больных с ИП следует придерживаться следующих рекомендаций. Максимальные дозы ГКС применяются при острых ИП (пульстера- пия до 1000 мг) и ИФА (полная доза при монотерапии и половинная - в комбинации с цитостатиками). При остальных формах ИП применяются средние дозы ГКС — 0,5 мг на 1 кг массы тела в расчете на преднизолон. По данным литературы [1,2], ГКС эффективны у 15-20 % больных ИФА, и показаниями для их назначения являются: женский пол, возраст моложе 50 лет, преобладание процессов воспаления над фиброзом, что выявляется при KT высокого разрешения наличием обширных зон "матового стекла", а также лимфоцитозом жидкости бронхоальвеолярного лаважа более 25%.
Выводы: Отсутствие специфичных клинико-рентгенологических проявлений, нетипичное начало и верхнедолевая локализация в данном клиническом случае затруднили своевременную диагностику идиопатического фиброзирующего альвеолита. Основной причиной несвоевременной диагностики ИФА является отсутствие единой диагностической тактики при этих заболеваниях: несмотря на имеющиеся современные диагностические возможности (трансбронхиальная биопсия легкого, бронхоальвеолярный лаваж, биопсия легкого, KT высокого разрешения, иммунологические методы), количество диагностических ошибок не уменьшается. Поздно начатое, неверно проводимое лечение многочисленными курсами антибактериальной терапии, нерациональное назначение глюко-кортикостероидов приводят к прогрессированию патологического процесса и являются одной из причин неблагоприятного прогноза при ИФА.
ЛИТЕРАТУРА
- Овчаренко С. И., Сон Е. А., Асланова П. А. и др. Идиопатический легочный фиброз и идиопатический фиброзирующий альвеолит: два заболевания или два названия одной болезни? // Consiliummedicum. - 2011. - № И. - С. 2-66.
- Шмелев Е. И. Идиопатический фиброзирующий альвеолит // Атмосфера. Пульмонология и аллергология. - 2004. - № 1. - С. 3-8.