Резюме
В современном мире онкологические заболевания яичников является наиболее распространенным злокачественным заболеванием у женщин. Чаще всего злокачественное новообразование развивается из эпителия яичников. Данное заболевания характеризуется незаметностью, клинические признаки проявляются тогда, когда опухоль в значительной степени подверглась к инвазивному росту и распространению по малому тазу и брюшной полости. В данной статье представлены данные пациента, у которой выявлена злокачественная опухоль яичника с кистозным разрастанием и асцитом. Опухоль была удалена оперативно.
Ключевые слова: гигантская опухоль яичника, асцит, цирроз печени, хирургический доступ, метастазы.
По данным международного агентства по изучению рака (МАИР) во многих странах частота заболеваемости злокачественными опухолями яичников растет. Соответственно и показатели смертности от рака яичников не снижается, по показателю летальности находится на первом месте (47%) среди онкопатологии гениталии у женщин. Основной причиной того, является скудность клинических проявлении в начальных стадиях. Более 60% злокачественных опухолей яичников выявляются на поздних стадиях, у 80% из них уже обнаруживаются метастазы в различные органы. Общая 5-летняя выживаемость этой категории больных не превышает 2035%.
По данным российских авторов в 2018 году в России от РЯ умерли 7616 женщин. А структуре причин онкологической смертности среди женщин РЯ занимает 8-е место ( 5,5 %). Стандартизированный показатель смертности от РЯ в России составили 4,92 на 100 тысяч населения [1].
Факторами риска развития данной патологии являются: отсутствие беременностей, курение, избыточный вес, частое использование гормональной заместительной терапии, содержащей эстрогены [2].
Опухоли яичника на ранних стадиях в основном протекает бессимптомно, а при распространении процесса проявляется неспецифические к данной патологии симптомы, в виде: увеличение живота с болевыми проявлениями, боли в области таза, диспепсические явления, потеря веса, снижение аппетита, одышка, общая слабость[3].
С целью диагностики рекомендуются исследования уровня антигена аденогенных раков CA 125 в крови и антигена аденогенных раков CA 19-9 в крови а так же исследование уровня ракового эмбрионального антигена (РЭА) в сыворотке крови [4].
На диагностическом (диф диагностика) этапе рекомендуется исследование уровня альфа- фетопротеина (АФП), хорионического гонадотропина и уровня ингибина B в крови [5].
В целях определения распространенности опухолевого процесса и планирования алгоритма дальнейшего лечения всем пациентам с подозрением на РЯ на диагностическом этапе рекомендуется выполнить компьютерную томографию (КТ) органов грудной клетки, брюшной полости и забрюшинного пространства, с контрастированием или без него [6].
При запушенных случаях рака яичника (ІІІ, ІҮ стадии), рекомендуются выполнить оптимальную циторедуктивную операцию в полном объеме с одновременным удалением всех видимых проявлений болезни [7].
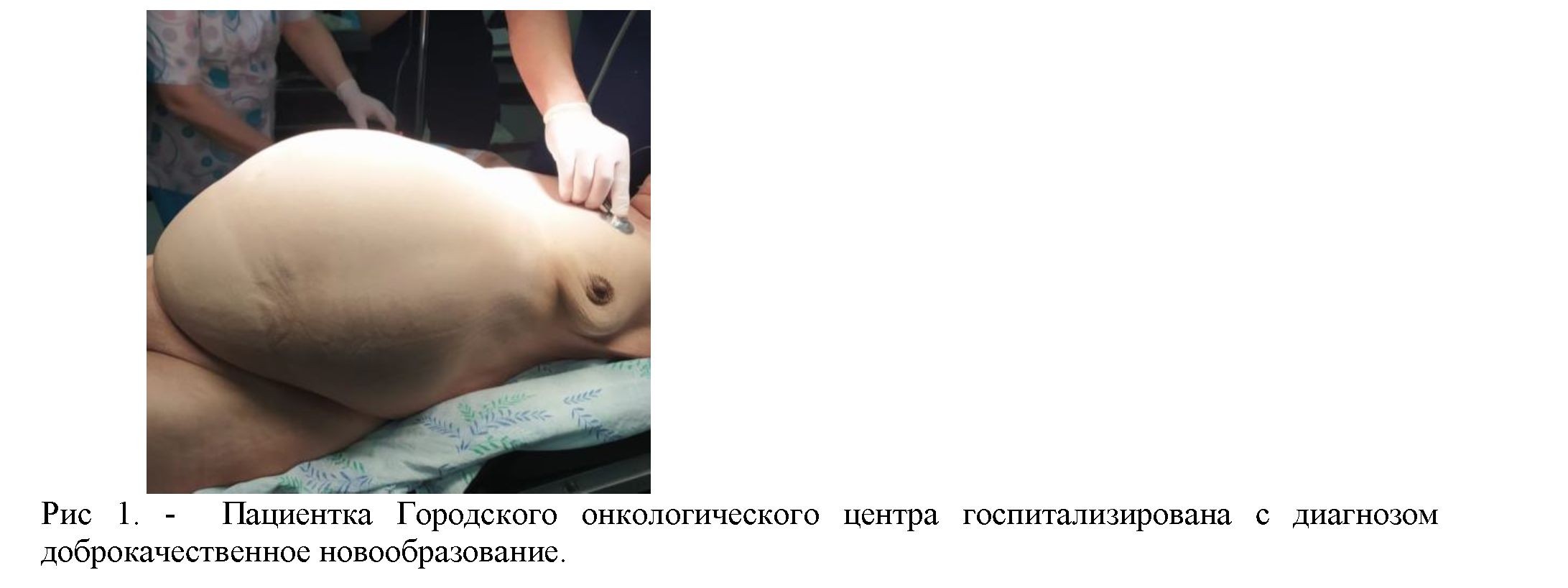
Приведем данных случая из практики. Больная Ш. 63 г. обратилась с жалобами на боли внизу живота, увеличение размеров живота, одышку при ходьбе, отеки на нижних конечностях, слабость, недомогание, похудание.
Анамнез заболевания. Считает себя больной около 4 мес. Когда появились вышеуказанные жалобы. За мед помощью обратилась в январе 2022 г.
Проведенные исследования: ОАК от 05.01.2022 г.: Le 11.00 х 109/л, Hb 118 г/л, эритроциты 5.11 х 1012/л, СОЭ 24 мм/ч. Биохим. анализ крови от 05.01.2022 г.: общ.белок 67.2 г/л, мочевина 4.4 ммоль/л, креатинин-70.0 мкмоль/л, АЛТ 6.1 мккат/л, АСТ 15.0 мккат/л, глюкоза 7.0 ммоль/л, билирубин общий 18.6 мкмоль/л.
Онкомаркеры от 05.01.2022 г. СА-125 >5000 ед/мл. НЕ4 268.5. Кровь на гепатит от 26.10.2021 г. В-положительный, С-положительный. УЗИ ОМТ от 06.01.2022г. Кистома с солидным компонентом размерами 278*261 мм. Асцит. Диффузно-очаговые изменения шейки матки. Миомы матки. Кисты шейки матки. Эхопризнаки эндоцервицита.
КТ ОГК от 06.01.2022 г. Бронхит. Левосторонняя верхнедолевая пневмония ОП 10%.
МРТ ОБП от 14.12.2021 г. МРТ-признаки патологического образования кистозно-солидной структуры, гигантских размеров, исходящее более вероятно из малого таза, очагов секундарного 2, 3, 5, 7, 8 сегментов печени (mts); асцита; кист тела и хвоста поджелудочной железы; конкрементов желчного пузыря
ЭКГ 05.01.2022 г. ритм синусовый с ЧСС 106 в мин ЭОС нормальная. Низкий вольтаж.
Консультация терапевта от 05.01.2022 г. Закл: Носительство вирусного гепатита В. Хронический бронхит ДН 1. Хр пиелонефрит ст. неполной ремиссии. Гидронефроз почек? . Асцит.
Из анамнеза жизни известны что: Росла и развивалась соответственно возрасту и полу. Д учете не состоит. Туберкулез – отрицает. Кожные и венерические заболевания – отрицает. Гемотрансфузия – трансфузии препаратов крови не отмечает. Вредные привычки: курения, алкоголизма нет.
Гинекологический анамнез: Беременностей - 0. Менопауза-4 года.
Пациентка госпитализирована в Городской онкологическии центр, через ОСМС в плановом порядке на оперативное лечение в отделение радиогинекологии с диагнозом: D28.7
Доброкачественное новообразование других уточненных женских половых органов
Обьективно: Общее состояние пациентки тяжелое, за счет основного заболевания. Положение активное, сознание ясное, адекватное. Нормостенического телосложения. Кожные покровы на момент осмотра телесной окраски, чистые. Видимые слизистые бледно-розовые, влажные. Состояние подкожно-жировой клетчатки удовлетворительного питания.
Дыхание свободное, через нос, ритмичное. Тип дыхания – грудной. ЧДД 18 в 1 мин. Аускультативно: Дыхание везикулярное на всем протяжении
83легочных полей. Пульс ритмичный, хорошего наполнения, ЧСС 82 уд. в 1 мин. АД 120/80 мм.рт.ст. Аускультативно: Тоны сердца ясные, ритм правильный, достаточной звучности. Язык влажный, чистый, не обложен.
Пальпаторно живот мягкий, увеличен в размере, за счет наличия асцитической жидкости, где пальпируется образование плотно-эластической консистенции размерами 28*30 см. ограничено в подвижности. умеренно болезненный, симметричный.
Печень не пальпируется. Симптом Щеткина–Блюмберга отрицательный. Селезенка не пальпируется. Стул адекватный. Симптом Пастернацкого отрицательный с обеих сторон. Мочеиспускание самостоятельное, безболезненное. Отмечаются сильные отеки на нижних конечностях больше справа. Периферические лимфоузлы – не увеличены Status genitalis: генитальная область чистая. Os:VIRGO P/R: Параметрий мягкий.
После 4-кратной обработки операционного поля йодонатом, спиртом произведена срединная лапаротомия. Брюшной полости асцитическая жидкость серозно-геморрагического характера в количестве 13 литров, эвакуирована электроотсосом. При ревизии брюшной полости, органы ЖКТ без особенностей. Матка не увеличена. В малом тазу кистозное образование р/р 30х32см, эластичной консистенции, с четкими контурами, на ножке, исходящая из левого яичника. Выведено в рану, на воронкотазовую связку, листки широкой связки, собственную связку яичника, наложены 2 зажима, пересечены, лигированы, удалена, направлена на гистологию. Содержимые кисты яичника около 5 литров, эвакуированы. Сама опухоль весит около 5 кг.
Правый яичник не увеличен, удален аналогичным образом, направлена на гистологию.
Тело матки взято щипцами Мюзо, выведено в рану. На круглые связки матки с обеих сторон наложены зажимы, пересечено, прошито капроном. Справа и слева на широкую связку зажимы пересечено, лигировано. Plica vesicouterinae остро рассечана, низведена книзу. На маточные сосуды с обеих сторон наложены зажимы, пересечено, лигировано капроном. Произведена субтотальная гистерэктомия. Культя шейки матки ушита викрилом. Поэтапно проведена оментэктомия.
Гемостаз сухо. Подсчет инструментов, салфеток – все. В малый таз подведена дренажная трубка.
Брюшная стенка ушита в обратном порядке. Общая кровопотеря - 100мл.
Гистология: № 765-766,767-68,769-770 Закл: Серозная- папиллярная цистаденокарцинома G III, обширные очаги некроза и кровоизлияния.
 84
84
Постоперационный диагноз: C-r ovarii. St IV, T3NxM1. G III. Асцит. Мтс в печень. СПО (Лапаротомия. Удаление опухоли левого яичника. Субтотальная гистерэктомия с правыми придатками + оментэктомия).
Послеоперационный период протекал гладко. Рана зажила первичным натяжением. Швы сняты на 7-8 сутки. Выписана домой с улучшением, в удовлетворительном состояния. Рекомендованы наблюдение уч. онколога, продолжать лечение у химиотерапевтов.
- Каприн А.Д., Старинский В.В., Петрова Г.В. Злокачественные новообразования в России в 2018г.(заболеваемость и смертность). М.: МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России, 2019. 250 с.
- Rooth C. Ovarian cancer: risk factors, treatment and management //Br J Nurs. – 2013. – V. 22. – N 17. – P. S23–30.
- Ebell M.H., Culp M.B., Radke T.J. A Systematic Review of Symptoms for the Diagnosis of Ovarian Cancer // Am J Prev Med.–2016 –V. 50 –N 3. –P. 384–94.
- Santotoribio J.D., Garcia-de la Torre A., Cañavate-Solano C. et al. Cancer antigens 19.9 and 125 as tumor markers in patients with mucinous ovarian tumors // Eur J Gynaecol Oncol. – 2016. – V. 37. – N 1. – P. 26–9.
- Colombo N., Peiretti M., Garbi A. et al. Non-Epithelial Ovarian Cancer: ESMO Clinical Practice Guidelines//Ann Oncol.–2012.–V.23 (Suppl 7).–P.vii20–vii26.
- Ledermann J. A., Raja F. A., Fotopoulou C. et al. Newly Diagnosed and Relapsed Epithelial Ovarian Carcinoma: ESMO Clinical Practice Guidelines // Ann Oncol. – 2013. –V. 24 (Suppl 6). – P. vi24–vi32.
- Pal T., Permuth-Wey J., Betts J.A. et al. BRCA1 and BRCA2 mutations account for a large proportion of ovarian carcinoma cases // Cancer. – 2005. – V. 104. – N 12. – P. 2807–16.