АННОТАЦИЯ
Мониторинг женщин репродуктивного возраста, свидетельствует о существенном росте кардиоваскулярной патологии и постоянной изменчивости структуры сердечно-сосудистой патологии среди беременных. В настоящее время на первое место по распространенности вышли врождённые пороки сердца (ВПС). Увеличивается число беременных после реконструктивных операций на сердце. Вместе с тем отмечается тенденция снижения числа беременных с приобретенными пороками сердца (ППС) [1, 2]. В ходе проведенного исследования изучены распространенность, характер и частота пороков сердца у беременных, структурно - функциональное состояние кардиогемодинамики пороков сердца (ПС) во время беременности.
Ключевые слова: врожденные и приобретенные пороки сердца, беременность.
Введение. Пороки сердца относятся к группе высокого риска кардиоваскулярных осложнений, составляя 5-10% всех заболеваний сердечно-сосудистой системы (ЗССС) у беременных [3, 4, 5, 6]. Сведения о частоте ВПС у беременных значительно варьируют в статистике разных стран. В развитых странах среди заболеваний сердечно-сосудистой системы женщин в период беременности ВПС встречаются до 75 - 82%, причем преобладают ВПС с шунтами (20 - 65%), а в развивающихся странах доминируют ревматические пороки, составляя 56 - 89% (Siu SC et al., 2001, Stangl V et al., 2008). Среди женщин фертильного возраста частота выявляемости кардиоваскулярной патологии диагностируется лишь в момент беременности у 1552%, что зачастую усугубляет тактику ведения, прогноз и исход беременности [7]. Поэтому проблема изучения пороков сердца у беременных, разработка методов своевременной диагностики и рациональной тактики ведения беременности при пороках сердца считается одной из актуальнейших в современной медицинской науке.
Цель исследования: изучение характера и частоты пороков сердца у беременных, структурно-функциональных изменений кардиогемодинамики у беременных с врождёнными и приобретенными пороками сердца в различные сроки гестации по материалам специализированной клиники.
Материал и методы исследования. 1402 беременных c ЗССС, находившихся на стационарном лечении за период 2009-2013 годы в АО «Национальный научный центр материнства и детства» (АО «ННЦМД»). В том числе у 784 (56%) беременных диагностированы ПС. Из них у 487 беременных с ПС диагностировались и другие сопутствующие экстрагенитальные заболевания (ЭГЗ), нарушения функции почек, печени, щитовидной железы, бронхолегочной системы. При этом комплексное поэтапное клинико-функциональное кардиологическое обследование проведено 297 беременным с ВПС и ППС без сопутствующих ЭГЗ. Беременные были распределены на две основные группы, согласно нозологической форме порока сердца. В I группу вошли беременные с ВПС количеством 210 пациенток; во II группу - беременные с ППС - 87. Контрольную группу составили 100 беременных соответствующего возраста без структурно - функциональных изменений внутрисердечной гемодинамики с другими соматическими заболеваниями (миопия, хронический холецистит, гастрит, ринофарингит и др.), без кардиальной патологии. Возраст беременных колебался от 18 до 48 лет, в среднем составил 30,2±2,8 лет. В связи с тем обстоятельством, что диапазон методов исследований сердечно-сосудистой системы у беременных ограничен, сочли необходимым привести более подробные диагностические критерии электрокардиографического (ЭКГ) обследования на электрокардиографе фирмы Nihon Kohden ECG-9132 и эхокардиодопплерографического (ЭхоДКГ) исследования на аппарате экспертного класса Vivid 7 Dimension, фирмы GE (USA).
Результаты и обсуждение. За годы наблюдения выявлен рост ВПС у беременных с 2,3% в 2009 г. до 3,7% в 2013 г., соответственно снижение ППС с 1,4% в 2009 г. до 1,0% в 2013 г. при одинаковой частоте некорригированных форм ВПС и ППС: 83,33% и 81,6%.
Среди обследованных 297 женщин с ПС обращало внимание, что беременность чаще наступала в возрасте до 30 лет с доминированием некорригированных форм ПС (53,2%), в целом составляя 63,3%. Вместе с этим, среди 150 (71,3%) беременных с ВПС пик репродуктивной функции приходился на возраст от 21 до 30 лет. Тогда как в группе с ППС у большинства женщин: 51 (58,65%) беременность наступала в возрасте от 31 до 40 лет.
Имело место несвоевременная диагностика ПС во время беременности. Диагностирование ПС во время беременности среди обследованных пациенток отражено на рисунке 1. При этом, 30% с ВПС и 16,1% беременных с ППС впервые узнали о своем заболевании на этапе наблюдения по поводу беременности. Во время беременности 3,3% пациентам проведена кардиохирургическая коррекция ВПС. 4,6% были прооперированы во время беременности по поводу впервые выяленного ППС.
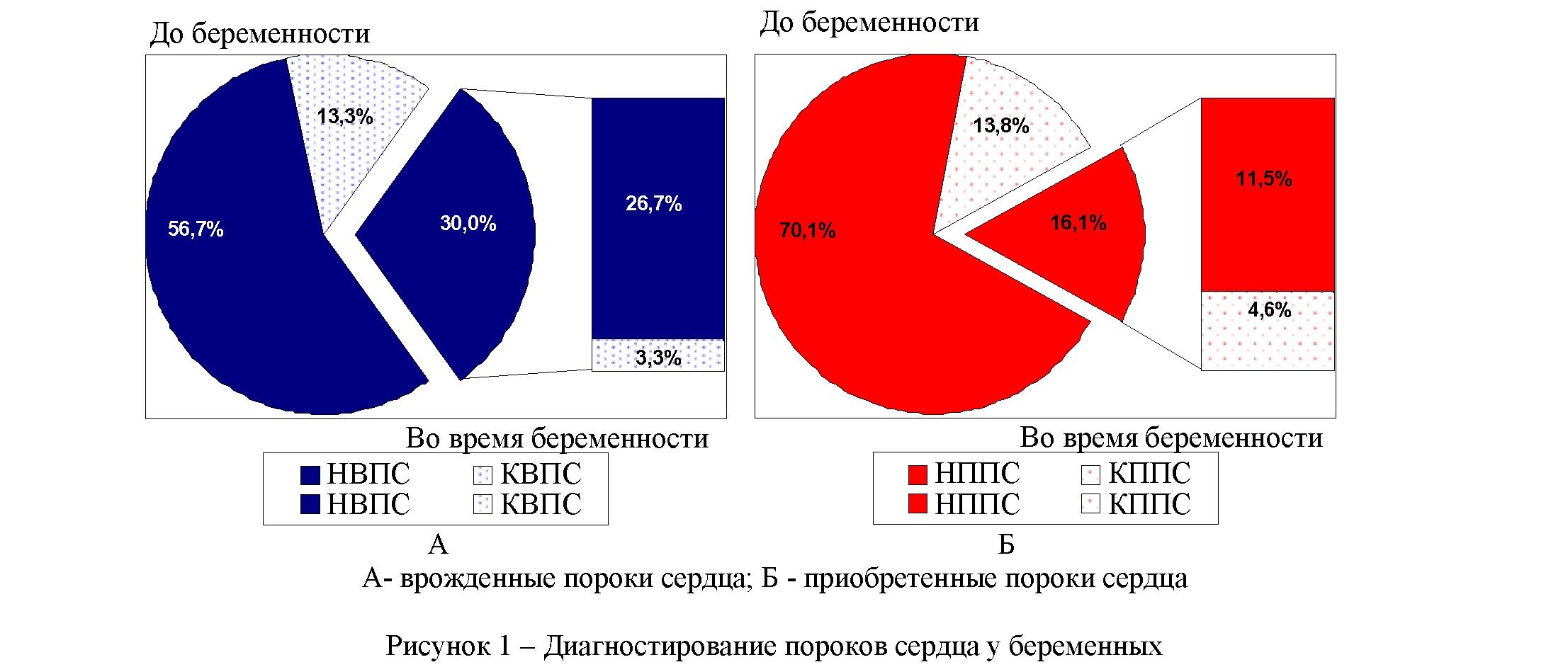
Также отмечено, что среди впервые выявленных ПС в I группе с ВПС доминировал контингент повторнобеременных 42 (20%), тогда как во II группе с ППС преобладало количество первобеременных 8 (9,2%).
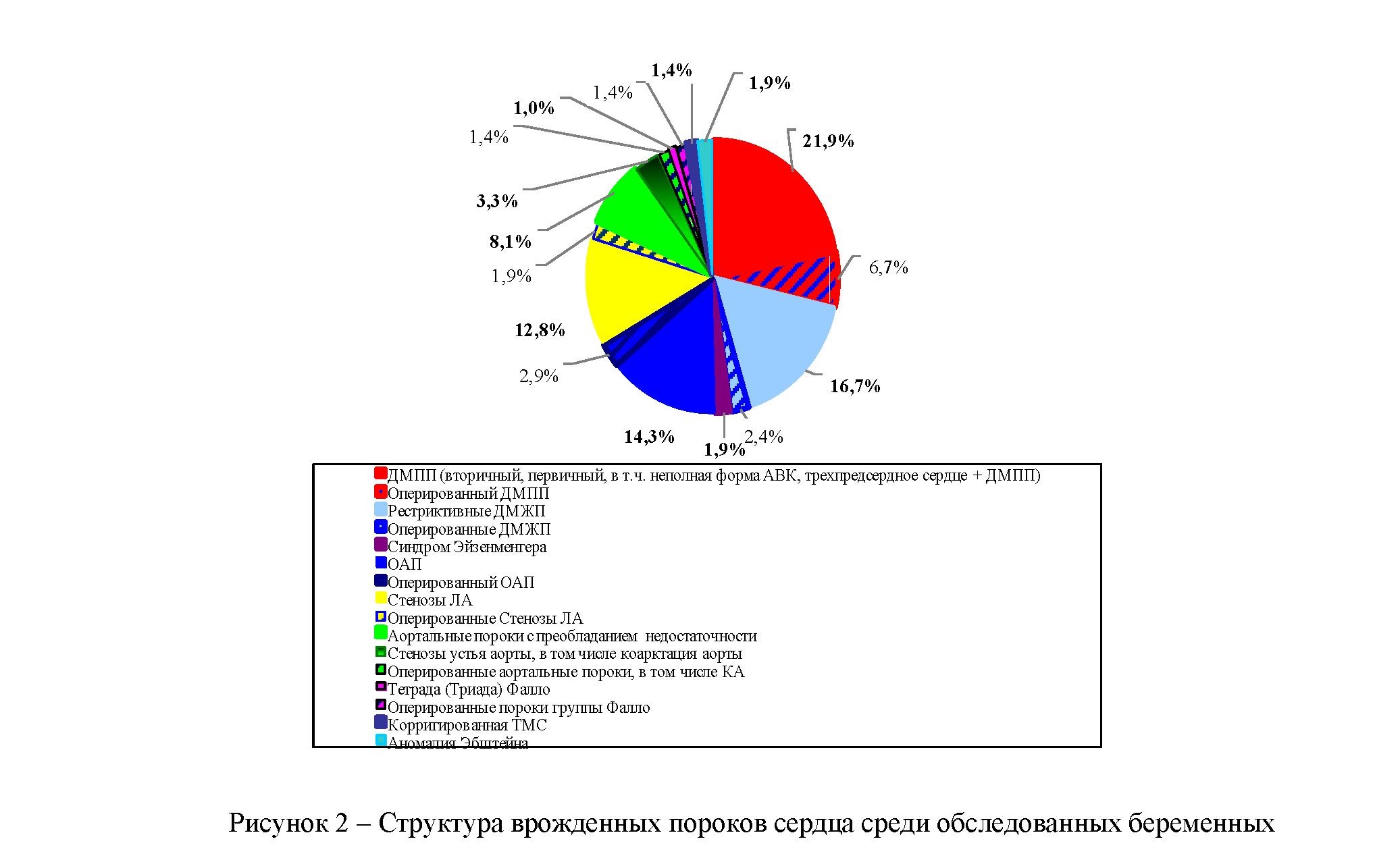
Современная диагностика пороков сердца у беременных базируется на клинической картине, результатах электрокардиографии и эхокардиодопплерографического исследования. Частота и структура диагностированных врожденных пороков сердца у обследованных нами 210 беременных, представлена на рисунке 2.
В структуре ВПС у беременных отмечено превалирование ДМПП (28,6%), ДМЖП (19,1%), ОАП (17,2%), стенозы ЛА (14,7%), аортальные пороки (12,8%). Пороки группы Фалло составили 2,4%, Синдром Эйзенменгера (1,9%), аномалия Эбштейна (1,9%), корригированная ТМС (1,4%).
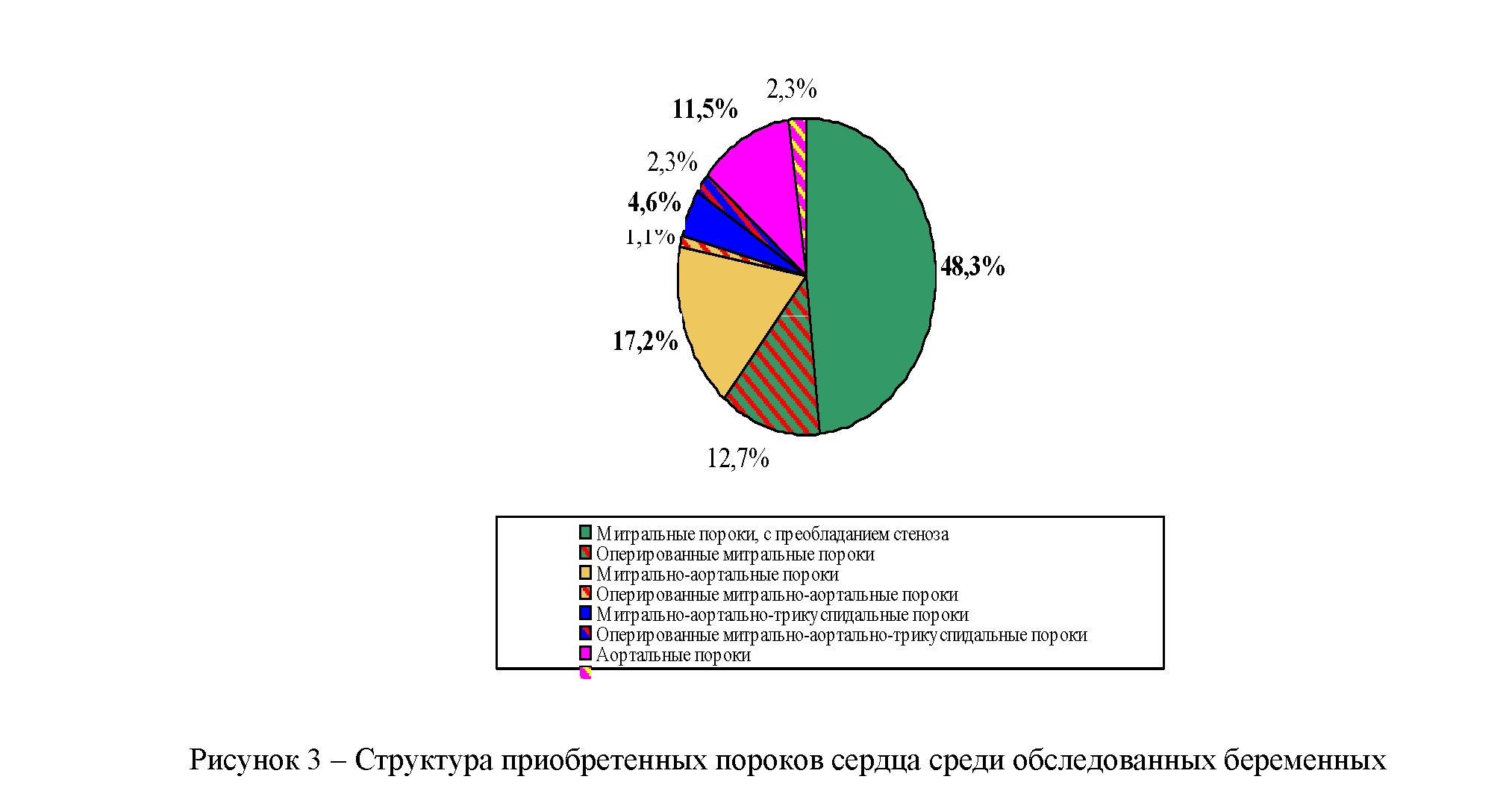
Приобретенные пороки сердца, несмотря на рост числа врожденной патологии сердца, тем не менее, составляют значимый процент среди беременных. Структурно-функциональные изменения приобретенных пороков сердца подробно изучены у 87 беременных, их частота и структура представлены на рисунке 3.
Среди приобретенных пороков сердца существенно превалировали (70,1%) митральные пороки. Из них 48,3% - сочетанные формы c преобладанием стеноза митрального отверстия. 17,2% составили комбинированные митрально-аортальные и 4,6% митрально-аортальнотрикуспидальные пороки.
При оценке клинической картины у беременных с пороками сердца выявлены следующие симптомы: чувство тяжести и боли в области сердца, сердцебиение и перебои в работе сердца, повышенная утомляемость и немотивированная слабость, снижение толерантности к физическим нагрузкам, бледность кожных покровов. Частота их встречаемости в исследуемых группах отражена в таблице 1.
Таблица 1 - Клинические проявления в группах обследованных беременных
|
Жалобы |
Контрольная группа (n=100) |
Основные группы |
|||||||
|
I гр. ВПС (n=210) |
II гр. ППС (n=87) |
||||||||
|
Абс. часто та |
Отн. часто та (%) |
ДИ (95%) |
Абс. часто та |
Отн. часто та (%) |
ДИ (95%) |
Абс. часто та |
Отн. частота (%) |
ДИ (95%) |
|
|
Одышка при физической нагрузке |
10 |
10,00 |
4,92: 16,61 |
107 |
50,95* & |
44,20 : 57,68 |
37 |
42,53* & |
32,38: 53,01 |
|
Чувство тяжести и боли в области сердца |
0 |
0 |
0 |
54 |
25,71* |
20,04 : 31,83 |
22 |
25,29* |
16,76: 34,90 |
|
Сердцебиение и пере бои в работе сердца |
0 |
0 |
0 |
55 |
26,19* |
20,48 : 32,34 |
29 |
33,33* |
23,87: 43,53 |
|
Повышенная утом ляемость и немотивированна |
0 |
0 |
0 |
4 |
1,90& |
0,50 : 4,19 |
11 |
12,64* & |
6,53 : 20,40 |
 206
206
|
я слабость |
|||||||||
|
Снижение толерантности к физическим нагрузкам |
0 |
0 |
0 |
16 |
7,62 && |
4,43 - 11,58 |
2 |
2,30 && |
0,22 - 6,47 |
|
Периферические отеки |
4 |
4,00 |
1,06 8,70 |
11 |
5,24 |
2,64 - 8,65 |
8 |
9,20 |
4,07 - 16,12 |
|
Бледность кожных покровов |
0 |
0 |
0 |
6 |
2,86 |
1,04 - 5,53 |
2 |
2,30 |
0,22 - 6,47 |
|
Головокружение |
2 |
2,00 |
0,195,65 |
5 |
2,38** |
0,76 - 4,87 |
1 |
1,15** |
0,0006 -4,45 |
|
Обмороки |
0 |
0 |
0 |
3 |
1,43 |
0,27-3,47 |
0 |
0 |
0 |
|
*р<0,01; **р<0,05 - достоверность различий по сравнению с контрольной группой; & - р<0,01; && - р<0,05 - достоверность различий между I и II группами. |
|||||||||
Такие клинические проявления, как одышка при физической нагрузке наблюдалась у 10% беременных в контрольной группе, заметно увеличиваясь в 4-5 раз у беременных с пороками сердца. Частота жалоб на сердцебиение в I группе составила 26,19% (ДИ=20,48-32,34), тогда как во II - 33,33% (ДИ=23,87-43,53). Подобные различия, но более выраженные по группам, отличались у беременных по частоте утомляемости и слабости (1,90% и 12,64%). На этом фоне обращает внимание, что снижение толерантности к физической нагрузке у беременных с ВПС, наоборот, в 3 раза чаще встречалось, чем в группе с ППС, и имела достоверные различия, составляя 7,62% и 2,30% соответственно. В редких случаях наблюдалось головокружение. Причем, частота указанных симптомов были немного выше у беременных с ВПС по сравнению с ППС, что совпадало с данными литературы [8, 9, 10].
Электрокардиографическое исследование проведено с анализом продолжительности интервалов и сегментов и их ориентации по отношению к изолинии, формы и продолжительности зубцов, наличия нарушений ритма и проводимости. Частота выявленных ЭКГ изменений у обследованных беременных представлена в таблице 2.
В подавляющем большинстве все обследованные беременные имели синусовый ритм. Синусовая тахикардия, была свойственна беременным с пороками сердца. ЖЭ чаще регистрировалась среди беременных с ВПС, тогда как НЖЭ - встречалась у беременных с ППС. Серьезные нарушения ритма и проводимости сердца, такие как МА, НЖТ отмечены у беременных с ППС, тогда как блокады на разном уровне у беременных с ВПС.
ЭКГ признаки гипертрофии ЛЖ практически одинаково в обеих группах беременных с ПС, но достоверно чаще по сравнению с контролем, были зарегистрированы у 9,05% беременных с ВПС и у 10,34% с ППС. При этом, наблюдаемое увеличение ЛП отмечено у 20,69% беременных с ППС, у беременных с ВПС ее частота оказалась достоверно меньше, в 4 раза.
Кроме того, признаки систолической и объемной перегрузок в виде увеличения и гипертрофии правых отделов сердца (ПОС) имело место среди беременных с ВПС. Между сравниваемыми группами отмечалась разница в увеличении правого предсердия (ПП), составляя 17,14% (ДИ 12,36:22,52) с ВПС и 12,30% (ДИ 0,22:6,47) с ППС. А также среди беременных с ВПС в 4 раза чаще встречаемая гипертрофия ПЖ наблюдалась в 19,52% (ДИ=14,46 - 25,15) и 5,75% (ДИ=1,87 :11,58) с ППС.
Во время беременности с увеличением срока гестации у обследованных женщин наблюдалось изменение положения электрической оси сердца (ЭОС). Нормальная ЭОС отмечена у 43,00 % здоровых беременных. Среди беременных с пороками сердца ее частота оказалась достоверно меньше, особенно в группе беременных с ВПС (15,24%), в 3 раза. Вертикальная ЭОС зарегистрирована у 35,24% беременных с ВПС и 24,14% с ППС, в контроле 38,00%. Горизонтальная ЭОС отмечена в 19,00, 14,76 и 39,08% случаев соответственно. Кроме этого, у беременных с пороками сердца наблюдаемое изменение ЭОС влево имело существенные различия и составила в I группе 10,48% (ДИ=6,71:14,97) и во II - 8,05% (ДИ=3,30:14,64) (р<0,01). Тогда как регистрируемое отклонение ЭОС вправо в 6,9 раз чаще наблюдалось у беременных с ВПС, чем при ППС: 23,8 и 3,45% соответственно.
Таблица 2 - ЭКГ изменения в группах обследованных беременных
|
Показатели ЭКГ |
Контрольная группа (n=100) |
Основные группы |
||||||||||
|
I гр. ВПС.(п=210) |
II гр. ППС (n=87) |
|||||||||||
|
Абс. часто та |
Отн. часто та (%) |
ДИ (95%) |
Абс. часто та |
Отн. часто та (%) |
ДИ (95%) |
Абс. часто та |
Отн. часто та (%) |
ДИ (95%) |
||||
|
1 |
2 |
3 |
4 |
5 |
6 |
7 |
8 |
9 |
10 |
|||
|
Синусовый ритм |
77 |
77,0 0 |
68.29: 84,68 |
159 |
75,71 |
69,70 : 81,26 |
73 |
83,9 1 |
75,50 : 90,83 |
|||
|
Синусовая тахикардия |
0 |
0 |
0 |
42 |
20,00* & |
14,88 : 25,67 |
8 |
9,20 *& |
4,07 : 16,12 |
|||
|
Синусовая аритмия |
23 |
23,0 0 |
15,32: 31,71 |
3 |
1,43* |
0,27 : 3,47 |
0 |
0* |
0 |
|||
|
Синусовая брадикардия |
0 |
0 |
0 |
1 |
0,48 |
0,0002 : 1,86 |
1 |
1,15 |
0,0006 : 4,45 |
|||
|
Экстрасистолия: |
||||||||||||
|
наджелудочковая |
0 |
0 |
0 |
13 |
6,19*& |
3,34 : 9,84 |
16 |
18,39 *& |
11,01 : 27,17 |
|||
|
желудочковая |
0 |
0 |
0 |
32 |
15,24 *& |
10,71 : 20,40 |
3 |
3,45 & |
0,67 : 8,28 |
|||
|
Положение электрической оси сердца: |
||||||||||||
|
Нормальное |
43 |
43,00 |
33,49: 52,78 |
33 |
15,24 * |
10,71 : 20,40 |
22 |
25,29 ** |
16,76 : 34,90 |
|||
|
Вертикальное |
38 |
38,00 |
28,78: 47,68 |
74 |
35,24 |
28,93 : 41,81 |
21 |
24,14 |
15,78 : 33,63 |
|||
|
Горизонтальное |
19 |
19,00 |
11,95: 27,23 |
31 |
14,76 & |
10,30 : 19,87 |
34 |
39,08 *& |
29,14 : 49,50 |
|||
|
Отклонение ЭОС влево |
0 |
0 |
0 |
22 |
10,48 * |
6,71 : 14,97 |
7 |
8,05* |
3,30 : 14,64 |
|||
|
Отклонение ЭОС вправо |
0 |
0 |
0 |
50 |
23,81 *& |
18,31 : 29,79 |
3 |
3,45 & |
0,67 : 8,28 |
|||
|
Увеличение и перегрузка ЛП |
0 |
0 |
0 |
11 |
5,24** & |
2,64 : 8,65 |
18 |
20,69 *& |
12,88 : 29,78 |
|||
|
Увеличение и перегрузка ПП |
0 |
0 |
0 |
36 |
17,14* & |
12,36 : 22,52 |
2 |
2,30 & |
0,22 : 6,47 |
|||
|
Гипертрофия и перегрузка ЛЖ |
0 |
0 |
0 |
19 |
9,05* |
5,55 : 13,29 |
9 |
10,34 * |
4,86 : 17,57 |
|||
|
Гипертрофия и перегрузка ПЖ |
0 |
0 |
0 |
41 |
19,52* & |
14,46 : 25,15 |
5 |
5,75* *& |
1,87 : 11,58 |
|||
|
Нижнепредсердный ритм |
0 |
0 |
0 |
2 |
0,95 |
0,09 : 2,71 |
0 |
0 |
0 |
|||
|
Мерцательная аритмия |
0 |
0 |
0 |
0 |
0,0& |
0 |
5 |
5,75* *& |
1,87 : 11,58 |
|||
|
Наджелудочковая тахикардия |
0 |
0 |
0 |
0 |
0& |
0 |
4 |
4,60* *& |
1,23 : 9,97 |
|||
|
Блокада правой ножки пучка Г иса |
25 |
25,00 |
17,05: 33,91 |
139 |
66,19 *& |
59,66 : 72,42 |
23 |
26,44 & |
17,76 : 36,15 |
|||
|
АВ - блокада I степени |
0 |
0 |
0 |
2 |
0,95 |
0,09 - 2,71 |
0 |
0 |
0 |
|
Полная АВ - блокада |
0 |
0 |
0 |
2 |
0,95 |
0,09 - 2,71 |
0 |
0 |
0 |
|
Неполная блокада передне-левой ветви пучка Гиса |
0 |
0 |
0 |
2 |
0,95 |
0,09 - 2,71 |
0 |
0 |
0 |
|
ЭКС |
0 |
0 |
0 |
3 |
1,43 |
0,27 - 3,47 |
0 |
0 |
0 |
*р<0,01;**р<0,05 - достоверность различий по сравнению с контрольной группой;
& - р<0,01; && - р<0,05 - достоверность различий между I и II группами.
Для определения характерных структурно-функциональных изменений
кардиогемодинамики были изучены следующие гемодинамические показатели в исследуемых группах (таблица 3).
Таблица 3 - Гемодинамические показатели эхокардиодопплерографии в исследуемых группах (М ± m)
|
Показатели |
Контрольная группа (n=100) |
Основные группы |
|
|
I гр.(п=210) |
II гр.(п=87) |
||
|
Ао, см |
2,66 ± 0,02 |
2,81 ± 0,03* |
2,79 ± 0,04* |
|
ЛП, см |
3,24 ± 0,03 |
3,71 ± 0,03*& |
4,37 ± 0,08*& |
|
КДР, см |
4,72 ± 0,03 |
5,03 ± 0,04*&& |
5,23 ± 0,07*&& |
|
КСР, см |
2,87 ± 0,04 |
3,20 ± 0,03*& |
3,40 ± 0,05*& |
|
КДО, мл |
100,90 ± 1,54 |
122,94 ± 2,62*&& |
133,74 ± 4,25*&& |
|
КСО, мл |
31,12 ± 0,67 |
43,15 ± 1,13*&& |
48,75 ± 2,20*&& |
|
ФВ, % |
69,01 ± 0,25 |
65,37 ± 0,26*&& |
63,92 ± 0,59*&& |
|
ФУ, % |
38,65 ± 0,20 |
35,98 ± 0,19*&& |
35,10 ± 0,36*&& |
|
УО, мл |
69,78 ± 1,01 |
79,84 ± 1,71* |
84,83 ± 2,68* |
|
МОС, л/мин |
4,81 ± 0,08 |
6,00 ± 0,14* |
6,26 ± 0,21* |
|
ЗСЛЖ д, см |
0,93 ± 0,01 |
0,94 ± 0,01 |
0,92 ± 0,02 |
|
МЖП д, см |
0,88 ± 0,01 |
0,93 ± 0,01* |
0,92 ± 0,02 |
|
ММЛЖ, г |
82,22 ± 1,30 |
97,66 ±2,66* |
101,38 ± 3,70* |
|
ПЗРПЖ, см |
2,15 ± 0,01 |
2,78 ± 0,04*& |
2,40 ± 0,03*& |
|
ПСПЖ, см |
0,42 ± 0,05 |
0,54 ± 0,01*& |
0,44 ± 0,01& |
|
maxAortae, m/c |
1,13 ± 0,01 |
1,50 ± 0,04* |
1,51 ± 0,04* |
|
maxPulm, m/c |
0,89 ± 0,01 |
1,50 ± 0,06*& |
1,04 ± 0,04*& |
|
РСДЛА, мм рт. ст. |
27,36 ± 0,19 |
40,74 ± 1,00*&& |
37,41 ± 1,04*&& |
|
Индекс ЛЖ/ПЖ |
2,20 ± 0,02 |
1,91 ± 0,04*& |
2,13 ± 0,04& |
|
ЧСС, уд/мин |
77,12 ± 0,64 |
81,71 ± 0,67*&& |
84,93 ± 1,28*&& |
|
АДср, мм рт. ст. |
81,87 ± 0,58 |
87,74 ± 0,67* |
87,75 ± 1,15* |
* р<0,01;** р<0,05 - достоверность различий по сравнению с контрольной группой;
& - р<0,01; && - р<0,05- достоверность различий между I и II группами.
Исследование основных показателей эхокардиодопплерографии выявило в обеих группах беременных с ПС достоверные изменения практически всех изучаемых параметров в сравнении с контрольной группой: увеличение размеров левого предсердия, расширение конечного диастолического размера с конечным систолическим размером и конечного диастолического объема с конечно-систолическим объемом левого желудочка, увеличение минутного объема сердца.
Заметное для беременных с ППС расширение КДР и КДО ЛЖ на фоне систолической перегрузки с дополнительной физиологической гиперволемией повышало давление в ЛЖ, которое приводило к снижению сократительной функции миокарда. Выявлено снижение сократительной способности миокарда ЛЖ во II группе, где ФВ составила 63,92±0,59% (р<0,05), чем у беременных I - 65,37±0,26%, и оказалась еще ниже, нежели в контрольной 69,01±0,25%
(р<0,01). Аналогичные достоверные изменения имели показатели ФУ. Наблюдалось увеличение ударного объема (УО) в обеих исследуемых группах в сравнении с контрольной. При этом, значение УО у беременных с ВПС и ППС составило: 79,84±1,71 мл и 84,83±2,68 мл соответственно, в контроле 69,78±1,01 мл (р<0,01).
Отмечено, что существенной разницы в показателях толщины ЗСЛЖ у беременных с ПС и контрольной группы не было: 0,94 ± 0,01 см - 0,92 ± 0,02 см - 0,93 ± 0,01 см соответственно. Однако в значениях толщины МЖП в группе беременных с пороками сердца отмечалось увеличение достоверное в группе беременных с ВПС и с выраженной тенденцией у беременных с ППС (t=1,8). Изменения, свидетельствующие о ГЛЖ, нарастали по мере выраженности степени порока сердца и его продолжительности. ГЛЖ у беременных с пороками сердца подтверждалась данными массы миокарда левого желудочка (ММЛЖ), которые достоверно выше в сравнении с контролем, более выраженные у беременных с ППС (82,22 ± 1,30 - 97,66±2,66 - 101,38±3,70).
Нами выявлено, что наряду с изменениями левых отделов сердца в патологический процесс вовлекаются и правые отделы. О чем свидетельствовали достоверное увеличение переднезаднего размера правого желудочка, толщина передней стенки правого желудочка и величины максимального систолического потока в легочной артерии. Так, средние значения составили: 2,78±0,04 см - 0,54±0,01 см - 1,50± 0,06 m/c соответственно при ВПС; 2,40±0,03 см - 0,44 ± 0,01 см - 1,04 ± 0,04 m/c соответственно при ППС. Следовательно, ГПЖ была характерна среди беременных с ВПС.
У беременных с ППС выявлены признаки начальной диастолической дисфункции левого по типу замедленной релаксации, что характеризовалось сниженными отношениями Е/Амк 1,25 ± 0,03 - при ППС в сравнении с ВПС 1,41 ± 0,02. Вместе с тем, заметное достоверное уменьшение отношения Е/Атк: 1,28 ± 0,02 свидетельствовало о диастолической дисфункции ПЖ по типу замедленной релаксации для беременных с ВПС.
Во время беременности анализ величины расчетного систолического давления в легочной артерии показал, что среднее значение соответствовало умеренной степени легочной гипертензии: при ВПС 40,74±1,00 мм рт. ст. (р<0,05), при ППС 37,41±1,04 мм рт. ст. ЛГ диагностирована у 103 (49,1%) беременных с ВПС и у 36 (39,1%) с ППС. Вместе с тем, нарастание ЛГ в период максимальной гемодинамической нагрузки выше 50 мм рт. ст. в 26 (12,4%) в I группе и 10 (11,5%) во II, привело к появлению симптомов сердечно - легочной недостаточности.
Применение индекса отношения КДР ЛЖ к КДР ПЖ указывало на его информативность в отношении прогноза и исхода заболевания сердечно -сосудистой системы в зависимости от вида порока сердца. Наблюдалось статистически значимое снижение индекса КДРЛЖ/ПЗРПЖ 1,91±0,04 см в группе беременных с ВПС, чем с ППС - 2,13±0,04 см, достоверно ниже в сравнении с контролем: 2,20 ± 0,02 см. Наряду с этим выявлена статистически значимая сильная отрицательная взаимосвязь индекса ЛЖ/ПЖ и переднезаднего размера правого желудочка: r = (-) 0,84 при ВПС, (-) 0,72 при ППС и (-) 0,69 (р<0,01) в контроле.
При распределении беременных по группам риска кардиоваскулярных осложнений выявлено: с низким риском в I группе 184 пациенток (87,6%), во II - 77 (88,5%). Представляло интерес 26 беременных (12,4%) с ВПС и 10 (11,5%) - с ППС, входивших в группу высокого риска кардиоваскулярных осложнений. У этих беременных отмечалась высокая ЛГ, о чем свидетельствовало значительное повышение РСДЛА, составляя при ВПС 71,42 ± 4,94мм рт. ст. и при ППС 52,60 ± 3,79 мм рт. ст. (р<0,05). На основании полученных данных, среди 36 беременных, составивших в группу высокого риска, рассчитанный индекс ЛЖ/ПЖ с достоверно низким значением: 1,18±0,03 при ВПС и 1,70±0,08 при ППС, вносил существенный вклад в развитие кардиоваскулярных осложнений.
Кроме клинико-функционального состояния сердечно-сосудистой системы у беременных, были изучены структурно-функциональные изменения кардиогемодинамики у беременных пороками сердца в различные сроки гестации. По мере прогрессирования порока на фоне беременности уже в первом триместре происходило значимое расширение левого предсердия, увеличение конечного диастолического размера и конечного диастолического объема левого желудочка, а также минутного объема сердца и массы миокарда.
Отсутствие нормализации размера полости соответствующего желудочка наблюдалось в первом триместре, когда имеется исходное увеличение полости, сочетающееся с выраженной гипертрофией миокарда его стенок. Гемодинамические показатели объемной перегрузки левых отделов сердца и гипертрофии левого желудочка в группе беременных с ППС, перегрузки правого желудочка в группе беременных с ВПС, а также легочная гипертензия в обеих группах беременных с пороками сердца в значительной степени одинаково влияли на различные формы декомпенсации сердечной деятельности.
Во втором триместре отмечались значительные колебания основных структурнофункциональных изменений кардиогемодинамики, от первоначальных измерений в первом триместре. Признаки систолической перегрузки в виде увеличения левых отделов сердца, ГЛЖ и снижения систолической функции ЛЖ, характерные среди беременных с ППС, прогнозируют опасность развития левожелудочковой недостаточности. Признаки объемной перегрузки правых отделов сердца, как увеличение ПЗР ПЖ, ГПЖ, снижение индекса ЛЖ/ПЖ и нарастание РСДЛА во втором триместре, характерные среди беременных с ВПС, приводят к клиническому ухудшению и прогнозируют развитие правожелудочковой недостаточности.
В третьем триместре неадекватность величин МОС, ММЛЖ, ЛП, КДР и КДО, УО на фоне длительно существующей перегрузки левого желудочка, продолжающаяся нагрузка на правые отделы сердца с нарастанием легочной гипертензии и снижением индекса ЛЖ/ПЖ у беременных с пороками сердца, вызывает гемодинамически значимые нарушения структурнофункциональных изменений сердечно-сосудистой системы; имеют прогностическую значимость в отношении риска кардиоваскулярных осложнений и диктуют необходимость динамического поэтапного кардиологического обследования.
Выводы:
- выявлен рост врождённых пороков сердца (ВПС) у беременных с 2,3% в 2009 г. до 3,7% в 2013 г., соответственно снижение приобретенных пороков сердца (ППС) с 1,4% в 2009 г. до 1,0% в 2013 г. при одинаковой частоте некорригированных форм ВПС и ППС: 83,33 и 81,6%. Впервые диагностированы ВПС у 63 (30%) из 210 беременных, и ППС у 14 (16,1%) из 87, в том числе с превалированием 42 (20%) повторнобеременных и 8 (9,2%) первобеременных соответственно;
- у беременных ВПС представлены ДМПП (28,6%) и ДМЖП (19,1%), ОАП (17,1%), стенозами легочной артерии (ЛА) (14,7%); ППС - митральными пороками (70,1%) с преобладанием митрального стеноза (48,3%) и аортальными пороками (13,8%);
- по данным ЭКГ отклонение электрической оси сердца влево имело место в 10,48% случаев у беременных с ВПС и в 8,05% (р<0,01) - с ППС. У беременных с ВПС отмечалось превалирование правограммы, желудочковых экстрасистолий, увеличение правого предсердия и гипертрофия правого желудочка (23,8% - 15,24% - 17,14% - 19,52%), а в группе с ППС (3,45% - 3,45% - 2,3% - 5,75% соответственно). Тогда как при ППС чаще регистрировались наджелудочковые экстрасистолии и увеличение левого предсердия (18,39% - 20,69%), при ВПС (6,19% - 5,24% соответственно). Мерцательная аритмия, наджелудочковая тахикардия были отмечены у беременных с П11С, тогда как АВ-блокады на разном уровне у беременных с ВПС;
- у беременных с пороками сердца при проведении эхокардиодопплерографии наблюдалось увеличение левого предсердия, конечного диастолического размера левого желудочка, гипертрофия ЛЖ, снижение фракции выброса, систолическая и объемная перегрузка ЛЖ, диастолическая дисфункция ЛЖ (достоверно сниженные отношения Е/Амк 1,25 ± 0,03) по типу замедленной релаксации, что более характерно при П11С. Достоверно увеличивались переднезадний размер правого желудочка, толщина миокарда ПЖ, скорость максимального пульмонарного потока наряду с начальной диастолической дисфункциией ПЖ (достоверно сниженные отношения Е/Атк: 1,28 ± 0,02), более выраженное при ВПС;
- во втором и третьем триместре гемодинамические изменения большого и малого круга кровообращения имеют тесную взаимосвязь с повышением давления в легочной артерии и снижением индекса соотношения конечного диастолического размера левого желудочка к переднезаднему размеру правого желудочка;
- нарушение внутрисердечной гемодинамики коррелировало r=(+) 0,54 с частотой неблагоприятных перинатальных исходов. В третьем триместре нарастание признаков сердечной недостаточности и присоединение акушерской патологии послужило основанием для оперативного родоразрешения у 27 (12,86%) из 210 женщин с ВПС и у 8 (9,19%) из 87 - с ППС. При ПС выявлены хроническая внутриутробная гипоксия плода среди 14 (6,67%) беременных с ВПС и среди 5 (5,75%) - с ППС и задержка внутриутробного развития плода: 8 (3,8%) и 3 (3,45%) соответственно.
Таким образом, своевременная диагностика и рациональная кардиологическая тактика ведения беременности у пациенток с пороками сердца способствовали пролонгированию беременности и успешному родоразрешению в различные сроки гестации. Вопросы о способе родоразрешения в каждом конкретном случае решался индивидуально. При этом учитывались многие позиции, в первую очередь сочетание многофакторных критериев кардиоваскулярной патологии: вида и формы порока сердца, времени и статуса коррекции порока, степени гемодинамических нарушений, сроков беременности с особенностями акушерского статуса, а также заинтересованности женщины в рождении ребенка.
СПИСОК ЛИТЕРАТУРЫ
- Gei A.F., Hankins G.D. Cardiac disease and pregnancy // Obstetric gynecology Clinic North Am. - 2001. - Vol. 28. - Р. 465-512.
- Khairy P, Ionescu-Ittu R, Mackie AS, Abrahamowicz M, Pilote L, Marelli AJ. Changing mortality in congenital heart disease. J Am Coll Cardiol 2010. - Vol. 56. - Р. 1149-1157.
- Туленов М.Т. Кардиологическая тактика у беременных женщин при пороках сердца: автореф. ... докт. мед. наук. - М., 1979. - 26 с.
- Collins L.J., Douglas P.S. Pregnancy in Heart Disease Patient. In Crawford MH, DiMarco JP (eds): Cardiology. 1st ed. - London: Mosby International Ltd, 2001. - P. 8.11.1-8.11.9.
- Arafeh J.M., Baird S.M. Cardiac disease in pregnancy // Crit Care Nurs J. - 2006. - Vol. 29. - Р. 3252.
- The Task Force on the Management of Cardiovascular Diseases during Pregnancy of the European Society of Cardiology (ESC) // European Heart Journal. - 2011. - Vol. 32. - Р. 3147-3197.
- Khairy P, Ionescu-Ittu R, Mackie AS, Abrahamowicz M, Pilote L, Marelli AJ. Changing mortality in congenital heart disease. J Am Coll Cardiol 2010. - Vol. 56. - Р. 1149-1157.
- Затикян Е.П. Врожденные и приобретенные пороки сердца. (Функциональная и ультразвуковая диагностика). - М.: Триада - X, 2004. - 304 c.
- Вraunwald’s. Неаі! Disease. A ТехіЬоок of Cardiovascular Medicine. - 7 the edition. - Printed in the USA, 2005. - Р. 2183.
- Шехтман М.М. Руководство по экстрагенитальной патологии у беременных. - М.: Триада - X. 2008. - 816 c.