РЕЗЮМЕ
В научной статье приводится научно обоснованной алгоритм ведения супружеских пар до и во время беременности, который имеет важное значение для ранней диагностики врожденных пороков развития у детей. Профилактика ВПР и своевременное лечение больных детей предотвращает раннюю смертность. Тем самым определяется медико-социальная значимость предлагаемого алгоритм дегестационной профилактики ВПР, которая должна осуществляться в условиях центра планирования семьи и репродуктивного здоровья.
Ключевые слова: пренатальная диагностика, врожденные пороки развития, дегестационный период, планирование зачатия, беременность, перинатальный консилиум.
Актуальность исследования. За последнее 20 лет возросла социально- медицинская значимость наследственной и врожденной патологии, прежде всего врожденных пороков развития (ВПР). Это обусловлено существенным увеличением удельного веса ВПР в структуре причин перинатальной и младенческой заболеваемости и смертности. Кроме того, показатель детской инвалидизации имеет тенденцию к росту, которая в большинстве случаев обусловлена врожденной и наследственной патологией(1,2,3). Принимаемые системой здравоохранения лечебные и реабилитационные меры оказываются недостаточно эффективными. В частности, в Южно-Казахстанской области с его высокими уровнями антропотехногенных загрязнении, ведущими к экологическим нарушениям окружающей среды, удельный вес выявления хромосомной патологии относительно высокий и составляет 9,6 - 11,3%.
Установлено, что большая часть пороков имеет многофакторный этиопатогенез, когда негативное влияние окружающей среды сочетается с наследственной предрасположенностью. Не случайно в системе здравоохранения Республики Казахстан и многих стран мира профилактика этой патологии, базирующейся на современных достижениях медицинской генетики, акушерства, гинекологии и перинатологии, приобретает все большее значение (4,5,6).
Многие авторы считают, что наиболее экономически эффективным методом профилактики инвалидности и смертности с детства от ВПР и генетических болезней является раннее выявление генетической патологии для предупреждения рождения больного ребёнка. Многолетняя практика в системе здравоохранения показала, что в условиях отдельно взятой поликлиники или женской консультации не всегда доступны современные методы диагностики, что возможно в консультативно-диагностическом учреждении такого уровня, как Центр планирования семьи и репродукции ,созданная с целью специализированного, углублённого обследования репродуктивных функций у будущих родителей, бесплодных пар, беременных женщин, детей. Полученные данные из обзора литературы показали, что медико-генетического консультирования в условиях Центров планирования семьи и репродукции изучена недостаточно. Это и послужило основанием для выполнения настоящего исследования.
Целью исследования явилась показать снижение младенческой смертности за счет оптимизации системы профилактики врожденных пороков развития и наследственных болезней в условиях областного Центра планирования семьи и репродукции (ОЦПСи Р).
Методы исследования. Осуществлен медико-социологический анализ технологии генетического консультирования в ЦПС и Р (2011-2012гг.). Для чего было использовано карты социологического опроса пациентов (заполненные анкеты); карты экспертных оценок; данные оперативно-статистической отчетности УЗ ЮКО за 2011-2012 гг.; статистические данные; научная литература; специально разработанный вопросник для изучения мнений врачей - консультантов - генетиков; статистические формы годовых отчетов за 2011-2012 гг.; данные из первичной медицинской документации (выкопировочные карты).
Для оценки эффективности работы Областного центра планирования семьи и репродуктивного здоровья нами осущесвлено социологическое исследование среди пациентов, посетивших данное учреждение. Обработка репрезентативно сформированных материалов исследования была осуществлена с использованием традиционных медико-статистических методов, в том числе анализа средних арифметических, относительных, наглядных показателей, а также установили уровень среднеквадратического отклонения величин для определения достоверности полученных конечных результатов.
Основные научные результаты исследования. Анализ возрастно-половой структуры респондентов свидетельствует о том, что подавляющее большинство опрошенных составили женщины в возрасте 20-35 лет - 85,6%. Доля мужчин в общей численности - 14,4%. Большинство респондентов (70,6%) состояло в браке.Одинокими на момент опроса являлись 15,3%. Возраст пациентов колебался от 14 до 69 лет, средний возраст составил 29 лет. Большинство респондентов (70,6%) состояло в браке. Более половины респондентов (51,1%) - не имеют детей, что вполне соответствует основным причинам обращений в медико-генетическую консультацию. Несоответствие между величиной потенциального консультирования и обращения за ним связано с недостаточным уровнем медико-генетических знаний у врачей и населения. 85,3% респондентов получили знания о медико-генетическом консультировании от врачей женских консультаций.
Соотношение пациентов, направленных врачами и обратившихся самостоятельно в консультацию, составило 84,5% и 15,5. Лишь 9,1% опрошенных назвали средства массовой информации источником получения знаний по вопросам медико-генетического консультирования, и только 8,3% опрошенных хорошо знакомы с соответствующей законодательной базой. Практически всем опрошенным (94,2%) необходима разработка специальных просветительских программ, направленных на разъяснение значения и задач медико-генетического консультирования.
Анализ полученных ответов на вопрос: «Знакомы ли Вы с правовыми нормами, регламентирующими положение больных с наследственной патологией в обществе?» показал низкую информированность по этим проблемам. Так, лишь 8% опрошенных хорошо знакомы с соответствующей законодательной базой, 29% - знают в общих чертах, 50% - не знают практически ничего, 13% - затруднились ответить на данный вопрос.Полученные данные анализа потребностей медицинских работников в информации о правовых аспектах здравоохранения указывают, что 86,4% респондентов испытывают недостаток знаний о правовых взаимоотношениях в системе здравоохранения. Подавляющее большинство (98,1%) опрошенных врачей считают необходимым для своей практической деятельности знание прав медицинских работников.
Однако, оценили свой уровень информированности по данному вопросу как достаточный только около 10 человек из 100. Соотношение показателей информационных потребностей по вопросам прав врачей и прав пациентов указывает, что медицинские работники считают более необходимым для себя получение информации о правах врачей, нежели о правах пациентов (98,1% относительно 62,7%, р<0,05), на основании чего можно сделать вывод, что это явление - следствие несовершенства законодательной базы и недостаточной регламентации прав врачей, в связи с чем медицинские работники чувствуют себя незащищенными перед законом, чем пациенты. С целью изучения основных причин обращений в медикогенетическую консультацию, наряду с информацией от консультируемых.
Были получены ответы от врачей на идентичные вопросы. В результате анализа данных ранжирования мнений врачей и пациентов были выявлены некоторые расхождения в их оценках. По причинам наследственного/врожденного заболевания в семье и неблагоприятных исходов предыдущих беременностей оценки врачей и фактическая явка пациентов совпали.. В дальнейшем же были обнаружены следующие расхождения. Так, врачами-генетиками родственному браку был присвоен 5 ранг, тогда как среди фактических причин обращений он занял лишь 11 позицию. Наркоманию, как основную причину обращений, врачи указали в 5,0% случаев, тогда как среди пациентов эта причина отмечена в 0,6% случаев. По прогнозу врачей, доля пациентов, обратившихся по причине наличия хронических ненаследственных заболеваний, составляет 3,0%, а фактически - 7,7%. Одной из основных причин обращаемости врачи назвали бесплодие (11,0% случаев), тогда как пациенты отметили этот пункт всего в 4,9 % случаев.
Основными мотивами обращения женщин в медико-генетическую консультацию является желание иметь здорового ребенка: прогноз здоровья будущего ребенка (46%) и прогноз здоровья (рожденного) ребенка (в 23% случаев), вылечить больного ребенка у данной пары (7%), а также прогноз своего здоровья (в основном обращение по поводу бесплодия и наличия наследственных/врожденных заболеваний - 15,0%). Мужчин-пациентов, в отличие от женщин-пациентов, в основном волновал прогноз состояния собственного здоровья вследствие наличия наследственных/врожденных заболеваний, профессиональных вредностей и бесплодия. 15% из числа обратившихся по поводу прогноза здоровья будущего ребенка, либо уже имеют больного ребенка, либо больной ребенок есть у близких родственников. Проводившиеся ранее исследования по изучению обращаемости в медико-генетические консультации показали, что приблизительно в 50% семей, нуждающихся в консультации и лечении, складывались конфликтные взаимоотношения. Результаты данного опроса эту тенденцию не подтвердили. Напряженные взаимоотношения в семье отмечены лишь в 9,6% случаев, тогда как 85% опрошенных оценили свои взаимоотношения как нормальные (р<0,05). Структура обращений к врачам — консультантам - генетикам ЦПС и Р контингента пациентов акушерско- гинекологического профиля, составившего около 80% от общего числа проконсультированных, в 2011году свидетельствует о том, что наибольший удельный вес составили изменения при биохимическом скрининге (20,2%), на втором месте оказались изменения при УЗИ (14,1%), соответственно, в 12,5% и 12,0% случаев поводом для обращения послужили возраст женщины и воздействие неблагоприятных факторов на плод.
В 20 году структура обращений изменилась за счёт того, что наиболее частыми причинами явились общепопуляционный риск (23,0%) и изменения при биохимическом скрининге (21,0%), третье ранговое место заняли обращения в связи с возрастом женщины (13,0%), обращения по причине изменений при УЗИ (7,8%) находились на четвёртом ранговом месте. Согласно данным наших исследований, важным инструментом диагностики врожденных пороков развития является профилактика беременных.
Основой ее является как догестационная подготовка, так и исследования беременных в первом, втором и третьем триместрах. К сожалению, в основной группе по сравнению с контрольной нами отмечен достоверно более низкий охват как догестационной профилактикой в целом (46,5% против 66,6%, p<0,05), так и ее компонентами, кроме комплексной: деконтаминация составила 4,8 % в основной группе и 11,9 % в контрольной (р<0,01) и витаминотерапия - 36,3 и 48,2 % соответственно (р<0,05). При сравнении показателей контрольной группы со средними за 2,5 года показателями по ГП №10 (поскольку группа отбиралась на ее базе) не обнаружено достоверных различий в частоте охвата беременных догестационной подготовкой; при сравнении показателей основной группы со средними областными (за период с 2005 по 2008 г.) установлено достоверное различие в охвате беременных комплексной ДГП (в основной группе на 42,6 % ниже, р<0,05).
Связано это с тем, что беременные основной группы имели высокий риск развития врожденных пороков у плода. Данные проведенных нами исследований показывают, что частота догестационной подготовки в ЮКО выросла за 3 года в 1,9 раза и стала сопоставима с таковой в Шымкенте, где рост не столь значительный - на 19 %. Следует отметить, что комплексная ДГП (Д + В), к сожалению, не столь распространенная, как просто витаминотерапия, хотя и выросла по области в 7 раз (с 1,7 до 11,9 %), по Шымкенту в 8,7 раза (с 1 до 8,7 %). Что касается периконцепционной профилактики (витаминотерапия), то по области охват ею вырос с 29 %; по Шымкенту - с 48 до 52,9 % (на 10 %).
83
При проведении корреляционного анализа выявляется очень сильная обратная связь (r=-1) между охватом ДГП и частотой ВПР в популяции. Это объясняется мультифакториальностью возникновения врожденной патологии плода. На частоту возникновения пороков невральной трубки и, отчасти, синдрома Дауна, влияет прием фолатов до и в первые месяцы после зачатия.
Коэффициент корреляции выявляет высокую зависимость между частотой витаминотерапии и частотой регистрации ДЗНТ (-0,89), между фолатпрофилактикой и частотой СД - слабую (-0,46). Это говорит о том, что данная патология является малоуправляемой при использовании первичной профилактики (Рис.1). Одновременно отметим факт, что регистрации достоверно более низкой частоты догестационной подготовки в первой основной группе по сравнению с контрольной, а во второй основной - по сравнению с первой, что вполне объясняет более высокую встречаемость врожденной патологии у беременных этих групп. При выявлении врожденной патологии плода встает вопрос о тактике ведения беременности с достаточно высокой клинической эффективностью.
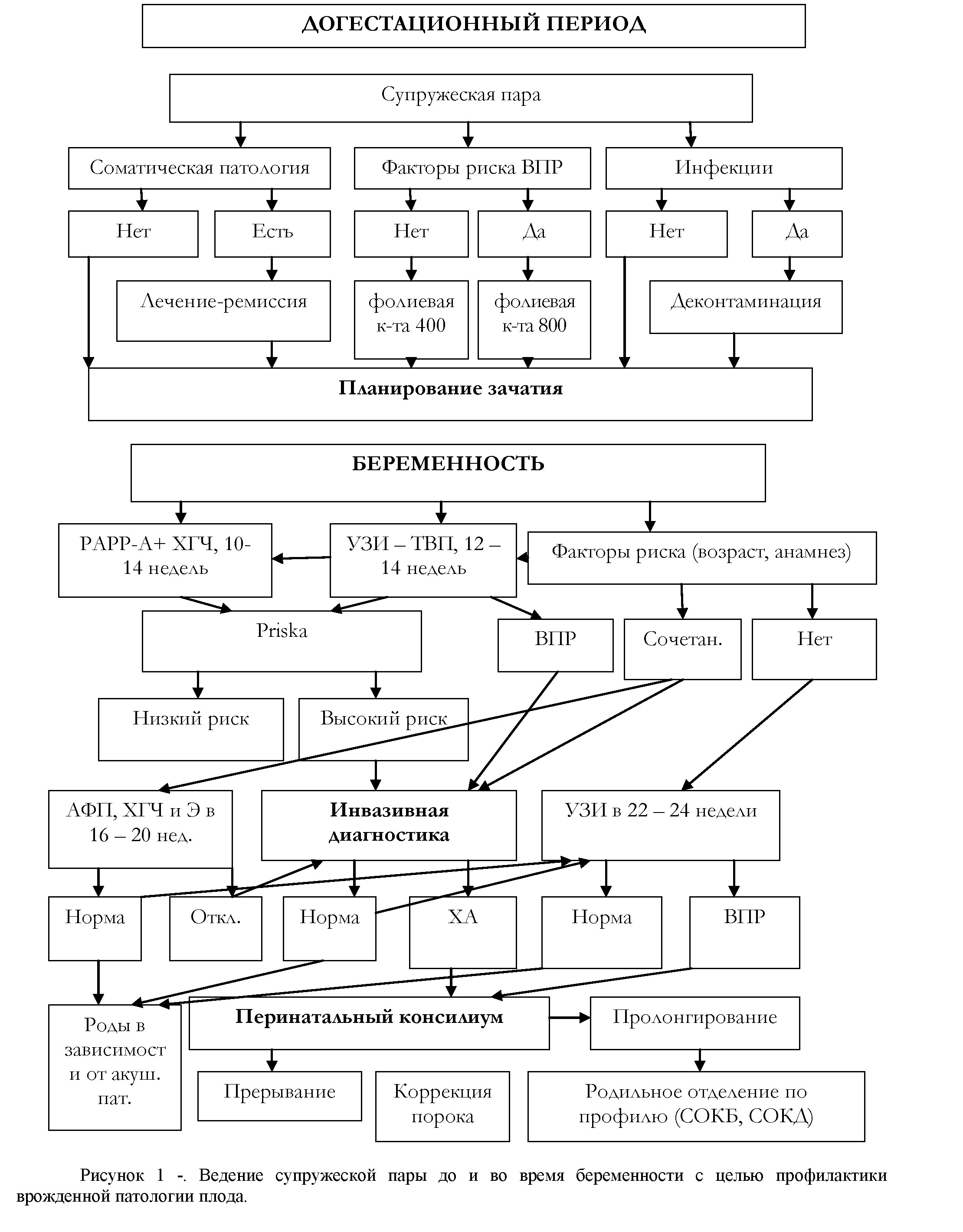
Снижение удельного веса врожденной патологии в структуре младенческой и перинатальной смертности подтверждает эффективность созданной и успешно работающей системы по выявлению врожденной патологии плода, в которой немалую роль играет инвазивная пренатальная диагностика. На основе полученных в исследовании данных нами разработан алгоритм ведения беременной до гестации и во время нее, в том числе и при выявлении признаков врожденной патологии у плода.
На приведенной схеме представлены все возможные варианты течения беременности, поэтому она является универсальной, понятной не только акушерам-гинекологам, но и врачам других специальностей (генетик, специалист функциональной диагностики, врач общей практики), т.е. всем тем, кто участвует в ведении беременности. Внедрение данного алгоритма в клиническую практику будет способствовать не только улучшению дифференциальной диагностики и профилактики врожденной патологии плода, но и снижению фето-инфантильных потерь. Итак, на основе данных изучения эффективности инвазивных методов в системе пренатальной диагностики можно заключить, что этим методам принадлежит решающая роль в комплексе мероприятий по предупреждению наследственных и врожденных болезней, предотвращению рождения детей с тяжелыми пороками развития, с социально значимыми смертельными генными и хромосомными болезнями. Показательно, что эффективность пренатальной диагностики, проведенной в центре планировании семьи и репродуктивного здоровья ЮКО с учетом изложенных в алгоритме мероприятий, возросла за первое полугоде 2012 года до 16,3% при 4,5% в 2011 году.
Выводы. Инвазивным методам в системе пренатальной диагностики принадлежит решающая роль в комплексе мероприятий по предупреждению наследственных и врожденных болезней, предотвращению рождения детей с тяжелыми пороками развития, с социально значимыми смертельными генными и хромосомными болезнями.
ЛИТЕРАТУРА
- WHO REGIONAL Office for Europe. 1995. Highlights on women s health in Europe. -Copenhagen: World Health Organization, 1995. -C 8-11.
- Кулешов Н.П. Частота возникновения и судьба хромосомных аномалий в популяциях человека: Дис. .д-ра мед. наук. Москва, 1978. -205 с.
- Демикова Н.С. Мониторинг врождённых пороков развития и его значение в изучении их эпидемиологии // «Российский вестник эпидемиологии и педиатрии». 2003. - Т. 48. - №3. - С. 25-28.
- Гинтер Е.К. Медицинская генетика. -М.: «Медицина», 2003. 448 с.
- Бочков Н.П. Клиническая генетика. М.: «ГЭОТАР-МЕД», 2004. -480 с.
- Актаева JI.M. Эпидемиология и мониторинг врождённых пороков развития плода в крупном городе // Автореф.дисс .докт .мед. наук. Алматы, 2006. - 42с.
- Каюпова Н.А.,Девятко В.Н.,Актаева Л.М. Региональная модель мониторинга врожденных аномалии развития плода в городе Алматы.// Методические рекомендации -Астана,2003,-26.