Аневризма - это выпячивание стенки артерии (реже - вены) или сердца вследствие ее истончения или растяжения. В результате появляется так называемый аневризматический мешок, который может сдавливать расположенные вблизи ткани. (1,2). Риск развития этого коварного заболевания повышается при травме или ранении кровеносного сосуда и при образовании инфицированных тромбов. С ним можно жить годами,
заниматься повседневными делами и не испытывать никаких симптомов. Часто аневризму обнаруживают случайно, при ультразвуковом или рентгенологическим исследовании. При ее выявлении требуется срочное лечение, так как разрыв аневризмы приводит к кровоизлиянию, что часто чревато смертью. В момент разрыва аневризмы человек чувствует боль, а его артериальное давление начинает стремительно падать из-за большой потери крови. читается, что приобретенная аневризма чаще встречается у пациентов старше 50 лет. У молодых она развивается обычно вследствие травм, полученных при автомобильных авариях или при занятии экстремальными видами спорта. (2).
При аневризме периферических сосудов (кровеносных сосудов конечностей) пациенты могут ощущать сильную боль в ногах и руках. При обнаружении любой формы аневризмы требуется хирургическое вмешательство. Суть операции заключается в иссечении поврежденного участка сосуда и замещении его пластиковым протезом или фрагментом кровеносного сосуда с другой части тела. При этом, профилактика и лечение гнойно-септических осложнений, связанных с имплантацией сосудистых протезов, остаются актуальной проблемой современной ангиохирургии. По данным мировой литературы, частота таких осложнений колеблется от 0,8 до 14,2%. Осложнения раневой инфекцией в послеоперационном периоде являются причиной ампутаций нижних конечностей в 13-75%, достигающей при протезном сепсисе 100%. (4,5) Вашему вниманию предлагается клинический случай из нашей практики, когда у больного с истинной аневризмой бедренной артерии появились пролежни кожи, подкожно-жировой клетчатки, п косой мышцы живота, пахово-подвздошной области.
После некрэктомии до здоровых тканей и протезирования аневризматически расширенного участка бедренной артерии, образовалась обширная полость, дефект кожи из-за чего было решено оставить рану открытой и проводить дальнейшее лечение в послеоперационном периоде таким образом. Больной M., 12.02.1950 года рождения (60 лет), по профессии учитель средней школы, поступил 5.03.2010 г., в 16 ч. 00 мин., в экстренном порядке, в сосудистое хирургическое отделение Областной Клинической больницы г. Шымкента. Жалобы при поступлении на наличие болезненного пульсирующего образования в левой паховой области, усиливающееся при ходьбе, изменения цвета кожи над образованием, плохой сон из-за болей, недомогание, общую слабость. Из анамнеза: болен в течение 20 дней, ни с чем не связывает. Вначале появилось болезненное образование размером ореха. Занимался самолечением - прикладывал сухое тепло. После этого отмечает изменение цвета кожи над образованием и увеличение его в размере до 15см в диаметре. Обратился к хирургу по месту жительства, был направлен в Областной Онкологический Диспансер (ООД), оттуда был направлеангиохирургу.
При осмотре: общее состояние больного тяжелое. В левой пахово-подвздошной области имеется пульсирующее образование размером 12,0х15,0 см., кожа над ним багрово-синюшной окраски с некротизированными участками, на ощупь теплая. Чувствительность кожи стопы и пальцев левой нижней конечности снижена. Пульсация на подколенной и берцовых артериях левой нижней конечности ослаблена. При обследовании: общеклинические анализы крови в пределах нормы. ЭКГ и R-гр без отклонении. УЗДАС аорты и артерий нижних конечностей - аневризма общей бедренной артерии слева. В экстренном порядке была выполнена операция - «Ревизия. Иссечение аневризмы общей бедренной артерий (далее ОБА). Некрэктомия. Наружно-подвздошно-поверхностно-бедренное аллопротезирование слева.
Дренирование раны». В ходе операции, после соответствующей обработки операционного поля левой пахово-подвздошной области под ЭТН топическим разрезом, послойно, внебрюшинно выделена наружная подвздошная артерия слева, выше аневризмы. Ниже выделена поверхностная бедренная артерия (далее ПАБ). Послойно, острым и тупым путем с техническими трудностями (из-за спаечного процесса) выделена аневризматически расширенная ОБА на широкой ножке, которая охватывает по длине от бифуркации ОБА до подпупартовой области. Аневризматический мешок иссечен после наложения сосудистых зажимов на ПАБ и наружную подвздошную артерию (далее НПА). Стенки аневризматического мешка с расслоением переходят в глубокую артерию бедра (далее ГАБ) II порядка.
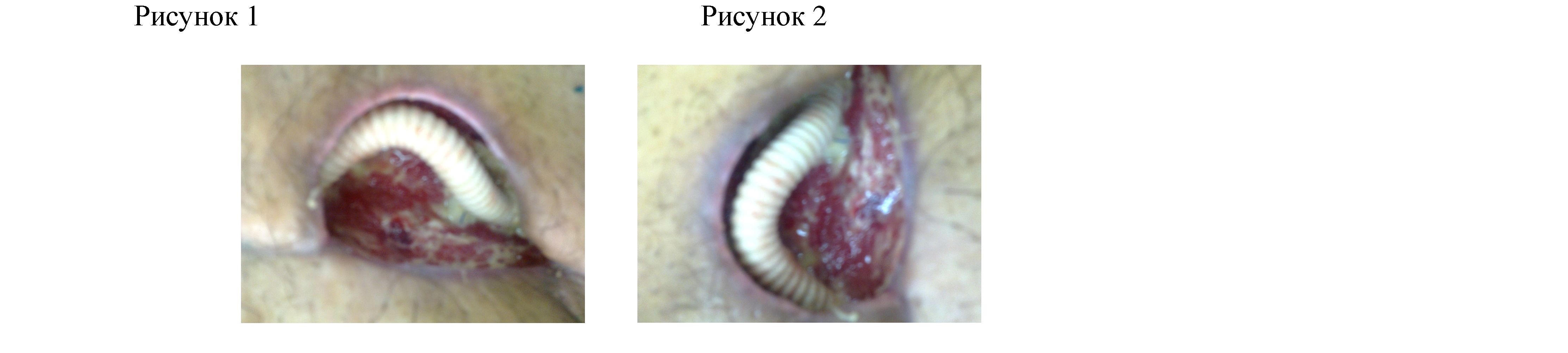
В связи с отсутствием площадки для наложения анастомоза ГАБ прошита, перевязана. Наложен анастомоз - установлен аллопротез тканный («Север»), диаметром 6мм. (рис 1,2.) между наружной подвздошной и поверхностной бедренной артериями, «конец в конец» атравматичной иглой с нитью пролен 5-0, 4,0. Произведена некрэктомия кожи и мышц цвета «варенного мяса», прилегающих к аневризме. Лимфоузлы данной области взяты для гистологического и бактериологического исследования. Рана по краям ушита послойно, средняя часть раны в виде округлой полости не покрывает аллопротез. Решено данную полость тампонировать марлевой салфеткой. Дренирование раны трубкой через контрапертурную рану. Макропрепарат: аневризматически расширенная бедренная артерия в виде мешка размером 6,0х8,0 см., с тромботическими массами в просвете. Больной, учитывая тяжесть перенесенной операции, был переведен в ОРИТ для наблюдения.
Больной находился в ОРИТ 5 суток, послеоперационный период протекал в динамике с улучшением. После стабилизации состояния больного и, учитывая положительную динамику он был переведен в СХО, где получал антибиотикотерапию, иммуностимулирующую терапию, анальгетики, антикоагулянты. В результате полученного лечения состояние больного улучшилось, на рану были наложены вторично-отсроченные швы, полость дренирована ПВХ трубкой с активной аспирацией. Рана зажила вторичным натяжением, больной был выписан на амбулаторное лечение в удовлетворительном состоянии. Контрольный УЗДАС - протез проходим, на берцовых артериях магистральный кровоток.
Выводы: Адекватное комплексное лечение поверхностных видов инфицирования ран после реконструктивно-восстановительных операций является залогом успешной профилактики глубоких гнойных процессов с вовлечением сосудистого протеза. После реконструктивных сосудистых операций в аортобедренном сегменте вследствие нарушения висцерального кровотока, ишемического повреждения желудочнокишечного тракта и синдрома системного воспалительного ответа возникают условия для транслокации бактерий, которая является одной из возможных причин гнойно-септических осложнений. При вовлечении сосудистого протеза в инфекционный процесс повышается риск развития сепсиса, возникновения аррозионного кровотечения, при этом высока вероятность потери конечности и летального исхода.
ЛИТЕРАТУРА
- Клиническая ангиология: Руководство/ под ред. А.В. Покровского. В двух томах. Т.2.-М.: ОАО «Издательство Медицина», 2004.-888с.:
- Заринш К.К., Гевертс Б.Л.
- Атлас сосудистой хирургии/ Кристофер К.Заринш, Брюс Л Гевертс; ил. Кетихирш; пер. с англ под ред. А.В Покровского-М.: ГЭОТАР-Медиа, 2009-296с.
- Дрюк Н.Ф., Полищук Ю.Э., Доминяк А.Б. и др. Профилактика и лечение ранних и поздних осложнений в реконструктивной хирургии брюшной аорты и магистральных артерий нижних конечностей: Метод. рекомендации. Киев 1998; 28: 3.
- Затевахин И.И., Комраков В.Е. Инфекция в сосудистой хирургии. М 1998; 208.