Холестаз разделяется на вне- или внутрипеченочный, острый или хронический, желтушный или безжелтушный. Внепеченочный холестаз развивается при механической обструкции магистральных внепеченочных или главных внутрипеченочных протоков. Наиболее частой причиной внепеченочного холестаза являются камни общего желчного протока. Внутрипеченочный холестаз развивается при отсутствии обструкции магистральных желчных протоков (что подтверждается при холангиографии). Любой патологический процесс в пределах печени (с поражением гепатоцитов и/или желчных канальцев) может
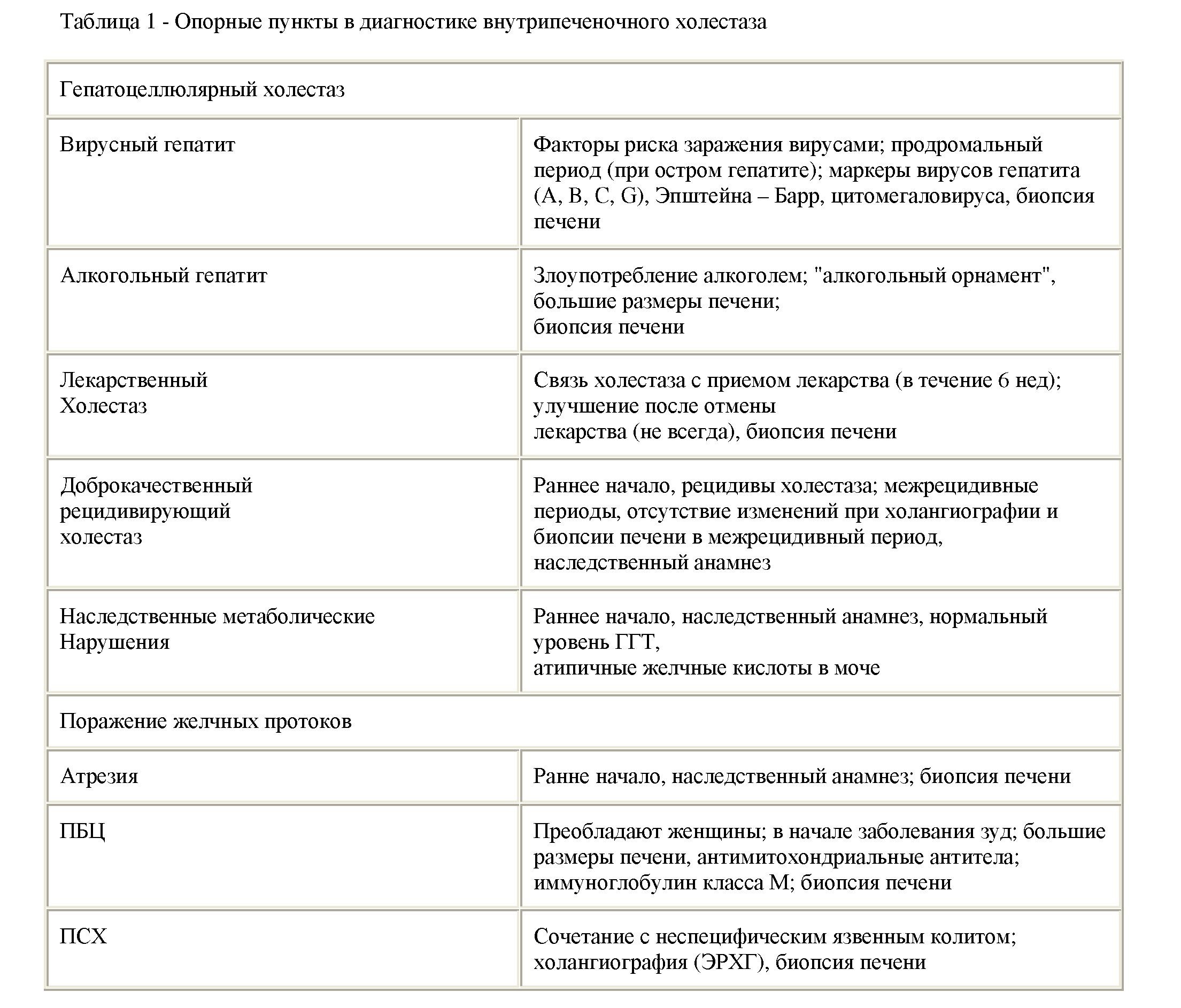
сопровождаться холестазом (гепатоцеллюлярным или канальцевым). В одних случаях этиологические факторы холестатического поражения печени известны (лекарства, вирусы, алкоголь), в других- нет (первичный билиарный цирроз-ПБЦ, первичный склерозирующий холангит - ПСХ). При ряде заболеваний (склерозирующий холангит, гистиоцитоз Х) поражаются как вне-, так и внутрипеченочные протоки.
Патогенез. Образование желчи включает в себя ряд энергозависимых транспортных процессов: захват компонентов желчи (желчных кислот, других органических и неорганических ионов), перенос их через синусоидальную мембрану, внутри клетки, далее через канальцевую мембрану в желчный капилляр. Транспорт компонентов желчи зависит от нормального функционирования белков-переносчиков, встроенных в синусоидальную и канальцевую мембраны (в том числе Na+, К+-АТФазы, переносчиков для желчных кислот, органических анионов и др.). В основе развития холестаза лежат нарушения транспортных процессов. К клеточным механизмам холестаза относятся: нарушение синтеза Na+, К+-АТФазы и транспортных белков или их функции под влиянием ряда повреждающих факторов- желчных кислот, медиаторов воспаления (цитокинов - фактор некроза опухоли, интерлейкин-lb и др.), эндотоксина, эстрогенов, лекарств и др., изменения липидного состава/проницаемости мембран, нарушение целостности структур цитоскелета и канальцев (микрофиламентов, обусловливающих моторику канальцев). При механической обструкции магистральных протоков основное значение в развитии холестаза имеет повышение давления в желчных протоках (желчная гипертензия более 15 - 25 см вод. ст. приводит к подавлению секреции желчи).
Некоторые желчные кислоты, обладающие выраженными поверхностно-активными свойствами, накапливаясь при холестазе, могут вызывать повреждения клеток печени и усиливать холестаз. Токсичность желчных кислот зависит от степени их липофильности (и соответственно гидрофобности). К гепатотоксичным относят хенодезоксихолевую (первичную желчную кислоту, синтезирующуюся в печени из холестерина), а также литохолевую и дезоксихолевую кислоты (вторичные кислоты, образующиеся в кишке из первичных под действием бактерий). Основным звеном в развитии некрозов гепатоцитов считают повреждение под влиянием желчных кислот мембран митохондрий, что приводит к уменьшению синтеза АТФ в клетке, повышению внутриклеточной концентрации кальция, стимуляции кальцийзависимых гидролаз, повреждающих цитоскелет гепатоцита.
C влиянием желчных кислот связывают также апоптоз гепатоцитов - "запрограммированную смерть клетки" (происходит повышение внутриклеточной концентрации магния с последующей активацией магнийзависимых трипсиноподобных ядерных протеаз-эндонуклеаз и деградацией ДНК), а также аберрантную, не наблюдаемую в норме, экспрессию антигенов HLA I класса на гепатоцитах, HLA II класса на эпителиальных клетках желчных протоков, которая может быть фактором развития аутоиммунных реакций против гепатоцитов и желчных протоков. Повреждение гепатоцитов уменьшается за счет перемещения канальцевых белков-переносчиков желчных кислот в синусоидальную мембрану, в результате чего меняются полярность гепатоцита и направленность транспорта желчных кислот, предотвращается накопление желчных кислот в цитоплазме.
Морфологические признаки холестаза: депозиты билирубина в канальцах, гепатоцитах, макрофагах. Изменения: желчных протоков (пролиферация, десквамация эпителия, фиброз); портальных трактов (склероз); долек "перистая дегенерация" гепатоцитов; фокальные и ступенчатые некрозы; лимфогистиоцитарные инфильтраты; депозиты меди. При внепеченочном холестазе пролиферация желчных протоков и изменения гепатоцитов развиваются уже через 36 ч после обструкции желчных протоков. Примерно через 2 нед степень изменений в печени уже не зависит от продолжительности холестаза. Скопления полиморфно-ядерных лейкоцитов в желчных протоках, а также в синусоидах могут свидетельствовать о восходящем бактериальном
 237
237
холангите .Изменения в биоптате печени в ранних стадиях при некоторых формах внутрипеченочного необструктивного холестаза могут отсутствовать - "холестаз минимальных изменений". При разрешении холестаза морфологические изменения могут подвергаться обратному развитию. При длительном холестазе формируется билиарный цирроз (по структуре мелкоузловой).
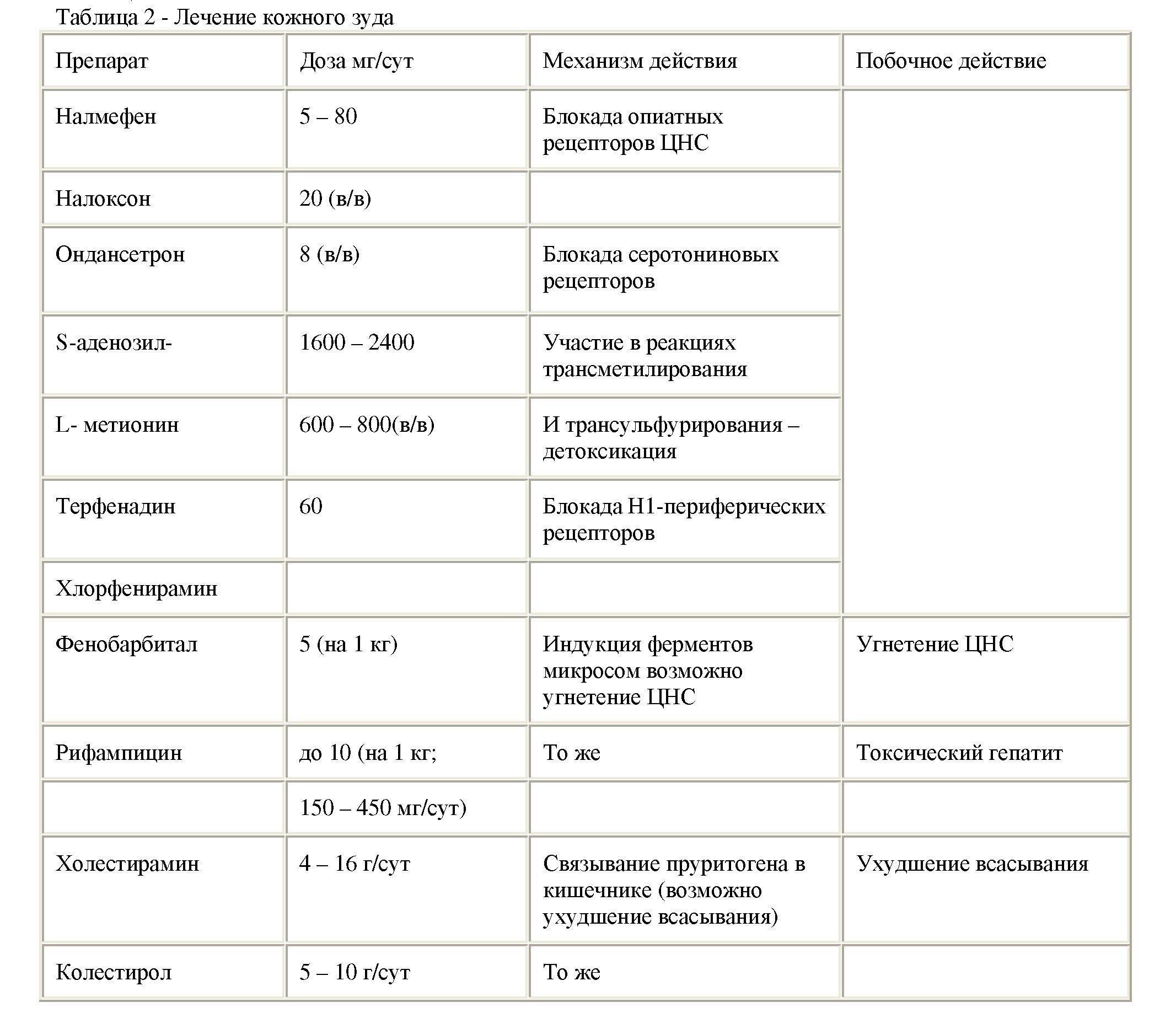
Клинические проявления. Основные клинические проявления холестаза (как острого, так и хронического)-зуд кожи, желтуха и нарушение всасывания. Клинические признаки холестаза: желтуха; ахоличный стул;зуд кожи;нарушение всасывания жиров; стеаторея похудание; гиповитаминоз. А ("куриная слепота"). D (остеопороз, остеомаляция, кифоз, переломы). E (мышечная слабость, поражение нервной системы -дети). К геморрагический синдром): ксантомы; гиперпигментация кожи; холелитиаз; билиарный цирроз (портальная гипертензия, печеночная недостаточность). Зуд кожи, желтуха наблюдаются при значительном нарушении экскреторной функции гепатоцитов (> 80%) и не всегда являются ранними признаками. Зуд значительно ухудшает качество жизни пациентов (вплоть до суицидальных попыток). Природа его окончательно не ясна. Вероятно, соединения, вызывающие зуд (пруритогены) синтезируются в печени (в пользу этого свидетельствует исчезновение зуда в терминальной стадии печеночной недостаточности). Традиционно зуд кожи связывается с задержкой желчных кислот в коже и раздражением нервных окончаний дермы, эпидермиса. В то же время не удается выявить прямую корреляцию между выраженностью зуда и уровнем желчных кислот в сыворотке. Эндогенные опиатные пептиды могут вызывать зуд, воздействуя на центральные нейротрансмиттерные механизмы (косвенным подтверждением этого может служить уменьшение или исчезновение зуда при применении антагонистов опиатных рецепторов).
Маркерами хронического холестаза являются ксантомы (плоские или возвышающиеся образования, мягкие, желтого цвета, обычно вокруг глаз, а также в ладонных складках, под молочными железами, на шее, груди или спине), отражающие задержку липидов в организме. Туберозные ксантомы (в виде бугорков) обнаруживаются на разгибательных поверхностях в области крупных суставов, ягодиц, в местах, подвергающихся давлению, в рубцах. Могут поражаться оболочки сухожилий, кости, периферические нервы. Локальные скопления ксантомных клеток обнаруживаются в печени. Образованию ксантом предшествует гиперхолестеринемия выше 450 мг/дл на протяжении 3 месяцев и более. Ксантомы могут подвергаться обратному развитию при снижении уровня холестерина (устранение холестаза, печеночно-клеточная недостаточность). Недостаточное содержание желчных кислот в просвете кишечника сопровождается нарушением всасывания жиров, развитием стеатореи, похудания, дефицита жирорастворимых витаминов (А, D, К, E). Выраженность стеатореи, как правило, соответствует степени желтухи. Цвет стула является надежным индикатором обструкции желчевыводящих путей (полной, интермиттирующей, разрешающейся).
Дефицит витамина D является одним из звеньев печеночной остеодистрофии (при хроническом холестазе). Поражение костей (остеопороз, реже остеомаляция) может проявляться тяжелым болевым синдромом в грудном или поясничном отделе позвоночника, спонтанными переломами при минимальных травмах, особенно ребер, компрессионными переломами тел позвонков. Патология костной ткани усугубляется нарушением всасывания кальция (связывание кальция с жирами в просвете кишечника, образование кальциевых мыл). В патогенезе остеопороза при хронических холестатических заболеваниях печени помимо витамина D участвуют многие факторы: кальцитонин, паратгормон, гормон роста, половые гормоны, внешние факторы (обездвиженность, неполноценное питание, уменьшение мышечной массы), уменьшение пролиферации остеобластов под действием билирубина. Гиповитаминоз D усугубляется при неадекватном поступлении витамина D с пищей и недостаточном пребывании на солнце. Отражением дефицита витамина К (необходимого для синтеза в печени факторов свертывания) служат геморрагический синдром и гипопротромбинемия, которые достаточно быстро купируются при парентеральном введении витамина К. Клинические проявления дефицита витамина E наблюдаются преимущественно у детей и включают мозжечковую атаксию, периферическую полинейропатию, дегенерацию сетчатки. У взрослых больных уровень витамина E всегда снижен при уровне билирубина сыворотки более 100 мкмоль/л (6 мг/дл), однако специфические неврологическиесиндромы не развиваются. При истощении печеночных запасов витамина А могут развиться нарушения темновой адаптации ("куриная слепота"). Длительный холестаз может осложниться образованием камней в желчной системе. При наличии камней или после операций на желчных протоках, особенно у больных с печеночно-кишечными анастомозами, часто присоединяется бактериальный холангит (классическую триаду составляют боли в правом подреберье, лихорадка с ознобами, желтуха).
Диагностические подходы. При обследовании больного с холестазом необходимо разграничение внутри- и внепеченочного холестаза на основании тщательного сбора анамнеза и объективного обследования. Прежде всего обязательным является исключение "хирургического" внепеченочного холестаза, который может протекать под маской "терапевтического" внутрипеченочного холестаза. В то же время результаты клинических и биохимических исследований при внутри- и внепеченочном холестазе могут быть сходными. В некоторых случаях внепеченочная обструкция ошибочно расценивается как внутрипеченочный холестаз и наоборот. В пользу механической обструкции с развитием желчной гипертензии могут свидетельствовать боли в животе (наблюдается при камнях в протоках, опухолях), наличие пальпируемого желчного пузыря. Лихорадка и ознобы могут являться симптомами холангита у больных с камнями в протоках или стриктурами желчевыводящих путей. Плотность и бугристость печени при пальпации может отражать далеко зашедшие изменения или опухолевое поражение печени (первичное или метастатическое). Алгоритм диагностического обследования предполагает выполнение в первую очередь ультразвукового исследования, позволяющего выявить характерный признак механической блокады желчных путей - надстенотическое расширение желчных протоков (диаметр общего желчного протока более 6 мм). При выявлении расширения протоков показано проведение холангиографии. Процедурой выбора является эндоскопическая ретроградная холангиография (ЭРХГ). При невозможности ретроградного заполнения желчевыводящих путей используется чрескожная чреспеченочная холангиография (ЧЧХГ). Оба метода позволяют одновременно дренировать желчевыводящие пути при их обструкции, однако при эндоскопическом подходе наблюдается меньшая частота осложнений. При ЭРХГ возможно проведение эндоскопической сфинктеротомии (для удаления камней). Внутривенная холангиография в диагностике холестаза неинформативна. В отсутствие ультразвуковых признаков расширения желчных протоков дальнейшее обследование определяется клиническими данными. При подозрении на поражение протоков (камни или склерозирующий холангит) выполняют ЭРХГ. При отсутствии изменений возможно проведение биопсии печени. При подозрении на внутрипеченочный холестаз установить диагноз поможет биопсия печени. Если обнаруживаются изменения в желчных протоках, необходимо проведение ЭРХГ. Биопсия печени может быть проведена только после исключения обструктивного внепеченочного холестаза (во избежание развития желчного перитонита). Локализовать уровень поражения (внутри- или внепеченочный) помогает также холесцинтиграфия с иминодиуксусной кислотой, меченной технецием (HIDA). Перспективным является применение магнитно-резонансной холангиографии как неинвазивного метода, не уступающего по информативности контрастной рентгенографии. Причины внепеченочного холестаза: камни; поражение поджелудочнойжелезы; опухольпанкреатит; киста; абсцесс. Стриктуры локальные склерозирующийхола нгит. Опухоли протоков первичные (холангиокарцинома, дуоденального сосочка) метастатические. Кисты протоков. Инфекциипаразитарные(описторхоз,фасциолез, аскаридоз,клонорхоз,эхинококкоз) грибы.Редкиепр ичины гемобилия лимфаденопатия узлов в воротах печени; поражение 12-перстной кишки дивертикул, болезнь Крона); аневризма печеночной артерии Причинами внепеченочного обструктивного холестаза являются камни общего желчного протока, поражение поджелудочной железы (рак или другой объемный процесс в головке железы: киста, абсцесс), поражение дуоденального сосочка (стеноз, опухоль), опухоли желчных протоков (холангиокарцинома, метастатические), в т.ч. в области бифуркации главных внутрипе- ченочных протоков, ПСХ (см. ниже), посттравматические стриктуры протоков (после операций, повторных желчных колик с отхождением камней - вторичный склерозирующий холангит), инфекции желчных протоков (описторхоз). Доброкачественные стриктуры протоков и холангиокарцинома могут являться причиной обструкции протоков при ПСХ. Подозрение на холангиокарциному возникает при протяженности стриктур более 1 см, значительном надстенотическом расширении протоков с наличием полиповидных масс внутри, повышении уровня карциноэмбрионального антигена (CEA) и карбоангидратного антигена 19-9 (СА 19-9).
Поражение крупных желчных протоков при отсутствии расширения внутрипеченочных протоков. В некоторых случаях поражение внепеченочных протоков не сопровождается расширением внутрипеченочных протоков, симулируя внутрипеченочный холестаз. Отсутствие расширения протоков при наличии механического холестаза может наблюдаться при недавней обструкции, интермиттирующей обструкции камнем общего желчного протока, выраженном склерозе стенок протоков (первичном и вторичном склерозирующем холангите) циррозе или фиброзе печени. Внутрипеченочный холестаз (при отсутствии расширения внутрипеченочных протоков). Причины внутрипеченочного холестаза не всегда очевидны. Гепатоцеллюлярный холестаз развивается при воспалительных и невоспалительных поражениях печени. Выделяют холестатические варианты острого (чаще) и хронического гепатита различной этиологии: вирусного (особенно вызванного вирусами гепатита А, С, G, цитомегаловирусом, вирусом Эпштейна - Барр), алкогольного, лекарственного, аутоиммунного гепатита. Лекарства, вызывающие холестатическое поражение печени, относятся к разным группам: психотропные (хлорпромазин, диазепам), антибактериальные (эритромицин, нитрофураны, сульфаниламиды), антидепрессанты (карбамазепин), гипогликемические (хлорпропамид, толбутамид), антиаритмические (аймалин), иммуносупрессанты (циклоспорин А), антигельминтные (тиабендазол).
Холестаз может быть острым или хроническим, развиваясь через несколько дней - недель приема. При прекращении приема препарата выздоровление может быть длительным, до нескольких месяцев и даже лет; в ряде случаев поражение печени прогрессирует с развитием цирроза печени (например, при нитрофурановом поражении). Необходимо контролировать лечение для своевременной отмены препарата.Холестазом могут сопровождаться невоспалительные поражения печени (амилоидоз, нарушения кровообращения, в том числе при застойной печени, тромбозе печеночных вен, шоковой печени). При вирусном гепатите холестаз является фактором неблагоприятного ответа на противовирусную терапию a-интерфероном. Токсичные желчные кислоты ингибируют сигнальные механизмы интерферона (индукцию антивирусных белков в клетке) путем прямого блокирования антивирусных белков в гепатоцитах и мононуклеарных клетках крови, угнетения транскрипции антивирусных белков.
ЛИТЕРАТУРА
- Ш. Шерлок, Дж. Дули. Заболевания печени и жёлчных путей. M., 1999.
- Д. Аладжиль, M. Одьевр. Заболевания печени и желчных путей у детей. M, 1982.
- William F. Balisteri. Neonatal cholestasis. J. Pediatrics, 1995;106,No2: 171-182.
- Heuman D. Hepatoprotective properties of Ursodeoxycholicc acid. Gastroenterology, 1993; 104:1865-70.
- Watkins J.B.; Neonatal cholestasis: developmental aspects and current concepts. Semin.Liver Dis. 1993; 13:276-288.