Проведен клинико-лабораторный анализ 87 историй умерших детей от инфекционных заболеваний, получавших лечение в РКИБ за период 2017-2018 гг. В структуре клинических диагнозов преобладали ОКИ и ОРВИ. В возрастной структуре умерших больных преобладали дети раннего возраста (89,7%). Каждый второй умерший ребенок поступил в поздние сроки болезни в ОРИТ. Анализ частоты и длительности неотложных синдромов у умерших детей показал, что ведущим и фатальным неотложным синдромом был ОГМ.
Введение. Острые респираторные вирусные инфекции (ОРВИ), острые кишечные инфекции (ОКИ) актуальные проблемы инфекционной патологии, особенно среди детей раннего возраста у которых часто развиваются неотложные состояния, требующие госпитализации в реанимационные отделения. У детей раннего возраста являются ведущей причиной развития осложнений и неотложных состояний, требующих своевременной госпитализации в стационар [1, 4]. Ежегодно в мире регистрируется около 101,8 миллионов случаев острых респираторных инфекций у детей до 5 лет, а смертность составляет 104,8 детей на 100 000 населения, достигая в ряде стран 546,8 детей на 100 000 населения. [2, 3, 5]. По данным ВОЗ, ежегодно в мире регистрируется до 11,2 млрд. «диарейных» заболеваний и около 5 млн. детей ежегодно умирают от кишечных инфекций и их осложнений. Ведущими причинами летальных исходов умерших детей раннего возраста являются развитие неотложных синдромов. К ним относятся обструкция верхних и нижних дыхательных путей, нейротоксикоз, отек головного мозга, ДВС-синдром, обезвоживание и др., которые приводят к фатальным нарушениям функций организма и неблагоприятному исходу болезни [3, 5].
Целью данного исследования явилось изучение причин развития неотложных синдромов и летального исхода у детей, поступивших в отделение реанимации и интенсивной терапии с различными инфекционными заболеваниями.
Материалы и методы исследования.
Нами проведен анализ 87 историй болезни детей, умерших в отделении реанимации и интенсивной терапии РКИБ за период 2017-2018гг. Отдельно проведен детальный анализ 57 историй болезни умерших от ОРВИ и ОКИ детей.
Критериями включения были: умершие дети в возрасте от 0 мес. до 14 лет, получавших лечение в отделении реанимации и интенсивной терапии (ОРИТ) с диагнозами ОКИ, ОРВИ, острый бактериальный менингит (ОБМ), вирусный гепатит, корь, В20.
Критериями исключения были: дети в возрасте от 0 мес. до 14 лет, получавших лечение в ОРИТ, умерших от заболеваний не инфекционного генеза (острое нарушение мозгового кровообращения, геморрагический васкулит, опухоли головного мозга, внутричерепное кровоизлияние). Применялись общеклинические, биохимические,
бактериологические, ИФА и инструментальные (рентген, УЗИ, КТ головного мозга) методы исследования. Патологоанатомическое исследование умерших было проведено лишь в единичных случаях, в связи с отказом родителей (96,5%) по религиозным убеждениям. Статистическая обработка данных проводилась с помощью программы SPSS 16.0.
Результаты и обсуждение. В возрастной структуре умерших от инфекционных болезней преобладали дети до года 53 (61,0%), от 1года до 3-х лет 25 (28,7%), 4-7 лет 5 (5,7%), 8-14 лет 4 (4,6%) (Рисунок 1). Среди них преобладали мальчики (57,5%).
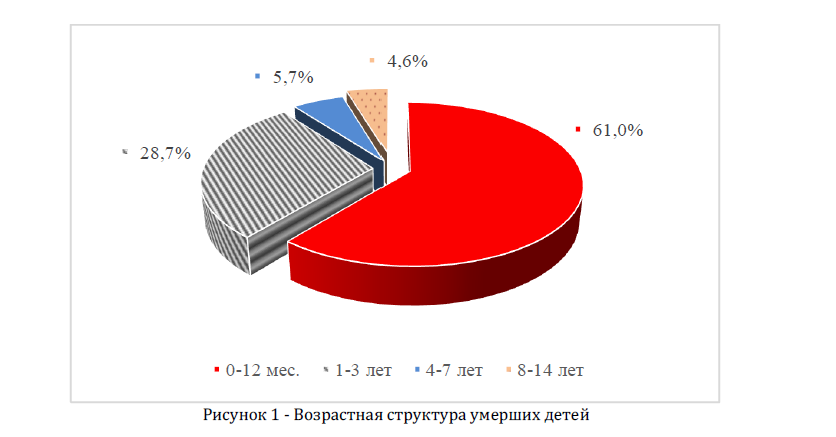
Рисунок 1 Возрастная структура умерших детей
В основном умершие дети были жителями Чуйской области 57 (65,5%), из них жители г. Бишкек 41,4%. Остальные 30 (34,5%) детей поступили в стационар из других регионов республики (Рисунок 2).
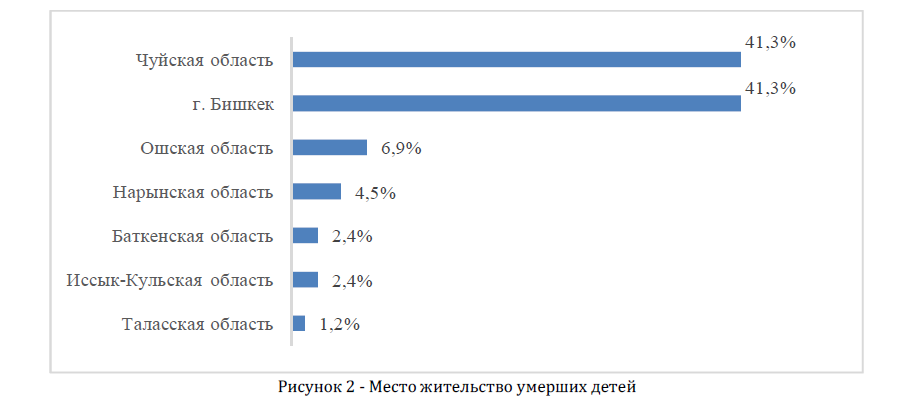
Рисунок 2 Место жительство умерших детей
Большинство (60,6%) детей поступили в стационар из-за тяжелого состояния без направления врачей в поздние сроки болезни (на 3 день и позже), что свидетельствовало о недооценке тяжести ребенка родителями. Так, каждый второй умерший ребенок поступил в стационар в крайне тяжелом и угрожаемом состоянии и был госпитализирован в отделение реанимации. Из других детских стационаров города поступили в инфекционную больницу 21,0% умерших детей, врачами центра семейной медицины направлены 10,3% и скорой помощью доставлены 8,1%. Уже при поступлении в стационар 66 (75,9%) больных имели неотложные состояния: у каждого второго был ОГМ, пневмония с тяжелой ДН 49,4%, ДВС-синдром в 19,5% случаев, септический шок 16,1%, тяжелое обезвоживание 5,7%, отечно-асцитический синдром 1,9% и в состоянии клинической смерти 5,7% случаев. Досуточная летальность в отделении реанимации составила 18,4% случаев. Следует отметить, что из профильных отделений инфекционного стационара в ОРИТ были переведены 72,5% больных на 4,7±0,5 день лечения в отделении из-за развития неотложных синдромов и осложнений. Таким образом, недооценка тяжести болезни родителями, врачами первичного звена, позднее поступление в стационар способствовали неблагоприятному исходу болезни.
Отягощенный акушерский анамнез у матерей (гестоз беременности, угроза выкидыша, анемия у матери, перенесенные ОРИ, нефропатия) был выявлен в 47,1% случаев, патология родов в 26,4% и кесарево сечение 11,5% случаев.
Большинство (79,3%) умерших детей имели неблагоприятный преморбидный фон: анемия (79,3%), ЭКД (33,3%), ГИЭ/ВЧГ (22,9%), детский церебральный паралич (ДЦП) (19,5%), ВПС (19,5%) и другие врожденные пороки (деформация грудной клетки, гипоплазия зрительных нервов, синдром Веста, спина бифида) развития были выявлены в 12,6% случаев. Родились недоношенными 8,1% умерших детей, нарушение питания выявлено у 6,9%, синдром Дауна у 4,6%, внутриутробные инфекции у 5,8% (Рис.2). Вид вскармливания на исход заболевания не влиял, так среди каждый второй (47,1%) ребенок был на грудном вскармливании.
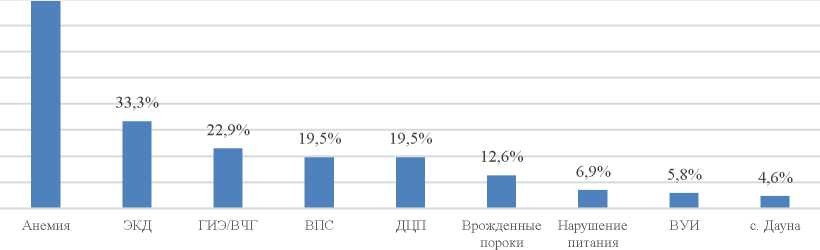
В то же время в 59,3% случаев был выявлен отягощенный гнойно-септический анамнез, который представлен следующими заболеваниями: гнойный конъюнктивит (25,3%), отит (18,4%), омфалит (14,9%). Таким образом, отягощенный акушерский анамнез матери, преморбидный фон ребенка, гнойно-септический анамнез также оказывали негативное влияние на течение и исход болезни.
79,3% развития
Рисунок 3 - Структура сопутствующих диагнозов
Из перенесенных заболеваний чаще регистрировались ОКИ (37,9%) и ОРВИ (35,6%). Каждый второй (50,0%) умерший ребенок не вакцинирован по календарю, медицинский отвод был в 12,6% случаев.
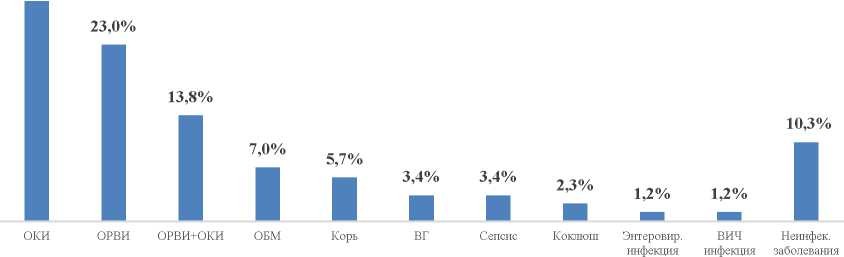
При формулировке диагноза врачами приемного отделения РКИБ чаще регистрировались ОРВИ + пневмония у 34,5% детей, ОКИ 23,0%, микст-инфекция (ОРВИ и ОКИ) 13,8%, реже ОБМ (7,0%), энтеровирусная инфекция (1,2%), корь (5,7%), коклюш (3,4%), вирусный гепатит (3,4%), сепсис (3,4%), ветряная оспа (2,4%) и внутриутробная цитомегаловирусная инфекция в 1,1%.
Анализ спектра клинических диагнозов, с которым дети находились на лечении в отделении реанимации и интенсивной терапии, также свидетельствовал о преобладании ОКИ, ОРВИ (Рисунок 4).
Рисунок 4 Структура клинических диагнозов умерших больных
Учитывая, что в спектре клинических диагнозов преобладали диагнозы ОРВИ, ОКИ нами проведен сравнительный анализ 57 историй болезни умерших детей (I группа ОКИ 25 случаев; II группа ОРВИ 20 случаев; III группа ОРВИ+ОКИ 12 случаев). Возрастной структуре умерших детей преобладали дети грудного возраста (76,0%; 50,0%; 83,3%) где дети первых месяцев жизни составили. Начало болезни было острое (44,0%; 30,0%; 41,7%), повышение температуры до высоких (38,6+0,70С; 37,6+0,30С; 38,3+1,00С) цифр, выраженные симптомы интоксикации (80,0%; 70,0%; 83,3%). Развитие фебрильных судорог и судорожной готовности в 24,0%; 15,0%; 25,0 % случаев, рвота (80,0%; 65,0%; 75,0%), нарушение гемодинамики (84,0%; 85,0%; 75,0%), обменные нарушения (40,0%; 40,0%; 33,3%). Катаральные симптомы регистрировались в группе умерших детей с ОРВИ (43,7%), физикальные изменения в легких укорочение легочного звука, ослабление дыхания (64,0%; 95,0%; 75,0%), свидетельствующие о развитие пневмонии, которая не всегда была рентгенологически подтверждена из-за тяжелого состояния, кратковременного (досуточно) пребывания в РИТ, пребывания на ИВЛ. Тяжесть заболевания была обусловлена развитием неотложных синдромов ДН (92,0%; 95,0%; 91,7%); ДВС синром (60,0%; 75,0%; 83,3%); септический шок (64,0%; 15,0%; 41,0%); острые почечные повреждения (56,0%; 70,0%; 66,6%).
Проведен детальный анализ длительности клинических симптомов у умерших детей с ОРВИ, ОКИ, микст инфекции (ОРВИ+ОКИ) (Таблица 1).
Таблица 1 Длительность клинических симптомов в сравниваемых группах (дни)
|
Клинические симптомы |
ОКИ (I группа) |
ОРВИ (II группа) |
ОРВИ+ОКИ (III группа) |
Р |
|
Лихорадка |
3,6±0,3 |
1,4±0,1 |
2,3±0,3 |
Р <0,05 |
|
Рвота |
2,1±0,3 |
1,8±0,3 |
1,6±0,3 |
Р>0,05 |
|
Судороги |
0,9±0,1 |
0,9±0,1 |
0,8±0,1 |
Р>0,05 |
|
Отек головного мозга |
3,3±0,1 |
2,7+0,1 |
3,1±0,3 |
Р>0,05 |
|
ДН |
2,8±0,5 |
2,9+0,2 |
2,6±0,3 |
Р>0,05 |
|
ДВС синдром |
2,1+0,4 |
1,5±0,3 |
3,4±0,5 |
Р>0,05 |
|
Обменные нарушения |
2,6±0,3 |
3,3±0,7 |
2,8±0,3 |
Р>0,05 |
|
Пребывание на ИВЛ |
3,3±0,7 |
1,5±0,3 |
1,7±0,1 |
Р>0,05 |
Длительность лихорадки была достоверно (Р <0,05) дольше у умерших с ОКИ (3,6±0,3 дней), чем у больных с ОРВИ; лечения в ОРИТ (3,3+0,6 дней; 2,1+0,3 дней; 1,9+0,4 дней) была также дольше, вероятно, это обусловлено наслоением внутрибольничной инфекции (20,0%; 20,0%; 33,3%).
Таким образом, ведущим неотложным синдромом у всех умерших больных был ОГМ (89,7%), ДН (89,7%), ДВСсиндром (72,4%), ОПП (64,0%), септический шок (43,7%), тяжелое обезвоживание (24,1%) у детей с ОКИ.
Исследование периферической картины крови показало наличие анемии НВ (104,9+21,4 г/л) уже при поступлении в инфекционный стационар с последующим снижением его уровня в динамике (57,3+17,4 г/л), количество эритроцитов соотвественно от 3,2+0,9 до 1,7+0,5х1012, что косвенно свидетельствовало о развитии ДВС синдрома. Высокие показатели прокальцитонина от 1,5 до 25,0 ммоль/л, указывает на микробную этиологию инфекционного агента. Изменения со стороны лейкоцитарной формулы были у 63,5% при поступлении несмотря на достаточную антибактериальную терапию (4,6+0,5х109 до 16,3+0,5х109), что связано с внутрибольничным инфицированием, так как дети длительно находились на ИВЛ (3,8+1,1дней), были переведены из отделений в реанимацию.
Биохимические исследования крови выявило низкий уровень средних показателей общего белка (59,3+9,4г/л), ПТИ (77,4+16,7%), фибриногена (151+42,7г/л), что свидетельствует о развитии ситуационного ДВС-синдрома. Повышение показателей уровня мочевины в крови отмечено у 21,5% (9,1+0,3ммоль/л), остаточного азота у 42,3% (27,1+2,3ммоль/л) и креатинина у 36,5% (до 323 мкмол/л) умерших больных, что свидетельствует о глубоких обменных нарушениях, проявлениями ОПП/ГУС с неблагоприятным исходом заболевания. Изменение средних показателей электролитов крови в сторону снижения: кальций (1,9+0,3 ммоль/л), натрий (17,5+0,4 ммоль/л), калий (2,4+0,6 ммоль/л), свидетельствует о нарушении электролитного баланса.
Несмотря на проведенные бактериологические исследования фекалия у больных с ОКИ, результаты оказались отрицательными. Низкие возможности лабораторной службы, дефекты забора и транспортировки материала, сыграли негативную роль в уточнении этиологического фактора ОКИ у умерших детей.
Ультразвуковое исследование головного мозга, внутренних органов проведено у 85,0% больным, где были обнаружены изменения со стороны ЦНС (признаки внутричерепной гипертензии, гидроцефалия, киста сосудистого сплетения, дилятация ликворных путей), гепатоспленомегалия, токсические изменения почек. Всем больным проводили антибактериальную терапию (4,5+0,9дней), в виде монотерапии (56,6%; 80,0%; 75,0%), комбинированное (40,0%; 20,0%; 25,0%), последовательное лишь в группе с ОКИ, в других группах не получали из-за досуточной летальности в ОРИТ. Спектр назначаемых антибиотиков был разнообразным: цефалоспорины III-IV поколения, аминогликозиды, карбонепемы, противомикробные препараты последнего поколения.
Таким образом, ведущими причинами летальных исходов умерших детей, являлось развитие неотложных состояний и осложнений.
Выводы:
Среди умерших больных, получавших лечение в ОРИТ, преобладали дети раннего возраста (89,7%).
Отягощенный преморбидный фон (79,3%), поздние сроки госпитализации (60,6%), развитие осложнений и неотложных состояний (89,7%), наслоение ВБИ (20,7%) оказывали негативное влияние на течение исход болезни.
В структуре клинических диагнозов умерших детей чаще регистрировались ОКИ и ОРВИ (65,5%). Ведущей причиной летальных исходов умерших детей было развитие ОГМ (89,7%).
СПИСОК ЛИТЕРАТУРЫ
- Вельтищев Ю.Е., Шаробаро В.Е., Степина Г.Г. Неотложные состояния у детей. М.: Медицина, 2004. С. 250-251.
- Учайкин В.Ф., Молочный В.П. Неотложные состояния в педиатрии: практическое руководство. М.: ГЭОТАР Медиа, 2005. 115 с.
- Бабаченко И.В., Шарипова Е.В., Беликова Т.Л. Подходы к терапии ОРВИ у детей в стационаре и поликлинике // Медицинский Совет. 2017. №1. С. 46-51.
- О. А. Голубовская, М. А. Андрейчин, А. В. Шкруба Инфекционные болезни: учебник. М.: ВСИ Медицина, 2014. 784 с.
- WHO: The top 10 causes of death / Fact sheet 1 310. Updated May 2014.