Проблема невынашивания беременности относится к числу актуальных проблем современного акушерства. Причины невынашивания чрезвычайно разнообразны. Как оДну из важных причин невынашивания беременности выДеляют проблему истмико-цервикальной недостаточности (ИЦН). Обзор освещает Данные современной литературы, касающиеся вопросов Диагностики и тактики веДения при ИЦН.
Одной из основных научно-практических проблем современного акушерства является невынашивание беременности, которое влечет за собой не только нарушение репродуктивной функции женщины, но и оказывает отрицательное влияние на рождаемость, обуславливая значительное повышение уровня перинатальной смертности и заболеваемости новорожденных в раннем неонатальном периоде [1].В настоящее время вомногих странах мира частота невынашивания беременностиколеблется в диапазоне 15– 20% от общего числа беременных.[15,16]. На долю недоношенных детей приходится 60–70% случаев ранней неонатальной смертности, 50% неврологических заболеваний, в т.ч. детский церебральный паралич, нарушения зрения (вплоть до слепоты), слуха (вплоть до глухоты), тяжелых хронических заболеваний легких.Мертворождение при преждевременных родах наблюдается в 8–13 раз чаще, чем при своевременных.
Причины невынашивания беременности разнообразны и многочисленны. Среди них ИЦН – одна из наиболее частых причин поздних выкидышей и преждевременных родов. ИЦН наблюдается у 0,2–2% в общей популяции беременных женщин и у 15,5–42,7% женщин, страдающих невынашиванием беременности [15]. Сроки прерывания беременности у пациентоксистмико- цервикальной недостаточностью, по данным литературы, варьируют от 10 до 28 недель, чаще всего в 16-20 недель [4]. Впервые Palmer R., Lacomme М. в 1948г. описали истмико- цервикальную недостаточность шейки матки как причину самопроизвольного выкидыша. С тех пор опубликовано множество научных работ, посвященных изучению этиологии, вопросам диагностики, профилактики и леченияистмико -цервикальной недостаточности
[5]. Большой вклад в изучение проблем невынашивания беременности и в том числе несостоятельности шейки матки и ее роли в прерывании беременности внесен профессором А.И. Любимовой (1981 г)
По современным представлениям, в основе неполноценности внутреннего зева могут лежать 4 фактора:
- Травма шейки матки в анамнезе (посттравматическая ИЦН).
- Повреждение шейки матки при родах (разрывы, не восстановленные хирургическим путём, оперативные роды через естественные родовые пути
- Инвазивные методы лечения патологии шейки матки (конизация, ампутация шейки матки).
- Искусственные аборты, прерывания беременности на поздних сроках.
- Врожденная ИЦН, связанная с нарушениями пропорциональных соотношений между мышечной и соединительной тканями. Учитывая тот факт, что в шейке в отличии от дна матки преобладает соединительная ткань, а именно коллагеновые волокна которые имеют непосредственно значение в механизме размягчения, укорочения, сглаживания и раскрытия шейки матки в родах, в последнее время нарушение её состоятельности рассматривается с точки зрения дифференцированной дисплазии соединительной ткани [8].
- Функциональные нарушения (функциональная ИЦН), связанные с эндокринными нарушениями, гиперандрогенией, повышенным содержанием релаксина в крови (при многоплодной беременности, индукции овуляции гонадотропинами).
- Повышенная нагрузка на шейку матки (многоводие, многоплодие, крупный плод). Наряду с основными факторами выделяют также возраст более 30 лет, избыточную массу тела и ожирение, синдром поликистозных яичников, экстракорпоральное оплодотворение. [5,17,18].
Механизм прерывания беременности при ИЦН объясняется размягчением, укорочением шейки матки, зиянием цервикального канала и внутреннего зева, в связи с чем плодное яйцо не имеет «физиологической опоры» в нижнем сегменте матки. При увеличении внутриматочного давления плодные оболочки выпячиваются,пролабируют в расширенный канал шейки матки, инфицируются и вскрываются. Этот механизм прерывания беременности характерен как для посттравматической, так и для врожденной и функциональной ИЦН [6,17,15]. В сложном патогенезе преждевременного прерывания беременности при ИЦН значительная роль принадлежит инфекции. При беременности, сопровождающейся ИЦН, неполноценность «запирательной» функции цервикального канала ведет к механическому опусканию плодного пузыря, его пролабированию. Это создает условия для инфицирования нижнего полюса плодного яйца восходящим путем из нижних отделов половых путей на фоне нарушения барьерной, антимикробной функции содержимого цервикального канал. В этих случаях воспалительный процесс может стать «производящей» причиной преждевременного прерывания беременности: метаболиты воспалительного процесса оказывают цитотоксическое действие на трофобласт, вызывают отслойку хориона (плаценты), а во второй половине беременности затрагивают патогенетические механизмы повышающие сократительную активность матки, что приводит к развязыванию родовой деятельности и преждевременному прерыванию беременности.
Диагностика ИЦН основывается на клиникоанамнестических, инструментальных и лабораторных данных. Не вызывает сомнения, что тщательно собранный анамнез, с указанием на неоднократные прерывания беременности в II – III триместрах, на механизм прерывания (пролабирования плодного пузыря), перенесенные искусственные аборты, акушерские операции и т.д., позволит с большой достоверностью установить диагноз ИЦН. Одним из характерных признаков ИЦН является размягчение и расширение цервикального канала, которые у небеременных женщин определяются путем легкого беспрепятственного введения расширителей Гегара №6-8 [16]. Одним из диагностических методов ИЦН является рентгенологический (гистеросальпингография) который проводится на 18-20 день цикла. При этом если в норме ширина истмуса равна 0,4 см, то при диагностике ИЦН она увеличивается от 0,5-1,5 см.
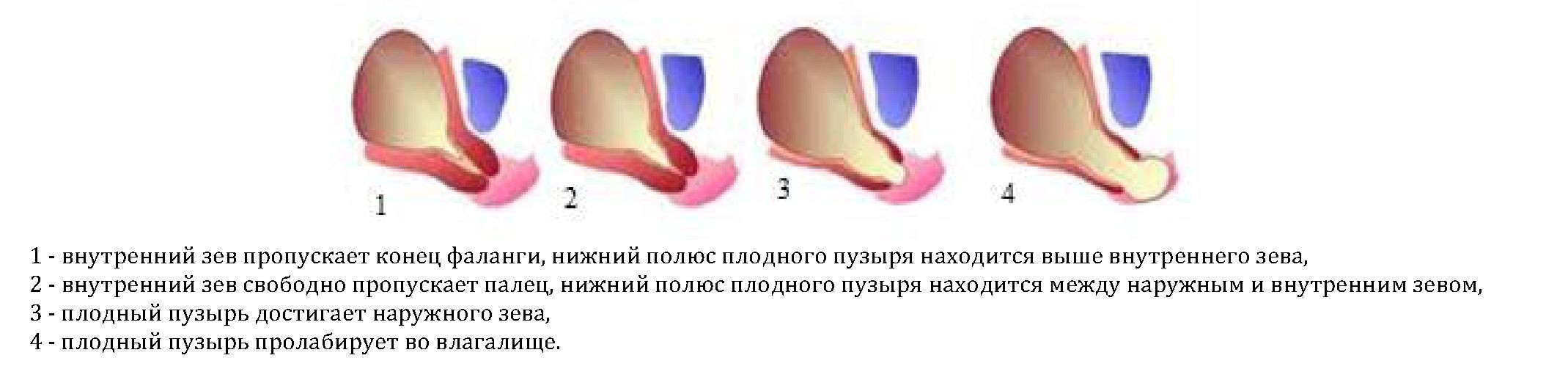
При влагалищном исследовании появление признаков зрелой шейки матки при еще недоношенной беременности является симптомом недостаточности. Выделяют истмико-цервикальной
4 клинические степени несостоятельности шейки матки [7,17]:
В настоящее время нет диагностических тестов, которые могли бы достоверно определить наличие ИЦН вне беременности. В ходе научных исследований различными авторами учитывались анамнестические данные, результаты общеклинического обследования,
функциональной диагностики, гормональных отклонений, инфекционных факторов, проводились радиоизотопное, радиологическое, ультразвуковое, допплерометрическое исследования. Большинство исследований были направлены на раннюю диагностику и в последующем своевременное лечение истмико-цервикальной недостаточности. Однако ни один из них не несет полной диагностической информации. Обычно диагноз ставится ретроспективно, основываясь на предшествующих потерях беременности во втором и третьем триместрах [5].Во время беременности контроль над шейкой матки и диагностику истмико-цервикальной недостаточности в основном осуществляют путем бимануального исследования, обращая внимание на длину, консистенцию шейки матки, проходимость цервикального канала. С широким внедрением эхографии расширились диагностические возможности динамического наблюдения за состоянием шейки матки, учитывая длину шейки матки и состояние внутреннего зева [9]. При этом для оценки состояния истмического отдела шейки матки и в прогностических целях, согласно сводным литературным данным, приводимым А.Д. Липманом (1996) следует учитывать следующие моменты:
- Длина шейки матки, равная 3,0 см, является критической для угрозы прерывания беременности при сроке менее 20 недель и требует интенсивного наблюдения за женщиной с отнесением ее в группу риска.
- У женщин с многоплодной беременностью до 28 недель нижнюю границу нормы составляет длина шейки матки, равная 3,7 см для первобеременных, 4,5 см для повторнобеременных (при трансвагинальном сканировании)
- У многорожавших женщин нормальная длина шейки матки в 12-14 недель составляет 3,6-3,7 см без статистически достоверной разницы у здоровых женщин и пациенток с ИЦН. На ИЦН указывает укорочение шейки матки в 17-20 недель до 2,9 см.
- Длина шейки матки, равная 2,0 см, является абсолютным признаком невынашиваня беременности и требует хирургической коррекции.
- При оценке информативности длины шейки матки необходимо учитывать способ ее измерения, поскольку результаты трансабдоминального УЗИ достоверно отличаются от результатов трансвагинального и превышают их в среднем на 0,5 см.
Следует отметить, что в последнее время прослеживается некоторая увлеченность результатами УЗИ при диагностике ИЦН и совершенно игнорируются данные мануального исследования. При УЗИ оценивается длина шейки матки и раскрытие внутреннего зева цервикального канала. Клинический опыт показывает, что шейка матки может быть короткой, но плотной и вполне состоятельной.[16]
Все существующие методы коррекции ИЦН делятся на хирургические и консервативные. Хирургические методы коррекции ИЦН в свою очередь подразделяются на методы применяемые, вне беременности и во время беременности. Консервативные методы подразделяются на методы, использующие различные пессарии, зажимы, кольца и т.д. из синтетических материалов и длительное назначение гормонов желтого тела, гестагенов.
До настоящего времени остается спорным вопрос о том, когда устронять недостаточность истмического отдела матки – вне или во время беременности.Впервые Palmer и Lacommeв 1948 году разработали метод хирургической коррекции ИЦН вне беременности. Они предложили проводить трахелоистмопластику при сочетании зияния истмического отдела с глубокими разрывами шейки матки. Сущность операции сводилась к иссечению рубцовой ткани с последующим сужение расширенного перешейка матки путем наложения отдельных кетгутовых швов. В последующем было предложено множество модификаций этой методики, которые касались использовнаия различного шовного материала (танталовой проволоки, хромированного кетгута), создания дубликатуры мышечного слоя наложением узловатых швов (Tarjan, 1964 г). Среди современных авторов заслуживает внимания метод хирургического лечения ИЦН вне беременности по Ельцову-Стрелковуи Смирновой. Операция включала 5 этапов, при этом восстанавливались нормальные анатомические взаимоотношения тканей шейки матки в целом. Однако методы хирургической коррекции ИЦН вне беременности не получили достаточно широкого применения. Авторы отмечали при наступлении беременности вновь появление признаков ИЦН (пролабирование плодного пузыря). Поэтому вполне патогенетически обоснованным было проведение хирургического лечения ИЦН во время беременности.
Впервыехирургический метод лечения ИЦН был разработан и примененв 1955 г. VithalNageshShirodkar. Методика заключалась в наложении циркулярного шва (в качестве шовного материала автор предлагал фасциальную полоску длиной 10 см и шириной 0,25 см) на шейку матки в области внутреннего зева после предварительного рассечения слизистой влагалища и смещения мочевого пузыря. Роды после такой операции были возможны только путем операции кесарево сечения, ввиду образования грубого деформирующего рубца на шейке матки [13].
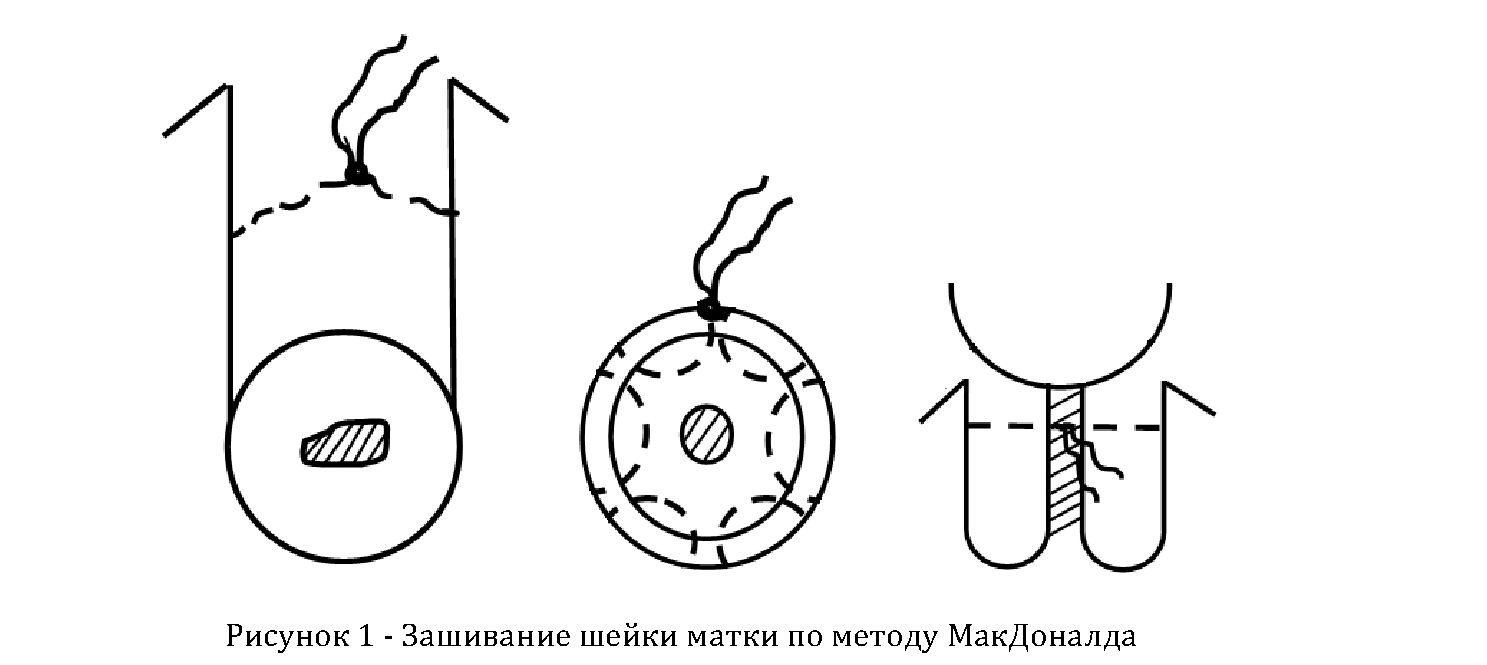
В 1957 г. McDonald предложил простую методику (рисунок 1), заключающуюся в наложении кисетного шва на шейку матки без предварительного рассечения слизистой, концы нитей завязывались в переднем своде. Эффективность операции по данным автора, составляла от 50 до 83, 2% [11,13].
В последующем было предложено множество модификаций метода McDonalda, в основном они касались использования различного шовного материала. Среди них заслуживает внимание метод Любимовой А.И. (1969 г). Сущность данного метода заключалась в сужении истмической части шейки матки с помощью нити из медной проволоки в полиэтиленовом чехле, без многократного прокалывания шейки матки. Особенностью этой методики было то, что расслабление шва можно было устранять путем простого подкручивания проволоки мягким зажимом. Однако все эти модификации метода McDonalda были малоэффективны при короткой шейке матки, при грубых деформациях и глубоких разрывах шейки матки, а так же при пролабировании плодного пузыря.
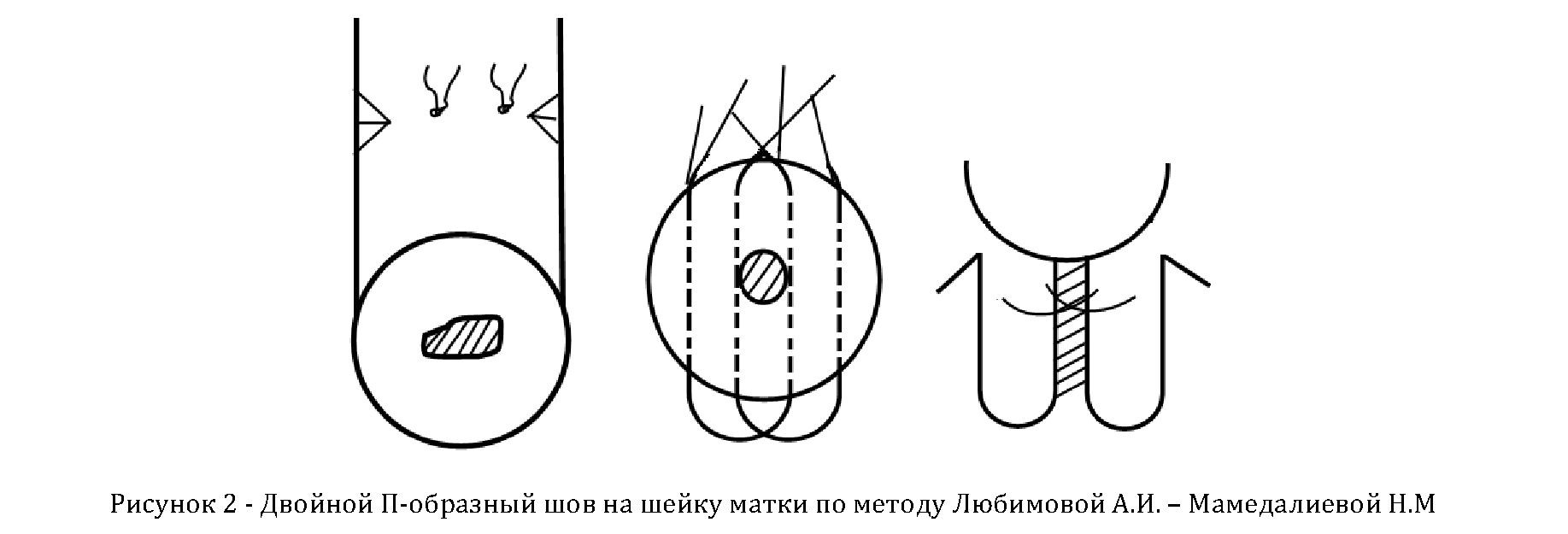
Широкое применение нашла модификация Любимовой– Мамедалиевой (1978) – путем наложения двойного П- образного шва в области внутреннего зева, чему способствовала техническая простота методики, эффективность при деформациях и глубоких разрывах шейки матки, а так же при пролабировании плодного пузыря. Сущность операции заключается в сужении истмической части шейки матки в области внутреннего зева с помощью двух П-образных лавсановых швов (рисунок 2). Эффективность операции достигала 94% [2].
По данным Мамедалиевой Н. М., результаты микробиологического исследования свидетельствуют, что при хирургической коррекции истмико-цервикальной недостаточности в поздние сроки беременности после 20 недель, а также при пролабировании плодного пузыря, отмечается рост условно-патогенной флоры и частоты внутриутробного инфицирования плода по сравнению с оперированными в 11-15 недель. Основываясь на результатах наблюдения многих авторов можно констатировать, что с увеличением степени раскрытия маточного зева увеличивается риск восходящего инфицирования плода и прогноз для вынашивания и состояния плода ухудшается. В связи с этим рекомендуется производить операцию при появлении начальных признаков ИЦН в сроках 11-15 недель.
Наряду с операциями, направленными на устранение зияния внутреннего зева предложены методы лечения ИЦН путем зашивания наружного зева шейки матки. Наиболее широкое распространение получил метод Szendi (1961 г). Методика операции заключается в иссечении слизистой оболочки вокруг наружного зева шириной 0,5 см, после чего переднюю и заднюю губу шейки матки сшивают между собой отдельными кетгутовыми швами. Операция по Szendi неэффективна при деформациях шейки матки, пролабировании плодного пузыря, при эрозиях шейки матки, при подозрении на скрытую инфекцию. В этой связи она не получила широкого распространения.
Наряду с хирургическими методами, предложены методы нехирургической коррекции ИЦН, с использованием шеечных пессариев различной модификации. Механизм защитного действия пессария заключается в замыкании шейки матки, передаче основного давления плодного яйца с шейки матки на ее переднюю стенку и тазовое дно вследствие вентрально-косого положения пессария и ассиметричного расположения центрального отверстия пессария. Совокупность действующих компонентов пессария обеспечивает надежную зашиту нижнего полюса плодного яйца. Преимущества данного метода в его атравматичности, достаточной эффективности и возможности применения его в амбулаторных условиях. Нехирургические методы коррекции ИЦН могут быть использованы при функциональной форме ИЦН, если наблюдаются только размягчение и укорочение шейки матки.При выраженных проявлениях ИЦН, глубоких разрывах шейки матки, пролабировании плодного пузыря данные методы неэффективны [16].В качестве терапии ИЦН, проведено исследование комплексного лечения беременных с явлениями истмико-цервикальной недостаточности и угрозой преждевременных родов с использованием серкляжа, пессария доктора Арабин на фоне базовой терапии микронизированным прогестероном
итоколитиками. Авторами показано, что комплексное лечение угрозы невынашивания беременности с помощью пессария доктора Арабин и вагинальным введением микронизированного прогестерона способствует пролонгированию беременности до 39–40 недель в 93% случаев [2,3].
Заслуживают внимания исследования профессора Роберто Ромеро, которым был проведен мета-анализ эффективности применения вагинального прогестерона для профилактики преждевременных родов и неонатальной заболеваемости и смертности у женщин с двойней и сонографически установленной укороченной ИЦН (длина шейки матки ≤ 25 мм) во втором и третьем триместрах беременности. В результате исследования было выявлено, что введение вагинального прогестерона уменьшает риск преждевременных родов, возникающих от 30 до 35 недель гестации, неонатальной смертности и некоторых показателей неонатальной заболеваемости, без каких-либо доказательств вредного воздействия на нервную систему плода [12]. Следует отметить, что исследования по эффективности использования препаратов прогестерона для профилактики преждевременных родов при ИЦН проводились еще в 1973 года профессором В.В. Абрамченко, который назначал гормон желтого тела в дозах значительно превышающих обычные и лечение продолжал до 8 месяца беременности.
Важно помнить, что терапия гестагенами показана только при наличии ИЦН функционального генеза, особенно при доказанной прогестероновой недостаточности.
Таким образом, на основании приведенных данных, можно констатировать, что выбор метода коррекции ИЦН во время беременности должен быть дифференцированным:
- При анатомической форме ИЦН, особенно при пролабировании плодного пузыря показана только хирургическая коррекция ИЦН (метод Любимовой- Мамедалиевой, Широдкар, Мак-Дональд)
- При функциональной форме ИЦН, эффективно использование пессариев и препаратов прогестеронаинтравагинально
- Методы нехирургической коррекции ИЦН с применением пессариев используются при наличии противопоказаний к хирургической коррекции ИЦН, при врожденной и функциональной форме ИЦН в сочетании с гестагенами интравагинально
СПИСОК ЛИТЕРАТУРЫ
- Галкина А.С., Ван А.В., Некрасова К.Р., Джобава Э.М., Доброхотова Ю.Э. Угрожающие преждевременные роды: спорные вопросы диагностики и токолитической терапии (обзор литературы) // Проблемы репродукции. – 2014. – С. 77–81.
- Доброхотова Ю.Э., Степанян А.В., Шустова В.Б. Истмико-цервикальная недостаточность: современная базовая терапия // Научно-практический журнал: «Фарматека». – 2015. – №3^ С. 38-43
- КулаковаВ.И., АйламазянаЭ.К., РадзипскогоВ.Е., СавельевойГ.М. Акушерство. Национальное руководство. - М.: ГЭОТАР- Медицина, 2007. - 354 с.
- Кадурина, Т.И. Наследственные коллагенопатии (клиника, диагностика, лечение и диспанцеризация). - СПб.: "Невский диалек", 2000. – 271 с.
- Сатышева И.В. Клинико-диагностические особенности и эффективность различных методов лечения истмико-цервикальной недостаточности. – М.: 2009. – 351 с.
- Guzman ER, Mellon R, Vintzileos AM, Ananth CV, Walters C, Gipson K. «Relationship between endocervical canal length between 15-24 weeks gestation and obstetric history». – 2015. – 123 р.
- Абрамченко В.В. Фармакотерапия гестоза: руководство для врачей. - СПб.: СпецЛит., 2005. – 477 с.
- Лила, A.M. Остехондропатия A.M. Клиническая ревматология. – СПб.: Фолиант, 2001. – 381 с.
- VonTheobald, P. Laparoscopic cerclage of the isthma. P. Von Theobald, J. Gynecol. Obstet // Biol. Reprod. – Paris: 2002. - Vol. 31., №3. - P. 273-275.
- Althuisius, S. Controversies regarding cervical incompetence, short cervix, and the need for cerclage // Clin. Perinatol. - 2004. - Vol. 31., №4. - P. 695-720.
- McDonald H.M., Brocklehurst P., Gordon A. Antibiotics for treating bacterial vaginosis in preg-nancy // Cochrane Database Syst. Rev. – 2007. - Vol. 15, №2. - P. 425 – 443.
- Romero R, Conde-Agudelo A, El-Refaie W, Rode L. Vaginal progesterone decreases preterm birth and neonatal morbidity and mortality in women with a twin gestation and a short cervix: an updated meta-analysis of individual patient data // Biol. Reprod. – 2015. - №12. - P. 425 – 443.
- Беспалова О.Н., СаргсянГ.С. Выбор метода коррекции истмико-цервикальной недостаточности// Журнал акушерства и женских болезней. – 2017. – Т. 66., №3. – С. 157–168.
- ДжумагалиеваА.С., Раева Р.М., Жетписбаева И. А., Жоламанова Д.О. Течение и исходы беременности при консервативной и хирургической коррекции истмико–цервикальной недостаточности // Вестник КазНМУ. – 2013. –№4. – С. 78-82.
- Мамедалиева Н.М. Истмико-цервикальная недостаточность. Современный взгляд на тактику ведения во время беременности. – Алматы: 1998. – 103 с.
- СидельниковВ.М. Привычная потеря беременности. – М.: 2009. – 290 с.
- Бодяжина В.И. Любимова А.И. и Розовский И.С. Привычный выкидыш. – М.: 1981. – 136 с.
- Кулаков В.И.,Мурашко Л.Е. Преждевременные роды. – М.: Медицина, 2002. – 172 с.
- ГодаИ.Б., Мельник Д.М., МаксимоваТ.А., Атласов В.О. Профилактика преждевременных родов после угрозы прерывания беременности во втором триместре / / Амбулаторная хирургия. Стационарозамещающие технологии. –2004. – №3(15). – С. 1114.
- ZaveriV., AghajafariF., AmankwahK., Hannah M. Abdominal versus vaginal cerclage after a failed transvaginal cerclage: a systematic review // Am. J. Obstet. Gynecol. –2002. –Vol. 187, №4. –P. 868 - 872.
- Клиффорд Р. Уилисс. Атлас оперативной гинекологии. – М.: 2004. – 198 с.