В Казахстане пока нет достаточного опыта применения ритуксимаб (РМ) у больных гранулематозным полиангиитом (ГП), в связи с этим особый интерес представляют все наблюдения, в которых использовали этот препарат в реальной клинической практике.
Цель – оценить эффективность РМ у больных гранулемотозом с полиангиитом, не достигших низкой активности либо ремиссии под воздействием стандартной болезнь-модифицирующей терапии и неполучавщих ранее препараты из группы биологических агентов.
Материал и методы. Под наблюдением находилась пациентка с достоверным диагнозом ГП. На момент включения в исследование у пациентки была высокая активность заболевания, поражение легких в виде диффузного альвеолита, инфильтрации и нарастание почечной недостаточности. В связи с отсутствием положительного эффекта от комбинации пульс-терапии глюкокортикостероидами (ГКС): метипред (3000мг) и циклофосфана (суммарная доза 1,8г), решено в лечение добавить генно-инженерную базисную терапию. Препаратом выбора в данной ситуации был Ритуксимаб (мабтера) 1000мг в сочетании с мофетила микофенолатом 1 г в сутки. Пациентка получила 4 инфузии РМ.
Результаты. Показано, что РМ обладает высокой терапевтической эффективностью и хорошей переносимостью. Под воздействием 4 инфузий РМ и мофетила микофенолата отмечены существенное снижение активности ГП. Положительная динамика клинических показателей сочеталась с уменьшением уровня маркеров иммунного воспаления.
Заключение. Полученные результаты позволяют рекомендовать РМ при неэффективности стандартных базисных средств.
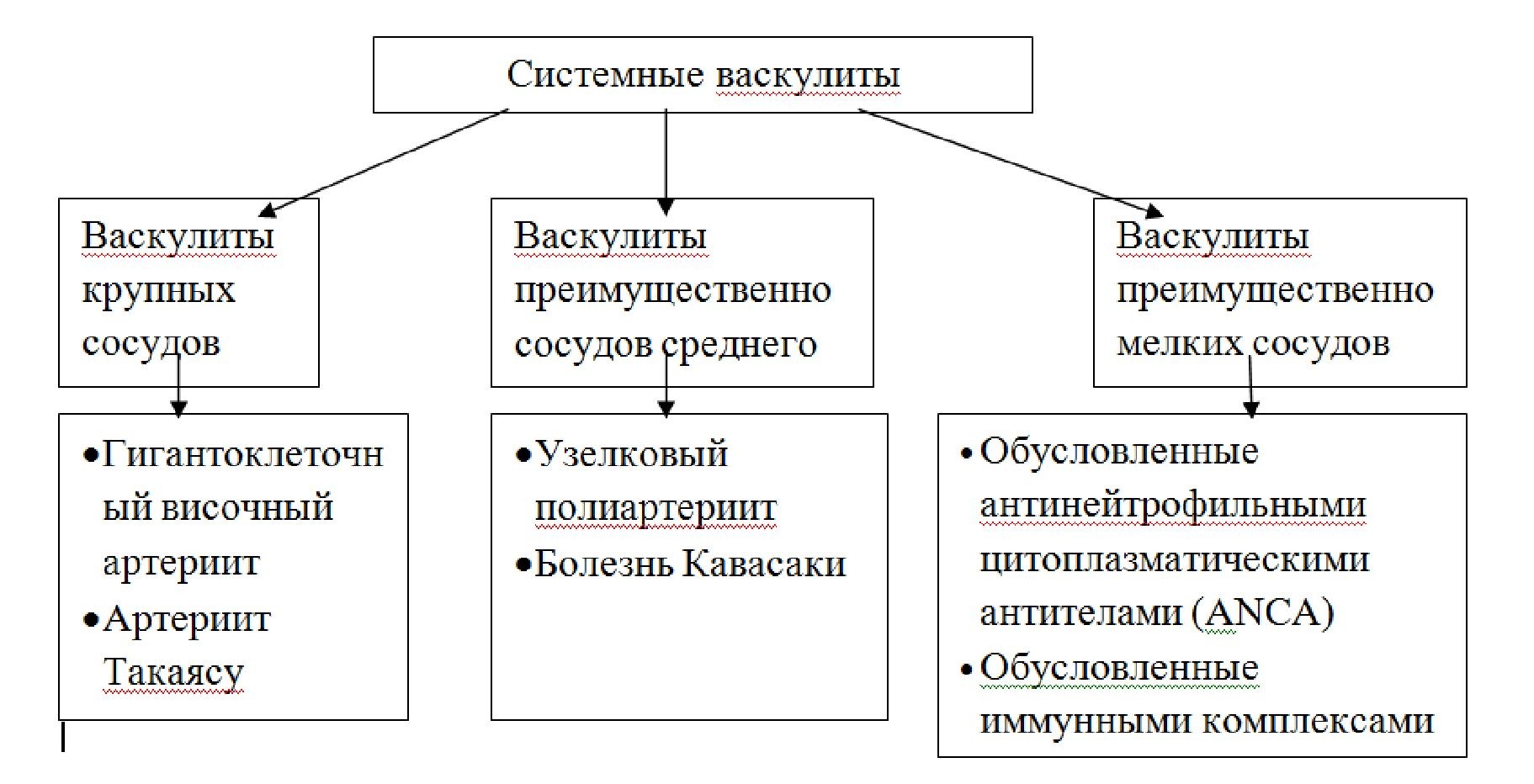
Системные васкулиты (СВ)- группа заболеваний, в основе которых лежит генерализованное поражение сосудов с воспалением и некрозом сосудистой стенки, что приводит к ишемическим изменениям органов и тканей[1,2,3,4,5].
Системные васкулиты подразделяются на первичные- генерализованное поражение сосудов иммунного генеза как самостоятельное заболевание и вторичные - развивающиеся как реакция на инфекцию, инвазию гельминтами, при воздействии химических факторов, радиации, или опухолей. К вторичным васкулитам также относятся васкулиты, возникающие при других системных заболеваниях[1,2,3,4,5].
Клинические формы СВ (Chapel Hill Consensus Conference. Jennette J. C, Falk R. J., Andrassy K. et al., 1994):
В свою очередь к васкулитам обусловленным антинейтрофильными цитоплазматическими антителами (АNCA) относятся:
- Микроскопический полиангиит
- Гранулематоза с полиангиитом
- Эозинофильный гранулематоз с полиангиитом
- Лекарственный АNCA положительный васкулит
Учитывая нашу практику, хотим поделится опытом применения биологической терапии у больной ГП характеризующиеся сохранением высокой активности заболевания, несмотря на рациональную базисную терапию.
Больная С., 50 лет, поступила с жалобами на слабость в мышцах верхних конечностей, недомогание, одышку в покое, кашель с отделением небольшого количества слизистой мокроты, серозно геморрагические выделения из носовых путей, осиплость голоса, периодические боли в области сердца колющего, ноющего характера, чувство перебоев в работе сердца, выраженную общую слабость.
Дебют заболевания с января 2014 года, когда в первые появились общая слабость, периодические подъемы температуры тела до субфебрильных цифр, продолжительные серозно- кровянистые выделения из носа. Не обследована, не лечилась. С начала мая до августа 2014 года- постоянное повышение температуры тела (в пределах 37,5-38,5) с присоединением кашля с мокротой, одышки при нагрузке, повышение АД до 200\100 мм рт.ст. , по анализам гиперазотемия (мочевина 15ммоль/л, креатинин 225мкмоль/л). Пациентка получила лечение в урологии с диагнозом « Пиелонефрит, гипертензионная нефропатия», выписана без улучшения. В сентябре 2014 пациентка госпитализирована в пульмонологию с диагнозом «внебольничная пневмония», получала усиленную антибактериальную терапию, без улучшения. Нарастание креатинина до 185 ммоль/л, гемоглобин 88 г/л, тромбоциты 398тыс, ускорение СОЭ до 50 мм/ч.
В конце сентября 2014 года впервые высказано предположение о системных заболеваниях соединительной ткани и пациентка госпитализирована в Городской Ревматологический центр.
Состояние: тяжелое, в связи с проявлениями интоксикационного синдрома и дыхательной недостаточности. Сознание: ясное. Положение: пассивное. Телосложение: нормостеническое. Кожные покровы: сухие, участки гиперпигментаций на теле, сыпи нет. Пастозность лица, стоп. Одышка в покое. Костно-суставная система: без патологии.
Укорочение перкуторного звука в нижних отделах легких. Дыхание ослабленное везикулярное, выслушивается крепитация по всей поверхности легких и влажные мелкопузырчатые хрипы в нижних отделах. ЧД 22 в мин. Тоны сердца умеренно приглушены. Ритм правильный. ЧСС 110 уд в мин, пульс 110 уд в мин, АД 140/90 мм.рт.ст. Язык влажный. Живот мягкий, безболезненный. Печень: увеличена на 2 см, безболезненна. Симптомы раздражения брюшины (-). Стул оформленный, регулярный. Симптом поколачивания отрицательный с обеих сторон. Мочеиспускание редкое, безболезненное.
Врачами центра проводился дифференциальный диагноз с туберкулезом, онкопроцессом легких, саркоидозом, бактериальными и грибковыми инфекциями.
В стационаре в общем анализе крови выявлена анемия, эритроцитопения, лейкоцитоз с лимфопенией с полочкоядерным сдвигом, ускорение СОЭ (гемоглобин 71 г/л, эритроциты 2,8 *10 12/л, тромбоциты 374 *10 9/л, лейкоциты 15,9 *10 9/л, п/я 12¿, с/я 75¿, эоз 0¿, лимфоциты 5¿, моноциты 7¿, СОЭ 34мм/час)
В общем анализе мочи РН 5, от.плотность 1010, белок 0,2 г/л, глюкоза отсутствует, эритроциты 8-10 в п/з, эпителий отр., цилиндры отр.
В биохимическом и иммунологическом анализах креатинин крови 160 ммоль/л. СРБ резко положительный (120 мг/л при норме до 5 мг/л), АНЦА (ПР-3) положительный (6.5 ед/мл, при норме 0), АНЦА (МПО) положительный (7,1 ед/мл , при норме 0), Антитела к ДНК 2 отрицательный, АНА отрицательный, Антитела к криоглобулинам отрицательный, Прокальцитониновый тест отрицательный от 20.9.14: 0,09 (при норме менее 10 нг\мл).
На рентгенограмме ОГК: инфильтративные, буллезные изменения размерами 1,1 см, 0,8 см, 1,0 см. ХОБЛ. Пневмосклероз. Эмфизема легких. Двусторонние плевральные наслоения. Пневмонит? Тотальная пневмания?
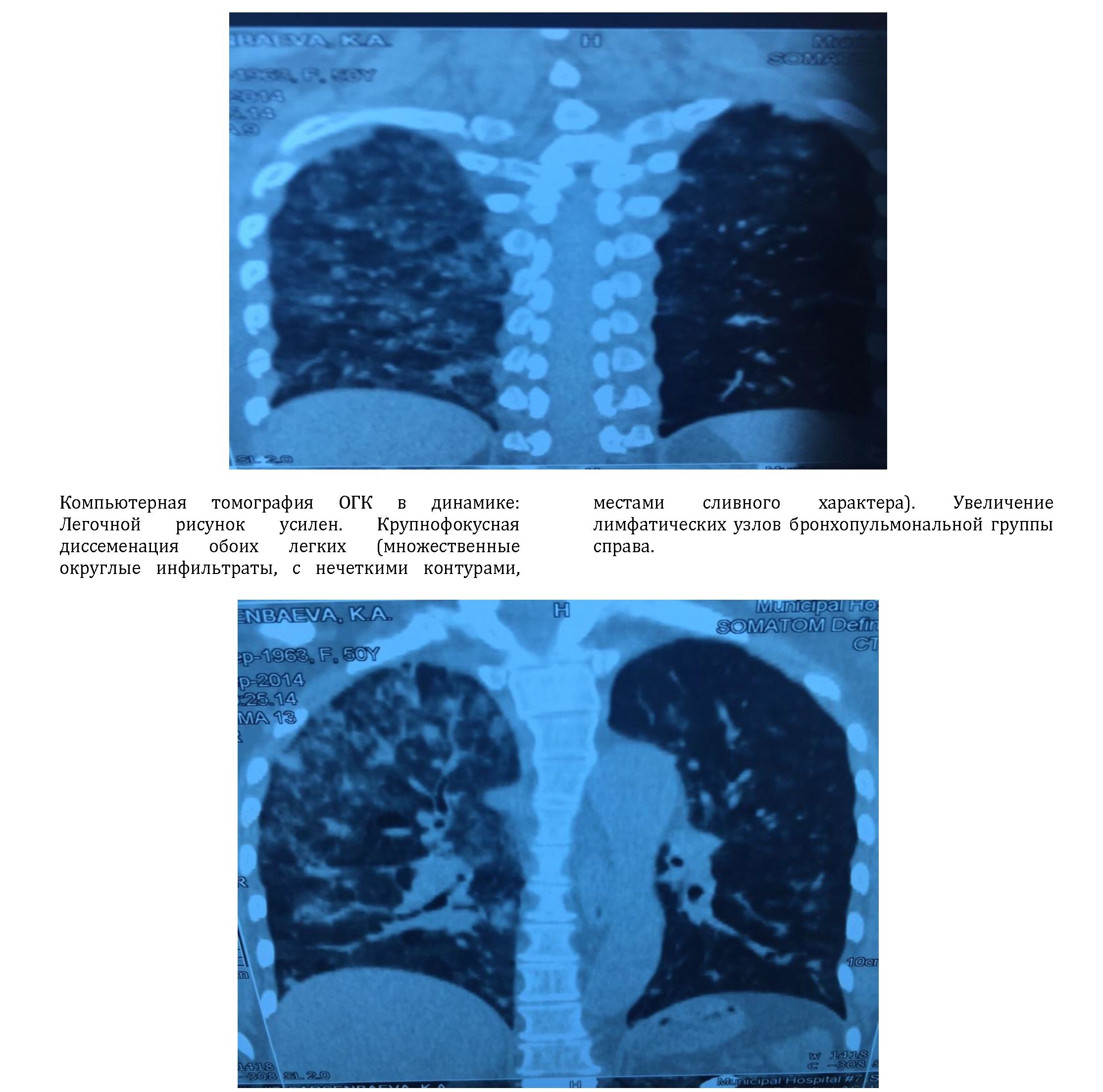
На компьютерной томографии ОГК: Пневматизация неравномерно снижена по типу «матового стекла» с полиморфными единичными очагами больше в прикорневых зонах, визуализируются инфильтративные, буллезные изменения размерами 1,1 см, 0,8 см, 1,0 см. ХОБЛ. Пневмосклероз. Эмфизема

легких. Двусторонние плевральные наслоения. Не исключается саркоидоз Бека.
Консультация онколога от 9.9.14: онкопатология грудной клетки отсутствует. Консультация ЛОР врача от 12.9.14: ринит, синусит. Консультация гематолога от 10.9.14: железодефицитная анемия. Консультация фтизиатра от 9.9.14: данных за туберкулез нет. Пациентка по тяжести состояния находилась в ПИТ под наблюдением реаниматологов. Неоднократно проводились консилиумы.
Выставлен клинический диагноз: Системный васкулит: гранулематоз с полиангиитом ассоциированный с АНЦА, тяжелое течение, активность высокой степени, с поражением верхних дыхательных путей (язвенно некротический ринит, синусит, трахеит), легких (геморрагический альвеолит, кровохарканье в анамнезе, множественные инфильтраты, ДН 3 ст. ), почек (нефрит, СКФ 35мл/мин/1,73 м 2 , ХБП С3б ст.), симптоматическая гипертензия.
Проведено лечение: Пульс-терапия ГКС метипред в дозе 1000 мг (солумедрол 3000мг) в комбинации с циклофосфаном 1000 мг, антигипертензивная , сосудистая и антибактериальная терапия.
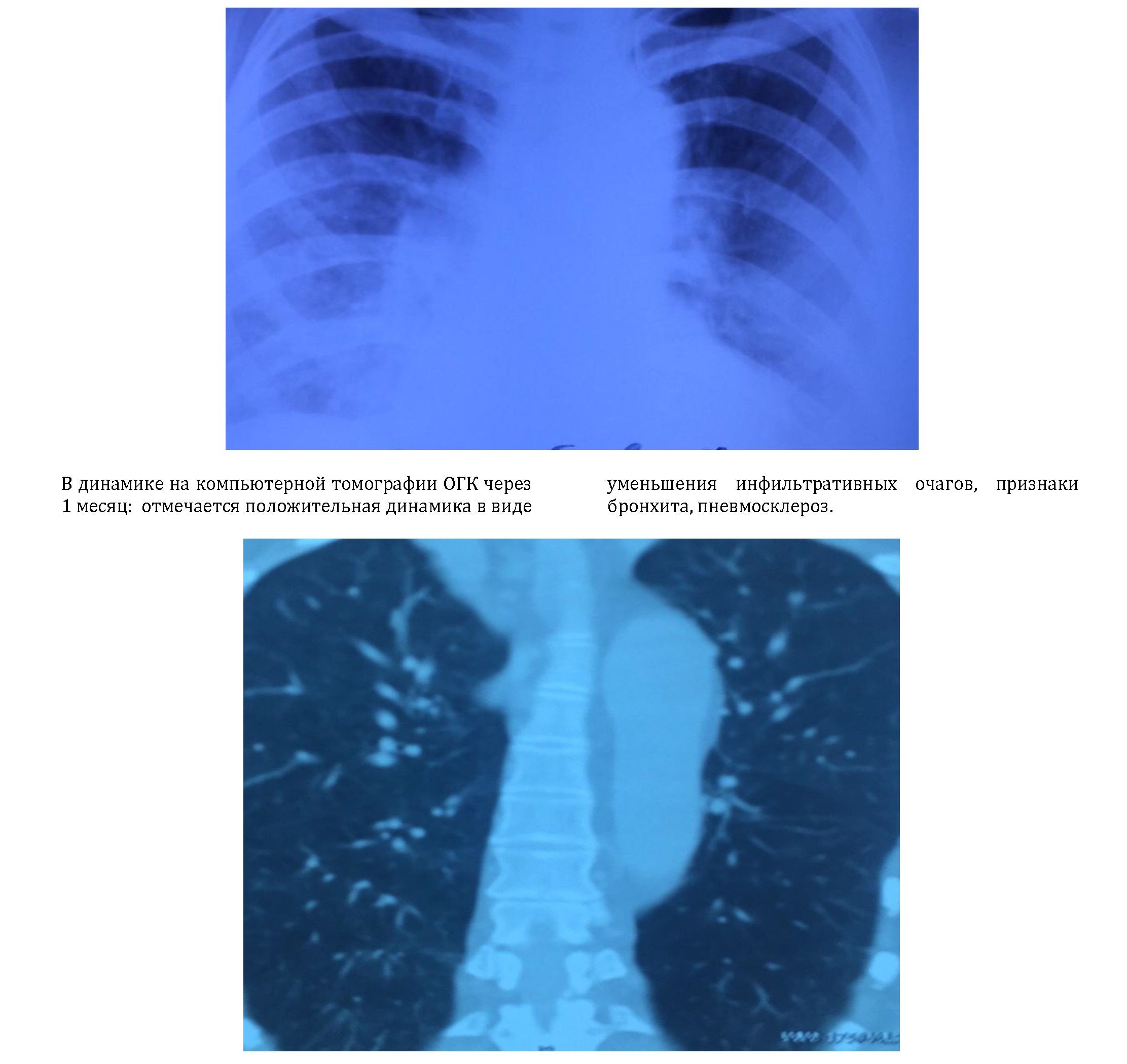
На фоне проводимой терапии самочувствие пациентки улучшилось, появилась положительная динамика лабораторных и инструментальных обследований. В общем анализе крови: НВ 84 г/л, эритроциты 3,2 *10 12/л, тромбоциты 260 *10 9/л, лейкоциты 8,2 *10 9/л, п/я 9%, с/я 73%, эоз 0%, лимфоциты 10%, моноциты 7%, СОЭ 1мм/час. В общем анализе мочи уменьшилась протеинурия до 0,15 г/л. В биохимическом анализе креатинин 150 мкмоль/л. На контрольной рентгенограмме ОГК на фоне терапии через 10 дней, остаточные изменения после воспалительного процесса в/д правого легкого в виде очаговых теней, н/д правого легкого в виде пневмосклероза. Хронический бронхит.
Пациентка после выписки продолжала пульс- терапию метипред 1000мг Á циклофосфан ежемесячно в дозе 600мг (сумарно 1,8 г). Через 4 месяца в анализах взятых в динамике отмечается повышение креатинина от 280 ммоль/л до 350 ммоль/л.
В связи с высокой активностью заболевания, поражением легких в виде диффузного альвеолита, инфильтрации и нарастание почечной недостаточности, отсутствия положительного эффекта от комбинации пульс-терапии ГКС метипреда и циклофосфана, решено подключить к лечению анти-В-клеточный препарат Ритуксимаб (мабтера) 1000мг с комбинацией микофенолата мофетила 1 г/сутки.
Пациентка получила по схеме 4-е инфузии ритуксимаб (мабтера) 1000мг в комбинации с микофенолат мофетилом 1г/сутки, метипред 16 мг. На фоне проводимой терапии креатинин крови снизился до 130 мкмоль/л. Отмечается положительная динамика на компьютерной томографии легких.
Результаты мониторирования клинических, лабораторных и инструментальных показателей на протежении последующих шести месяцев, показали эффективность данной терапии.
Как следует из полученных данных. Применение РМ улучшает функцию почек и вызывает медикаментозную ремиссию у таких пациентов.
Заключение. Таким образом применение биологической терапии у пациентов с ГП улучшает прогноз и приводит к медикаментозной ремиссии.
СПИСОК ЛИТЕРАТУРЫ
- Харрисон ТР. Внутренние болезни. – М.: Практика–Мак Грау-Хилл, 2002. - 3388 c.
- Mahr A, Guillevin L, Poissonet M, Ayme S.Prevalences of polyarteritis nodosa, microscopic poliangiitis, Wegener's granulomatosis and Churg-Strauss syndrome a French urban population in 2000: a capturerecapture estimate // Arthritis Rheum. -2004. - 51(1). – Р. 92–95.
- Seo P., Stone J.H. The antineutrophil cytoplasmic antibody-associated vasculitides // American journal of medicine. — 2004. — Vol. 117. — № 1. — P. 39–50. (PMID: 15210387)
- Здоровье населения РК и деятельность организаций здравоохранения в 2011 году. – Астана: 2011. – 48 с.
- Е.Л. Насонов Ревматология: клинические рекомендации. - М.: ГЭОТАР-Медиа, 2010. - 752 с.
- С.К. Соловьев РИТУКСИМАБ: новые перспективы лечения больных СВ Научно-практическая ревматология». – 2008. - № 1. – 233 с.
- Обзор VI научно-образовательного курса EULAR, посвященного системным заболеваниям в ревматологии Италия,Пиза,1-6 сентября 2013 г.
- HeinlenL.D.,McClain M.T. et al.Clinical criteria for systemic lupus erythematosus. Precede diagnosis, and associated autoantibodies are present before clinical Symptoms // Arhritis Rheum. – 2007. - 56 (7). – Р. 2344-2351
- Николас А. Бун, Ники Р.Колледж, Брайан Р.Уолкер ,Джон А.А.Хантер Внутренние болезни по Дэвидсону. – М.: ГЭОТАР - МЕДИА, 2010. – 225 с.
- Насонов Е.Л. Перспективы применения ритуксимаба при аутоиммунных заболеваниях человека.//Русский медицинский журнал. – 2007. -№26. – С.1958-1964.
- Семенкова Е.Н. Системные некротирующие васкулиты. - М.: Русский врач, 2001. – 91 с.
- Lamprecht P., Gross W.L. Wegener's granulomatosis // Herz. — 2004 —№ 1. — Р. 47–56. (PMID: 14968341)
- Bagga A, Sinha A, Moudgil A.<< Rifaximin Therapy for Patients with Irritable Bowel Syndrome without Constipation>>// New Engl J Med.- 2011. – 364. – Р. 22-32.
- Koldingsnes W, Nossent H. <<Epidemiology of Wegener's granulomatosis in northern Norway>>// Arthritis Rheum. - 2000. – 43. – Р. 2481–2487. DOI: http://dx.doi.org/10.1002/1529- 0131(200011)43:113.0.CO;2–6
- Aries PM, Hellmich B, Voswinkel J, et al.Lack of efficacy of rituximab in Wegener's granulomatosis with refractory granulomatous manifestations// Ann Rheum Dis. -2006. – 65. – Р. 853–858.
- Watts RA, Lane SE, Bentham G, Scott DGI. Epidemiology of systemic vasculitis: a ten-year study in the United // Arthritis Rheum. -2000. - 43(2). – Р. 414–419. DOI: http://dx.doi.org/10.1002/1529- 0131(200002)43:23.0.CO;2–0.
- Keogh KA, Wylam ME, Stone JY, et al. Induction of remission by B lymphocyte depletion in eleven patients with refractory antineutrophil cytoplasmic antidody-associated vasculitis // Arthritis Rheum. – 2005. – 52. – Р. 262–268.
- Skott DGI, Watts RA. Classification and epidemiology of systemic vasculitis // Br J Rheumatol. – 1994. – 33. – Р. 897–900.
- Khan A.R., Chapman, P.T., Stamp, L.K., Wells J.E. and O'Donnell J.L. Wegener's granulomatosis: treatment and survival characteristics in a high-prevalence southern hemisphere region // Internal Medicine Journal. - Vol. 42.- P. 23-26.
- Сигидин Я.И., Лукина Г.В. Биологическая терапия в ревматологии. - М.: 2009.- 108 с.
- Каратаев Д.Е. Новые аспекты применения ритуксимаба при аутоиммунных заболеваниях //Современная ревматология.-2010.-№3.-С.68-72.