Анализ результатов представленного исследования показал, что особенностями дизэритропоэза при «ранних» формах миелодиспластиеского синдрома (МДС) являлось преобладание терминального типа эритропоэза. Выраженность изменений гранулоцитарного и тромбоцитарного ростков нарастала от «ранних» форм к «продвинутым», т.е. по мере прогрессирования миелодиспластического процесса.
В настоящее время внимание многих исследователей привлекает группа клональных заболеваний кроветворения, характеризующихся дефектом созревания гемопоэтических клеток с их морфологическими и функциональными нарушениями, повышенным риском развития острого лейкоза, и объединенных в понятие «миелодиспластические синдромы» (МДС). Тем не менее, до сих пор недостаточно полно представлены клиникоморфологические проявления МДС, не разработана их дифференциальная диагностика, требует еще выяснения отношение МДС к гемобластозам и, в первую очередь, к острым лейкозам. В связи с этим большие трудности возникают как в диагностике МДС, так и в терапевтической тактике ведения больных.
Целью нашего исследования явилось изучение морфологических особенностей костного мозга при миелодиспластическом синдроме в зависимости от варианта по данным миелограммы.
Материалы и методы исследования. Аспирационная биопсия костного мозга методом стернальной пункции проведено 127 больным МДС в возрасте от 23 до 82 лет, средний возраст составил 55,8 ± 2,6 года.
Распределение больных с первичным МДС по ВОЗ- классификации было следующим: больные рефрактерной анемией (РА) - 13 (10,2%) чел.; больные рефрактерной анемией с кольцевыми сидеробластами (РАКС) - 10 (7,9%) чел.; больные рефрактерной цитопенией с мультилинейной дисплазией (РЦМД) - 32 (25,2%) чел.; больные рефрактерной цитопенией с мультилинейной дисплазией и кольцевыми сидеробластами (РЦМД-КС) - 23 (18,1%) чел.; больные рефрактерной анемией с избытком бластов-1 (РАИБ-1) - 15 (11,8%), больные рефрактерной анемией с избытком бластов-2 (РАИБ-2) - 27 (21,3%) чел., больные с неклассифицируемым МДС (Н-МДС) - 4 (3,1%) чел. и пациенты с 5q-синдромом - 3 (2,4%) чел. Мазки аспирата костного мозга окрашивали по методу Романовского-Гимза.
Результаты исследования и их обсуждение. Сопоставление частоты признаков дисплазии клеток костного мозга по данным миелограммы при разных вариантах МДС представлено в таблице 1.
Наибольшая доля морфологических изменений приходилась на эритроидный росток. Фенотипически дизэритропоэз у больных МДС проявлялся присутствием в костном мозге кольцевых форм сидеробластов (55,9%), наличием многоядерных (51,2%) и мегалобластоидных (38,6%) эритрокариоцитов, изменением формы ядра (47,2%), асинхронизмом созревания ядра и цитоплазмы (33,1%), наличием межъядерных и межклеточных мостиков (20,5%), базофильной пунктации цитоплазмы (19,7%), обнаружением в нормоцитах рудиментов ядра (телец Жолли) (16,5%).
Сравнительный анализ перечисленных аномалий при отдельных формах МДС показал их повторяемость во всех группах с различной частотой. Типичным было сочетание трех и более признаков дисплазии эритрона в цитоморфологическом препарате.
Особенностями дизэритропоэза при «ранних» формах МДС являлись преобладание таких морфологических аномалий, как мегалобластоидность созревающих клеток, изменение структуры и сидеробластов, терминального рефрактерными формы ядра, наличие кольцевых телец Жолли, вследствие преобладания типа эритропоэза у больных анемиями и цитопениями. Следует отметить, что в группе больных РАКС и РЦМД-КС признаки дисплазии были более выражены. Так, кольцевые сидеробласты, присутствовавшие при всех формах МДС (55,9%), выявлены у всех больных РАКС и РЦМД-КС в количестве более 15%.
Наряду с этим у больных РАИБ-1 и РАИБ-2 диспластические признаки в эритроне характеризовались преимущественно изменениями структуры и формы ядра, асинхронизмом созревания ядра и цитоплазмы, наличием межъядерных и межклеточных мостиков, базофильной пунктацией цитоплазмы. Перечисленные морфологические аномалии указывают на неэффективный эритропоэз, более выраженный в группе больных РАИБ-2.
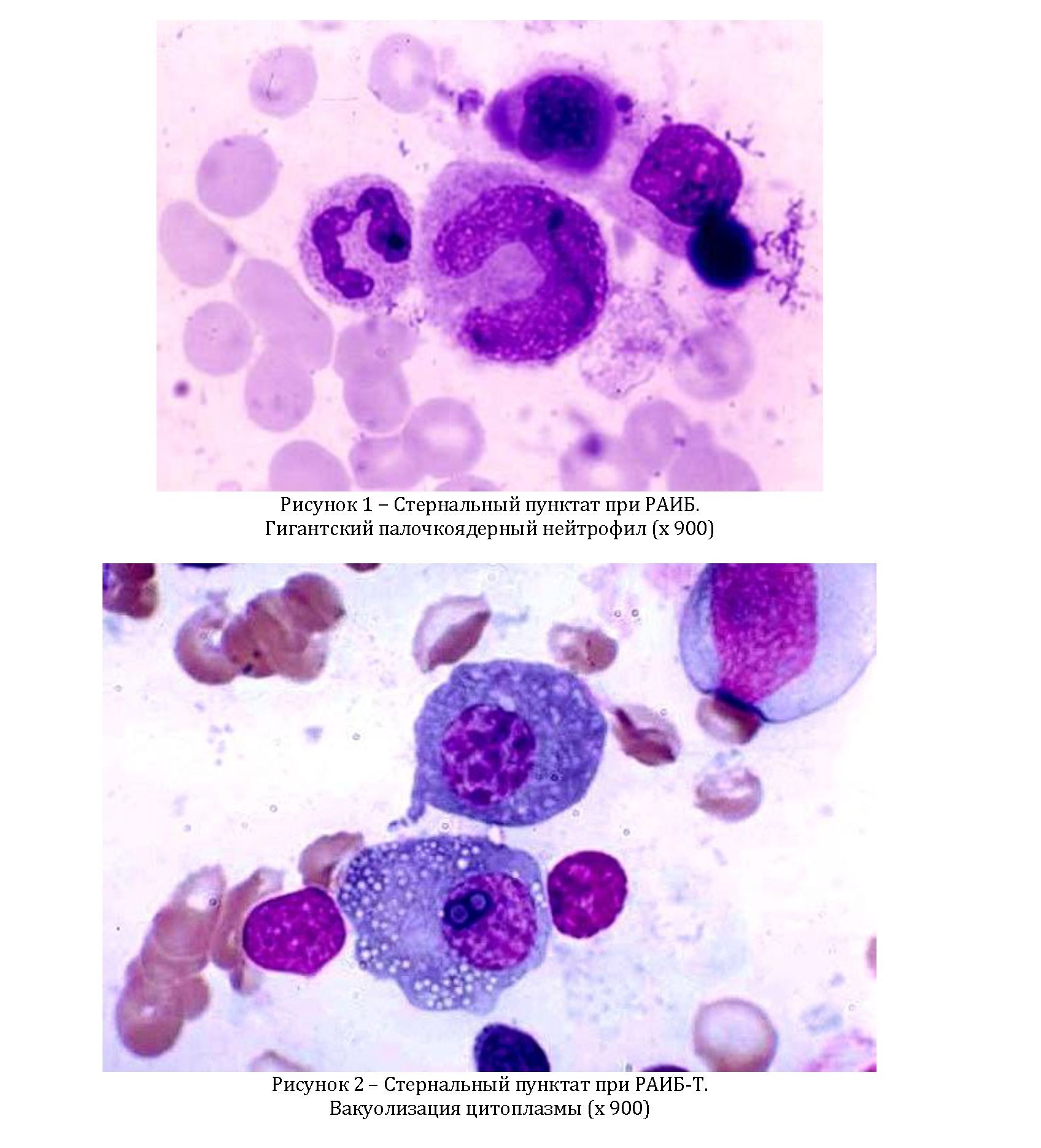
Частым признаком дизгранулоцитопоэза (67,7% больных) было присутствие гигантских форм нейтрофилов (> 12 мкм в диаметре) [рисунок 1]. Вторыми по частоте признаками были гипогрануляция (57,5%) и вакуолизация (40,9%) цитоплазмы [рисунок 2]. Пельгероидные формы нейтрофилов выявлялись в 37,0% случаях у больных МДС. Реже встречалась гиперсегментация ядер нейтрофилов - у 10,2% больных.
Наиболее выраженные диспластические изменения в гранулоцитарном ростке наблюдались у больных РАИБ-1, РАИБ-2 и Н-МДС, где частота морфологических аномалий значительно превышала аналогичные значения в сравнении с другими группами больных.
Таблица 1 — Признаки дисплазии клеток костного мозга при различных вариантах миелодиспластического синдрома
|
Морфологические аномалии |
Частота признака, абс./% |
||||||||
|
Общее число больных МДС |
< CL |
>=¢ XT CL |
и < CL |
U ⅛ XT CL |
rЧ m X < CL |
CN m X < CL |
и >=¢ Ş X |
5q-синдром |
|
|
Эритропоэз |
|||||||||
|
Мегалобластоидные |
49 |
4 |
16 |
7 |
12 |
4 |
6 |
||
|
эритрокариоциты |
38,6% |
30,8% |
50,0% |
700% |
522% |
267% |
222% |
||
|
Дву- и многоядерность |
65 |
6 |
15 |
7 |
16 |
6 |
15 |
||
|
51,2% |
461% |
469% |
700% |
69,6% |
400% |
555% |
- |
- |
|
|
Изменение формы ядра |
60 |
5 |
12 |
5 |
10 |
8 |
17 |
3 |
|
|
47,2% |
385% |
375% |
500% |
435% |
533% |
62,9% |
- |
1000% |
|
|
Кольцевидные сидеробласты |
71 55,9% |
5 385% |
14 437% |
10 1000% |
23 1000% |
6 400% |
13 48,1% |
- |
- |
|
Базофильная пунктация |
25 |
2 |
8 |
2 |
6 |
2 |
5 |
||
|
цитоплазмы |
19,7% |
154% |
250% |
200% |
261% |
133% |
185% |
||
|
Межъядерные и |
26 |
2 |
4 |
2 |
5 |
4 |
7 |
2 |
|
|
межклеточные мостики |
20,5% |
154% |
125% |
200% |
217% |
267% |
25,9% |
667% |
|
|
Асинхронизм созревания ядра |
42 |
3 |
8 |
2 |
6 |
6 |
14 |
3 |
|
|
и цитоплазмы |
33,1% |
231% |
250% |
200% |
261% |
400% |
518% |
1ŨQ0% |
|
|
Тельца Жолли |
21 |
1 |
4 |
5 |
10 |
1 |
|||
|
16,5% |
7,7% |
125% |
500% |
435% |
- |
3,7% |
- |
- |
|
|
Гранулоцитопоэз |
|||||||||
|
Гиперсегментация ядер |
13 10,2% |
- |
4 125% |
- |
1 43% |
2 133% |
6 222% |
- |
- |
|
Гипосегментация ядер (пельгеризация) |
47 37,0% |
- |
12 375% |
- |
8 34,8% |
8 533% |
14 518% |
2 50,0% |
3 1000% |
|
Гипогрануляция цитоплазмы |
88 |
17 |
18 |
10 |
24 |
2 |
2 |
||
|
69,3% |
- |
531% |
- |
783% |
667% |
889% |
500% |
667% |
|
|
Вакуолизация цитоплазмы |
52 |
10 |
9 |
8 |
21 |
2 |
2 |
||
|
40,9% |
- |
312% |
- |
39,1% |
533% |
778% |
500% |
667% |
|
|
Гигантские нейтрофилы |
115 |
29 |
22 |
12 |
23 |
||||
|
90,5% |
- |
906% |
- |
95ö⅛ |
800% |
852% |
- |
- |
|
Диспластические формы нейтрофилов (кроме гигантских форм), по данным одних авторов [1], выявляются несколько чаще. По данным других исследователей [2], они оказались сопоставимы (частота обнаружения гипогранулярных форм – 45-68%, пельгероидных форм – 30-75%); отмечены даже более низкие показатели – 45 и 28,2% соответственно [3]. Морфологические аномалии мегакариоцитарного ростка чаще характеризовались наличием двух- и трехядерных мегакариоцитов у 56 больных (44,1%), микроформ мегакариоцитов у 55 (43,3%) больных МДС. В некоторых случаях (12,6%) в дисплазированных мегакариоцитах определялись множественные мелкие ядра.
По данным литературы, признаки дизмегакариоцитопоэза определяются при всех вариантах МДС, чаще при «продвинутых» [4]. В наших исследованиях выявлена похожая закономерность – большая частота признаков дисплазии мегакариоцитопоэза наблюдалась в группах пациентов с РАИБ и Н-МДС.
|
Мегакариоцитопоэз |
|||||||||
|
2-3 ядерные мегакариоциты |
68 53,5% |
- |
18 562% |
- |
12 522% |
6 40,0% |
15 555% |
2 50,0% |
3 1000% |
|
Множественность мелких ядер мегакариоцитов |
16 12,6% |
- |
3 9,4% |
- |
3 130% |
2 133% |
8 296% |
- |
- |
|
Микроформы мегакариоцитов |
55 43,3% |
- |
16 500% |
- |
11 478% |
8 533% |
15 555% |
2 5Q0% |
3 1000% |
СПИСОК ЛИТЕРАТУРЫ
- Germing U., Gattermann N., Strupp C. et al. Validation of the WHO proposals for a new classification of primary myelodysplastic syndromes: a retrospective analysis of 1600 patients. Leuk Res. 2000;24:983-992.
- Thiele J., Kvasnicka H.M., Orazi A. Bone marrow histopathology in myeloproliferative disorders: current diagnostic approach. Semin Hematol. 2015;42:184-195.
- Заваденко М.А. Прогностические факторы при первичном миелодиспластическом синдроме. Автореф. ... канд. мед. наук. М: ГНЦ РАМН, 1995, 27 с.
- Lim Z.Y., Killick S., Germing U. et al. Low IPSS score and bone marrow hypocellularity in MDS patients predict hematological responses to antithymocyte globulin. Leukemia. 2013;21:1436-1441.