Сахарный диабет по медико-социальной значимости занимает 3 место после сердечно-сосудистых и онкологических заболеваний и выросло за последние 12-15 лет с 4% до 6-8%, что объясняется увеличением продолжительности жизни, улучшением социально - бытовых условий.
Одним из грозных осложнений является развитие диабетической стопы.
Под термином «диабетическая стопа» в настоящее время понимают инфекцию, язву и/или деструкцию глубоких тканей, развивающихся в сочетании с неврологическими расстройствами, поражением периферических магистральных артерий различной степени выраженности и остеартропатией (определение основано на критериях ВОЗ, предложено Международной группой экспертов по диабетической стопе, 1998г.)
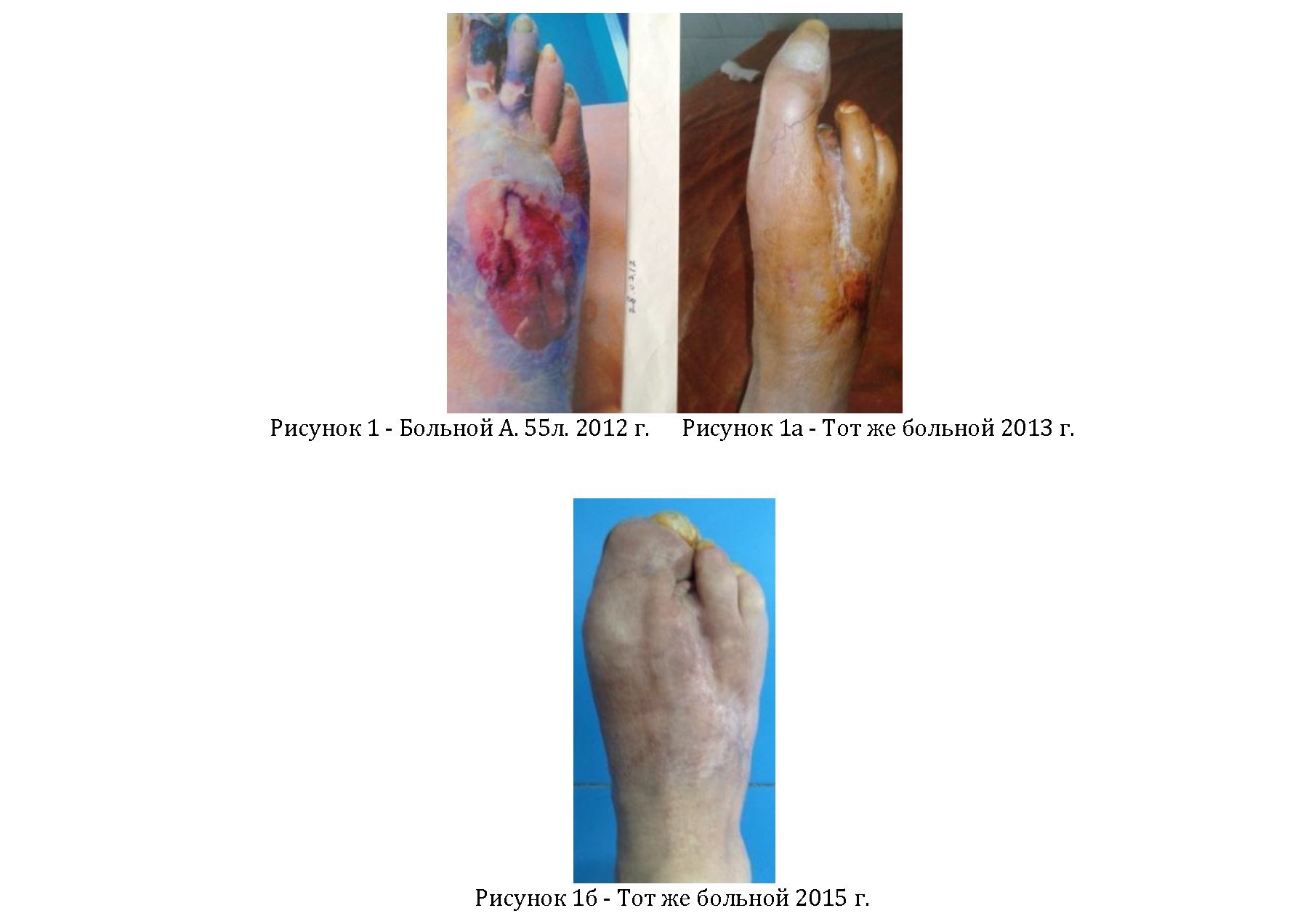
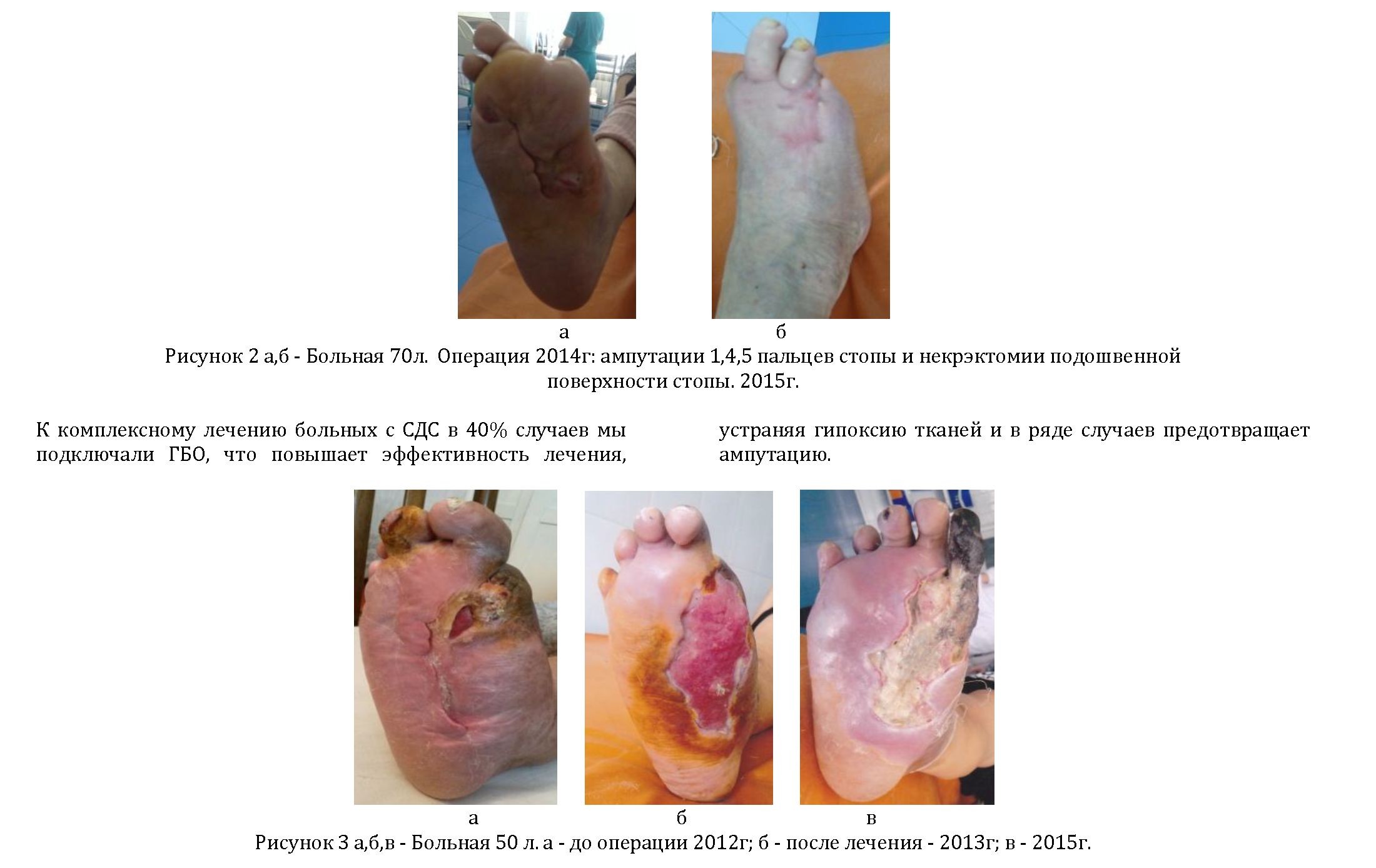
Цель исследования: поделиться опытом комплексного лечения больных с СДС, позволяющим уменьшить количество высоких ампутаций в 1,7 раза, сократить койкодень до 10 дней.
По классификации выделяются три формы этого заболевания:
- Нейропатическая форма 75¿
- Ишемическая форма 6¿
- Смешанная (нейро-ишемическая) форма 19¿
Из определения следует, что основными патогенетическими факторами являются диабетическая ангиопатия, диабетическая нейропатия, остеоартропатия и присоединившаяся инфекция.
Последствия синдрома диабетической стопы.
Наиболее драматичные последствия СДС- ампутация (малая- в пределах стопы либо высокая- на уровне голени и бедра), а так же гибель пациента от осложнений гнойнонекротического процесса (сепсис и др.)
По мнению большинства экспертов (Международная рабочая группа по диабетической стопе), в развитых странах ежегодно производится 6-8 ампутаций (на разных уровнях) на каждые 1000 больных СД. При этом во многих регионах не учитываются ампутации в пределах стопы, поэтому реальные цифры оказываются иными.
Можно ли изменить ситуацию?
Из-за многочисленных объективных и субъективных трудностей в лечении СДС среди пациентов и врачей укоренились неверные представления. Одно из них- нигилистическое отношение к СДС. Оно подразумевает, что его лечение неэффективно, и любого пациента с поражением нижних конечностей при диабете рано или поздно ждет ампутация. Высказывается также мнение о том, что высокая ампутация является положительным исходом лечения: послеоперационная рана заживает достаточно быстро и наступает выздоровление (хотя и с дефектом), а при консервативном лечении срок выздоровления значительно больше.
Известно, что помимо высокой послеоперационной летальности ампутация на уровне бедра повышает риск смерти пациента в течение 5 лет до 40-68¿. Кроме того, очевидно, ампутация сама по себе является калечащей операцией.
Наше отделение хирургических инфекций в процентном отношении, при ежегодном обслуживании до 550 больных по Гос.заказу, в среднем 10¿ были больные сахарным диабетом, постепенно этот процент поднялся до 25¿. В среднем длительность лечения данных больных доходила до 2-3 недель, в связи с невозможностью оказать полноценную помощь всем больным в отделении гнойной хирургии на 15 коек. Решено использовать в практической работе все возможное в условиях городской больницы для улучшения качества лечения, что позволило нам снизить койко-день до 9-10 дней, при этом шире использовалось активное консультативно-амбулаторное наблюдение за выписанными больными 2 раза в неделю. Давались рекомендации до следующего посещения и так до полного выздоровления.
Материалы и методы: под нашим наблюдением в период с 2012 по 2015 года находилось 2791 больных, из них с СДС-699 больных (мужчин-301 (43¿), женщин – 398 (57¿), возраст от 38 до 82 лет сахарным диабетом 11 типа.
У большинства имелась средняя степень тяжести - 489(70%), 210 (30%) - тяжелое течение диабета. Длительность болезни диабета составляла от впервые выявленного до 20 лет.
Все больные поступили в хирургический стационар с выраженными клиническими признаками заболевания и гипергликемией от 7 ммоль/л до 26,0 ммоль/л. Сопутствующие заболевания (ишемическая болезнь сердца, артериальная гипертензия, перенесенные инфаркт миокарда, ОНМК, ожирение) имелись у 559 (80¿).
Ампутаций, экзартикуляций пальцев произведено 65 больным (9,2¿), Вскрытие флегмон, некрэктомий 82 больным (11,7%).
За 2012-2015г. года было сделано 40 (5,7¿) (что в 2 раза меньше, наших наблюдений в период 2001-2008г. тогда 48 (11¿) ампутаций на уровне с/3 бедра, но здесь нужно отметить поздню обращаемость больных в этом случае процент ампутаций можно было сократить еще на 1.5-2¿ все операции производились по жизненным показаниям, нагноение культи не было, реампутаций не было. Койкодень в среднем составил 9-10. Умерло после операции 2 (1,1¿) оба случая после ампутации на уровне С/3 бедра в обоих случаях была поздняя обращаемость, запущенности и обширности гнойно-некротического процесса и смерть наступила от сепсиса.
Принципы лечения.
Лечение СДС нами проводилось с учетом преобладающего вида поражения сосудов по следующим основным направлениям:
- Компенсация сахарного диабета.
- Коррекция реологических и микроциркуляторных нарушений.
- Антибактериальная терапия.
- Детоксикация.
- Ортопедическая разгрузка конечности.
- Хирургическая обработка гнойно-некротического очага.
- Длительное орошение ран антисептиками
- При необходимости эндоваскулрное баллон делитация и стентирование
Компенсация сахарного диабета
Гнойно-некротические процессы у ИНСД очень часто развиваются на фоне декомпенсации заболевания, не поддающейся коррекции диетой и пероральными сахароснижающими препаратами. В нашей практике все больные с СДС переводились на инсулин короткого действия путем его дробного введения, так как действие их наступает быстрее и длится недолго, в связи с чем легче подбирать ежедневную дозу. Орошение инсулином ран непозволительно и даже вредно.
Для коррекции реологических и микроциркуляторных нарушений использовались реополиглюкин, вессел ДУЭ Ф, никотиновая кислота производились инъекции в бедренную артерию раствора новокаина 0,25¿, актовегина, никотиновой кислоты, антибиотика линкомицин 2 дозы. Осложнений после инъекций не наблюдалось, в среднем в/а инъекции производилось в количестве 3-9 одному больному, в зависимости от степени поражения СДС и результатов лечения.
Адекватная разгрузка конечности.
Какие бы современные перевязочные материалы не применялись, если пациент наступает на рану, она заживать не будет, поэтому наше требование к больному -100% устранение нагрузки на стопу. Следует помнить, что пациент рекомендации по разгрузке конечности часто не выполняет. Это связано с тем, что из-за значительного снижения болевой чувствительности при СД больной не испытывает никакого дискомфорта при ходьбе. Поэтому требуются дополнительные усилия, чтобы пациент понял необходимость разгрузки, а так же необходим контроль за этим. Варианты разгрузки конечности- постельный режим, использование костылей и перемещение в кресле-каталке. В нашем случае мы используем Скотч Каст, достаточно прочный и легкий материал.
Подавление раневой инфекции.
Основные возбудители раневой инфекции при СДС в нашей практике:
- грамположительные кокки (Staphilococcuss-52%, Streptococcuss- 29%);
- грамотрицательные бактерии (семейства – Enterobacteriacaeae-, рода Escherichia, Klebsiella, Proteus-16%.)
- анаэробные микроорганизмы (глубокая рана или ишемическая форма СДС-1%)
- синегнойная палочка и родственные ей микроорганизмы (род Pseudomonas-2%)-при избыточной влажности раны.
Выбор оптимального препарата достаточно сложен и должен основываться на данных о возбудителях раневой инфекции и их предполагаемой чувствительности к антибиотикам, а также об особенностях фармакокинетики препаратов и локализации инфекционного процесса (в частности, не все антибиотики проникают в костную ткань). Оптимальным является выбор антибиотиков по результатам бактериологического исследования раневого отделяемого.
В нашей практике это Линкомицин, Зиноцеф.
В последний год до госпитализации в отделение, больных с выраженной ишемией направляем к сосудистому хирургу, для решения вопроса о стентировании, а дальнейшее лечение гнойного очага коррекцию проводим сами.необходимо
Хирургическая обработка гнойно-некротического очага.
Важный элемент на первом этапе нами выполнялась адекватная хирургическая обработка гнойно-некротического очага, включающая широкое вскрытие и дренирование; раскрывались все затеки и карманы, удалялись деструкции костей и суставов. При этом оперативная тактика являлась строго индивидуальной и зависела от локализации и глубины поражения.
При местном лечении использовался принцип влажных повязок предпочтение отдавалось растворам повидон йод, миромистина, диоксидина, гипертоническому раствору с непрерывным орошением. Предварительно проводился сеанс озонотерапии 10-15 минут. При необходимости перевязки производились дважды.
Несмотря на успехи современной хирургии, гнойнонекротические процессы нижних конечностей продолжают оставаться частым и опасным осложнением сахарного диабета, приводящим к высокой ампутации конечности больного.
Основная причина неблагоприятных исходов лечения больных с гнойно-некротическими процессами стоп на фоне декомпенсированного течения сахарного диабета - это позднее обращение и несвоевременная госпитализация в стационар, отсутствие опыта у врачей-хирургов поликлинического звена. До сих пор используется мазь Вишневского, которая при диабетической стопе вызывает больше осложнений чем пользы.
Выводы:
- Внутриартериальное инъекционное введение лекарственных средств необходимо данной категории больных, осуществимо в условиях любой поликлиники, стационара ,осложнений от в/а введений лекарственных средств не наблюдалось.
- Необходимо открыть в больнице отделения СДС с использованием эндовидеососудистой хирургии для оказания квалифицированной медицинской помощи данной категории больных.
- Необходимы кабинеты диабетической стопы в поликлиниках для амбулаторного, динамического наблюдения данной категории больных.
- Комплексное лечение СДС позволило в 1,9 раза уменьшить количество высоких ампутаций нижних конечностей, уменьшить к/д до10 , снизить летальность оперированных больных до 1,4¿
СПИСОК ЛИТЕРАТУРЫ
- Гавриленко А.В., Скрылев С.И. Хирургическое лечение больных с критической ишемией нижних конечностей при сахарном диабете. - М.: 2005. - 379 с.
- Дедов И.И., Удовиченко О.В., Галстян К.Р. Диабетическая стопа. - М.: 2005. – 472 с.
- Бокарев И.Н., Великов В.К., Зиленчук Н.Н. Влияние ангиагрегантов на течение диабетической микроангиопатии // Терапевтический архив. – 1993. - Т.65. - №3. – С. 78-81.