Улучшение охраны материнства является одной из восьми приоритетных целей, поставленных перед миром в новом тысячелетии. Разные страны используют собственные модели оказания акушерско-гинекологической помощи женщинам, в предлагаемом обзоре мы осветили опыт нескольких стран с разным уровнем развития экономики: из стран с высоким уровнем доходов нами выбраны США, Канада; из стран с низким и средним уровнем доходов - страны бывшего СССР: Беларусь, Казахстан, Кыргызстан.
Введение. Улучшение охраны материнства является одной из восьми приоритетных целей, поставленных перед миром в новом тысячелетии [1]. Разные страны используют собственные модели оказания акушерско-гинекологической помощи женщинам, в предлагаемом обзоре мы осветили опыт нескольких стран с разным уровнем развития экономики: из стран с высоким уровнем доходов нами выбраны США, Канада; из стран с низким и средним уровнем доходов - страны бывшего СССР: Беларусь, Казахстан, Кыргызстан [2].
Цель исследования: провести сравнительный анализ подходов к оказанию акушерской помощи женщинам в станах с разным уровнем развития экономики
Задачи исследования:
- Обзор подходов к организации акушерской помощи в развитых странах
- Организационные подходы к оказанию акушерской помощи в странах с низким и средним уровнем доходов.
Методы: литературный обзор с использованием данных официальных источников- сайтов министерств здравоохранения разных стран, статистических сборников, ресурсов Pubmed, Cochrane library, Embase, World health statistics (WHO)
Результаты:
Охрана здоровья матерей в США занимает одно из важнейших мест в системе здравоохранения: более 4,3 млн. родов ежегодно происходят в США и являются одной из лидирующих причин госпитализаций после пневмонии, рака, заболеваний сердца, переломов и инсульта [3].Беременность, послеродовой период также входят в число наиболее часто встречающихся причин амбулаторных посещений, составляя более 2,8¿ от общего числа всех посещений ПМСП после профилактических осмотров, лечения кашля, динамического наблюдения хронических больных [4]. Именно материнство является одним из главных компонентов, составляющих расходы здравоохранения. Так, счета больниц за роды составляют около 44 млрд. долл. в год, за уход за новорожденным – около 35 млрд. долл. в год и в сумме составляют около 79 млрд.долл.США, превышая расходы на другие заболевания и состояния (Agency for Healthcare Research and Quality 2008) [5].
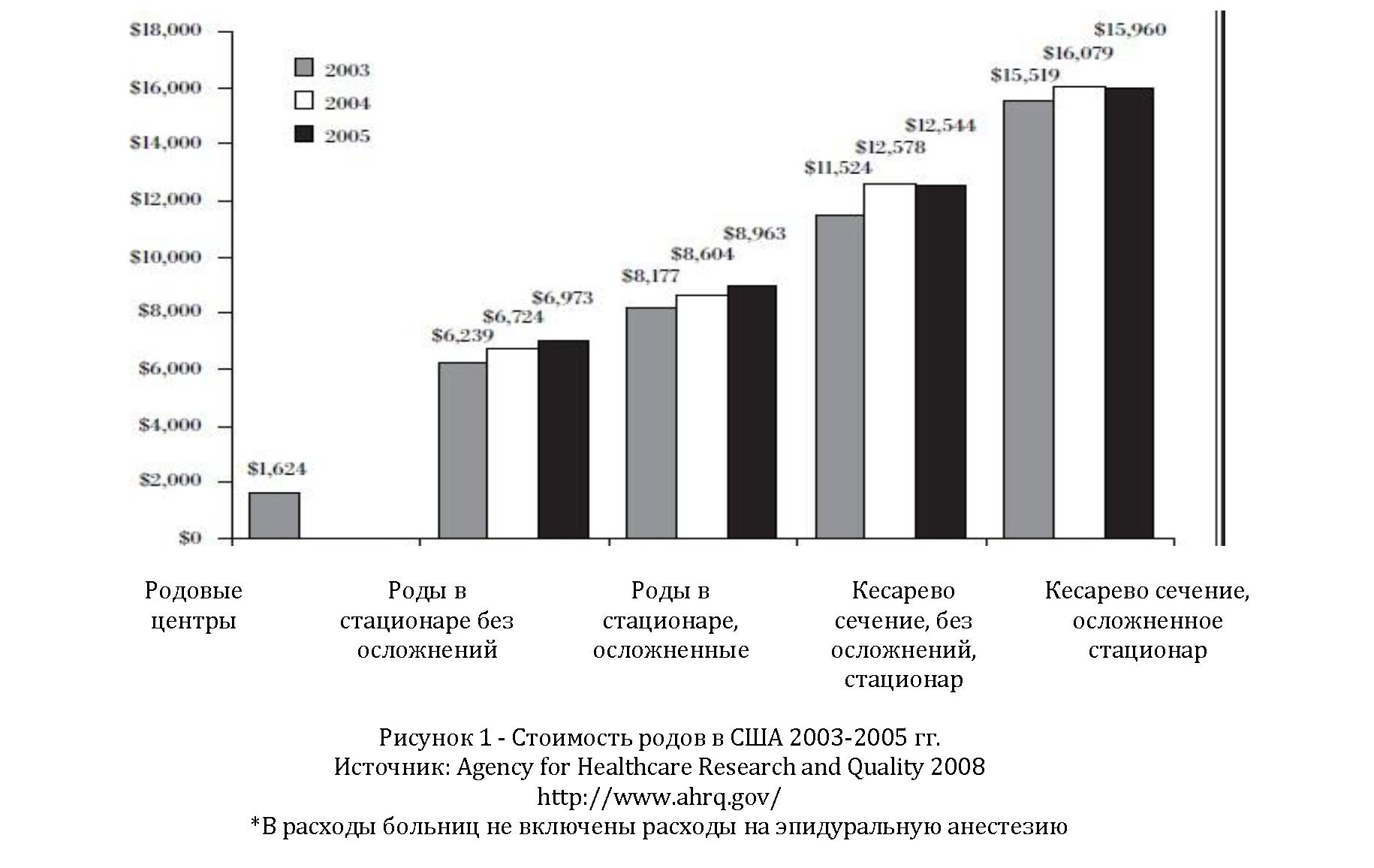
Затраты на роды в США зависят от места, где проводятся роды и наличия или отсутствия осложнений и кесарева сечения и варьируют от 7000 до 16 000 долларов (в больницах) и 1600 долларов в так называемых free standing birth centers (специализированных родовых центрах) (рисунок 1).
Как представлено на рисунке 1, из года в год расходы на роды в США возрастают в зависимости от наличия осложнений и оперативного вмешательства, увеличивается и стоимость родов. Наиболее затратными являются роды путем кесарева сечения при возникновении осложнений. Одним из наиболее важных вопросов в организации акушерско-гинекологической помощи является вопрос о персонале, принимающем роды. Министерство здравоохранения США на своем сайте [7] разместило информацию для женщин по алгоритму выбора врача и клиники для родов, согласно которому женщине предоставляется возможность свободного выбора персонала, принимающего роды: врач акушер-гинеколог, семейный врач или акушерка.
При анализе статистических данных по США [8], выявлено, что в 2009 году 98,9¿ всех родов в США происходили в стационарах, оставшиеся 1,1¿- вне больничных учреждений. При этом вне стационара - в 67,2¿- это роды на дому, 27,6¿- в специализированных родовых центрах. Как правило, роды принимали врачи или акушерки -86,7%, Doctorsofosteopathy- врачи-остеопаты - принимали около 5,4¿ всех родов в стационаре, сертифицированные акушерки - около7,4¿.
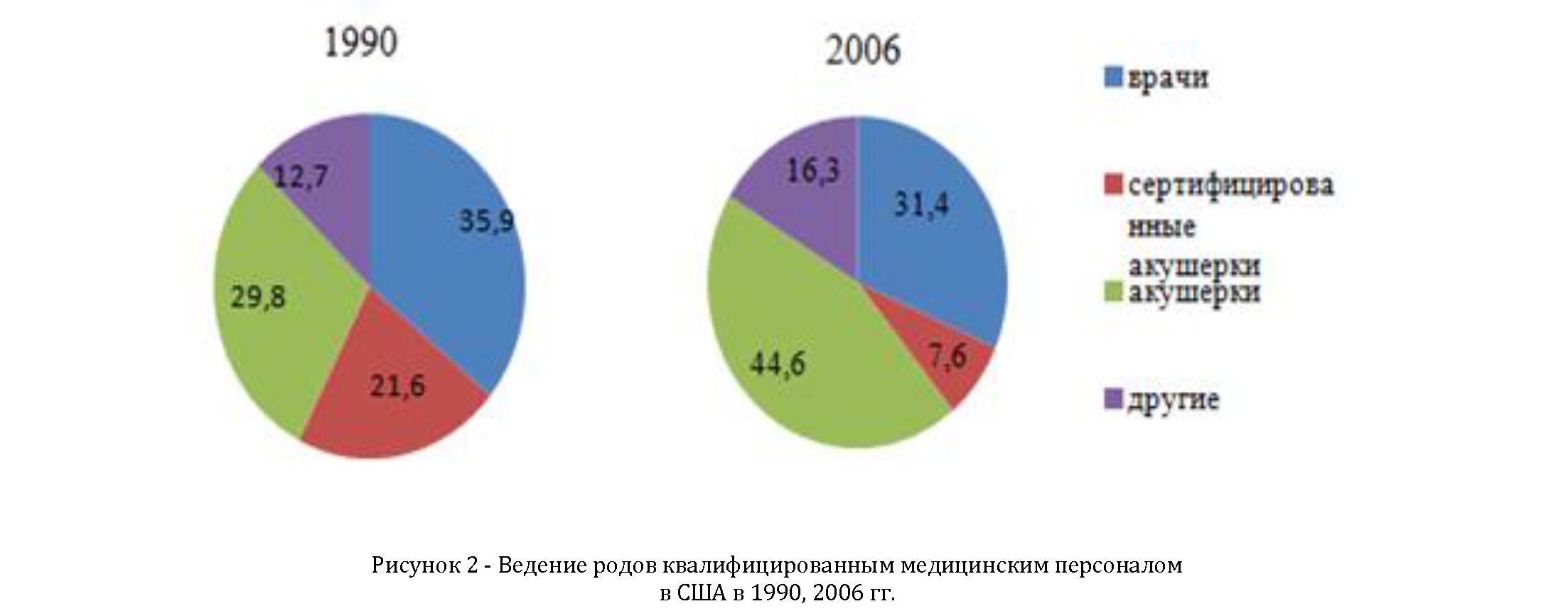
Глубокий анализ выбора места родов в США, освещенный в Public Health National Vital Statistics Reports (Национальном статистическом отчете по общественному здравоохранению) [9] показал, что в период с 2004-2006 гг. число родов вне стационара незначительно возросло (на 3¿), в основном, за счет увеличения числа домашних родов, при этом, по сравнению с 1990 г, уменьшилось число домашних родов, принятых врачами (с 21,6¿ до 7,6¿), и возросла роль акушерок при домашних родах (число родов, принятых акушерками в 2006 г. составило 44,6¿, сертифицированными акушерками-16,3¿). Основные результаты данного исследования представлены на рисунке 2.
Резюмируя вышесказанное, можно заключить, что опыт США по организации акушерско-гинекологической помощи сложно назвать самым удачным в мире, так как по данным ВОЗ [10], по уровню материнской смертности США занимает 34 место, ранней неонатальной смертности - 38, детской смертности - 41 место, по уровню рождения детей с низкой массой тела - 66 место в мире. По данным ОЭСР [11] уровень кесарева сечения в США настолько высок, что страна занимает 5 место в списке стран с высоким и средним уровнем доходов по числу оперативных родов. При этом стоимость физиологических родов превышает таковую в других странах, в том числе Канаде, Франции и Австралии [12]. Большая часть родов в США проходит в стационаре (98,9 ¿), при этом основная нагрузка при ведении родов приходится на врачей акушеров-гинекологов. Альтернативой родам в стационаре являются специализированные родовые центры, которые не пользуются большой популярностью у рожениц. Кроме того, незначительная часть рожениц выбирает роды на дому, при этом роды проводят врачи, акушерки, сертифицированные акушерки.
Опыт Канады по оказанию акушерской помощи женщинам представлен в материалах масштабного исследования, проведенном в Канаде при поддержке агентства по здравоохранению: «What Mothers Say: The Canadian Maternity Experiences Survey» (Что говорят матери: Канадское исследование по опыту матерей) (2009) [13]. Исследование подробно изучило основные аспекты охраны материнства в Канаде, с учетом особенностей медицинской помощи наиболее социально-уязвимых слоев населения, таких как коренных жителей (аборигенов), иммигрантов, девочек- подростков и прочее.
Согласно данному исследованию, дородовое наблюдение за женщиной во время беременности осуществляют врачи акушеры-гинекологи в 58,1 ¿, семейные врачи в 34,2 % случаев, и в оставшиеся 6,1 ¿ и 0,6 ¿ соответственно - акушерки и медицинские сестры.
Число посещений женщиной врача во время беременности в среднем составляет - 12,9 визитов.
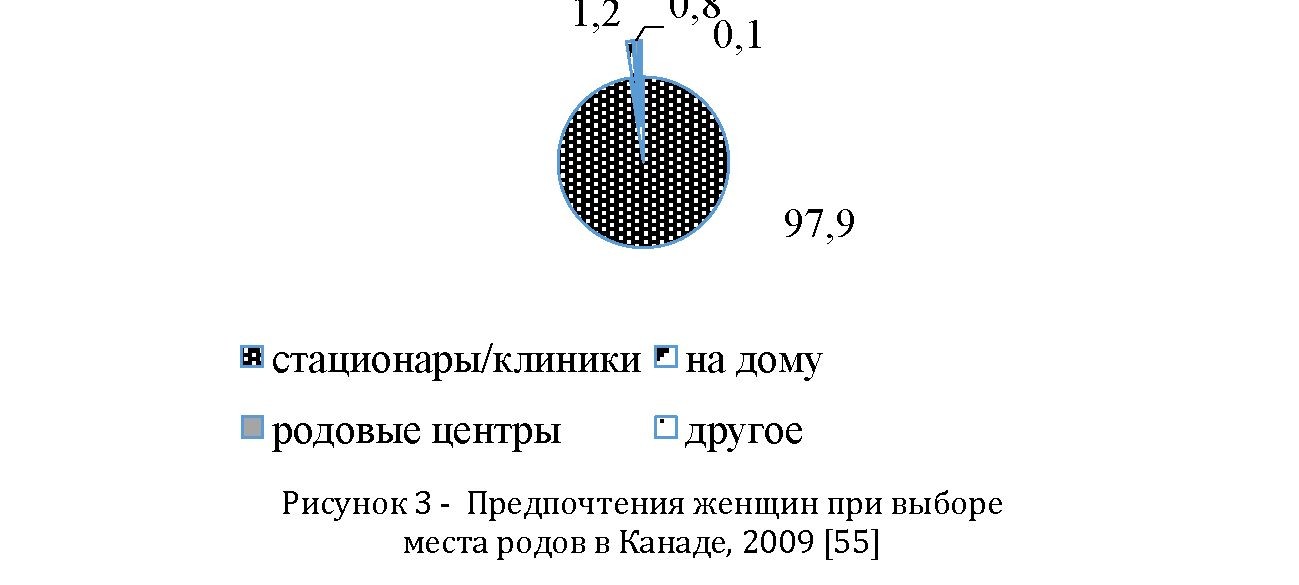
Что касается места родов, то в 97,9 %- это стационары или клиники, около 1,2 % - на дому и 0,8 ¿ в специализированных родовых центрах. Как правило, роды вне стационара выбирают повторнородящие и женщины более старшего возраста (рисунок 3).
У около двух третей женщин 69,6 ¿ роды принимают врачи акушеры-гинекологи, в 14,6 %- семейные врачи, в 4,7¿- медицинские сестры и в 4,3¿- акушерки. У около половины женщин (49,4¿) роды принимает тот же врач или медицинская сестра/акушерка, что и наблюдала беременность, и согласно проведенному опросу для большинства женщин (88,4¿)- это имеет очень важное положительное значение и влияние на роды.
В целом, следует особо отметить, что проведенное масштабное исследование [13], показало высокий уровень удовлетворенности женщин в Канаде уровнем оказания акушерско-гинекологической помощи.
Таким образом, в Канаде качество оказываемой акушерско- гинекологической помощи находится на высоком уровне. У женщин есть право выбора места родов и поставщика медицинских услуг, при этом в отличие от казахстанского опыта оказания акушерской помощи, семейные врачи и акушерки, а также медицинские сестры могут осуществлять как дородовый, так и интранатальный уход.
Обусловленные совершенно другой политической историей, типом систем здравоохранения, эпидемиологическими особенностями, акушерско-гинекологические службы стран с переходной экономикой, имеют свои особенности, представленные ниже (Казахстан, Беларусь, Кыргызстан). Во времена Советского Союза все изучаемые страны имели одинаковую систему акушерско- гинекологической помощи, которая в организационном аспекте сохранилась и в настоящее время.
Система охраны здоровья женщин представлена на примере акушерско-гинекологической службы в РК.
В Казахстане, согласно Приказу МЗ РК № 593 от 27.08.2012 «Об утверждении положения о деятельности организаций, оказывающих акушерско-гинекологическую помощь» для города и села существуют разные типы организаций осуществляющих антенатальный уход. В селах - это районные поликлиники, сельские поликлиники, СВА, ФАПы, медицинские пункты. В городах - городские поликлиники. До сих пор, как и на территории, бывшего СССР в РК функционируют женские консультации, то есть целые самостоятельные отделения, которые занимаются ведением беременных и гинекологических больных.
Согласно вышеуказанному приказу, помимо врача акушера- гинеколога, в данных медицинских учреждениях «… доврачебная и квалифицированная медицинская помощь без круглосуточного медицинского наблюдения по охране репродуктивного здоровья женщин оказывается врачами общей практики, участковыми терапевтами/педиатрами, фельдшерами, акушерами и медицинскими сестрами…». Роды в РК проводятся исключительно в родильных домах. Согласно используемому принципу регионализации перинатальной помощи (Приказ МЗ РК от 07.05.2010 №325) различают стационары трех уровней: первого (для женщин с неосложненной беременностью и срочными физиологическими родами), второго (для женщин с неосложненной беременностью, преждевременными родами более 34 недель беременности , и высокого риска), третьего уровня (перинатальные центры, областные больницы и другое - для женщин с неосложненной беременностью, преждевременными родами от 22 недель, и высоким риском развития перинатальной патологии).
Такой принцип был внедрен в РК с 2007 года с целью обеспечения более рационального использования существующих ресурсов здравоохранения.
Одним из наследий постсоветского периода в изучаемых странах является то, что существовавшая десятилетиями система распределения обязанностей между врачами и акушерками, несмотря на переход к международным стандартам оказания медицинской помощи (клинические протоколы) существует до сих пор. Акушерки ограничены в своей свободе по вопросу принятия решений и ведения даже физиологических беременностей и родов, строго выполняя указания врачей [14, с.204].
В тоже время, научные исследования последних лет доказали, что ведение физиологической беременности и родов акушеркой или врачами общей практики улучшают исходы беременности и более предпочтительны для женщин [15-22]. На пути повышения роли акушерок в Казахстане в последние годы наметились коренные изменения. Так, согласно Приказу МЗ РК от 27 августа 2012 года № 593 «Об утверждении Положения о деятельности организаций здравоохранения, оказывающих акушерско- гинекологическую помощь»(п.3.7) «...допускается ведение физиологической, неосложненной беременности акушеркой.».
В Республике Беларусь также полномочия акушерок несколько расширились после принятия приказа № 1182 от 09.10.2012 «Об утверждении клинических протоколов наблюдения беременных, рожениц и родильниц диагностики и лечения в акушерстве и гинекологии», согласно которому, учитывая наблюдательно- контролирующую тактику ведения физиологической беременности (в отличие от лечебно-профилактической тактики ведения патологической беременности) допускается в сроки 13-29 и 31-37 недель проводить осмотр и консультацию беременной специально подготовленной акушеркой. Однако роды проводят только врачи акушеры-гинекологи [23].
Особенностью антенатального ухода в Кыргызстане является то, что наблюдение за беременной женщиной могут проводить Группы семейных врачей (Программа по улучшению перинатальной помощи в Кыргызской Республике на 2008-2017 годы, утверждена Приказом МЗ Кыргызской Республики N 315 от 20 июня 2008 года) [24]. Семейные врачи в Группах Семейных врачей в Кыргызстане - это терапевты, проработавшие в поликлинике в качестве специалистов (терапевт, педиатр, гинеколог, и т.д.) и получившие регистрацию семейного врача по окончании восьми - месячных курсов в течение двух лет. Ведение родов в Кыргызстане по-прежнему предоставлено врачам акушерам-гинекологам (за исключением отдаленных сельских районов).
Еще одним принципиальным отличием в организации акушерской помощи в Великобритании, США, Канаде и Казахстане, Беларусь, Кыргызстане является то, что в постсоветских странах домашние роды недопустимы и не приветствуются, кроме того не предусмотрено создание альтернативных учреждений для женщин помимо родильных домов, таких как например, специализированные родовые центры.
Роды в Казахстане преимущественно происходят в стационарах (родильные дома, перинатальные центры) - 96,5%- роды в стационаре, 3,5¿- на дому, как и в Белоруссии.
В республике Кыргызстан, роды в подавляющем большинстве случаев (97,7¿) проходят в медицинских организациях (ФАПы и ГСВ с родильными койками, родильные отделения территориальных больниц, областных объединенных больниц, городские родильные дома, перинатальные центры). Согласно данным РМИЦ в Кыргызстане имеется 47 территориальных больниц и 17 филиалов больниц.
Во всех изучаемых странах с переходной экономикой международными организациями внедряется ряд ключевых программ, в основе которых лежат стратегии ВОЗ - обеспечение безопасной беременности/содействие эффективной перинатальной помощи, грудное вскармливание, первичная реанимация новорожденных, методология BABIES, критерии живо - и мертворождения, регистр новорожденных.
Заключение:
Правильная организация акушерской помощи во многом определяет такие показатели как низкая материнская и перинатальная смертность, частота хирургических вмешательств, частота послеродовых осложнений и заболеваний и многие другие. Различные формы организации акушерской помощи в странах мира зависят от системы здравоохранения, традиционных особенностей. Разные страны мира имеют собственные сложившиеся десятилетиями взаимоотношения «женщина (пациент) - врач—акушерка», число и формы медицинских учреждений, оказывающих акушерскую помощь.
СПИСОК ЛИТЕРАТУРЫ
- Страновой офис ООН www.un.kz
- The World Bank http://www.worldbank.org/
- Kozak L.J., DeFrances C.J., Hall M.J. National Hospital Discharge Survey: 2004 Annual Summary with Detailed Diagnosis and Procedure Data: National Center for Health Statistics // Vital and Health Statistics. - 2006. - №13. - P. 162.
- Carol Sakala, Maureen P. Corry . Evidence-Based Maternity Care: What It Is and What It Can Achieve // Childbirth Connection. – 2008. – Р. 115.
- Agency for health care research and quality http://www.ahrq.gov/
- Martin J.A., Hamilton B.E., Sutton P.D., Ventura S.J., Menacker F., Kirmeyer S., Munson M.L. Births: Final Data for 2005 // National Vital Statistics Reports. – 2007. - №56(6). - 104 p.
- http://www.nlm.nih.gov/medlineplus/ency/patientinstructions/000596.htm
- Joyce A., Martin M.P.H., Brady E., Hamilton Ph.D., Stephanie J. Ventura, M.A.; Michelle J.K. Osterman, M.H.S.; Sharon Kirmeyer, Ph.D.; T.J. Mathews, M.S.; and Elizabeth C. Wilson, M.P.H. Births: Final Data for 2009 // National Vital Statistics Reports. – 2011. - Volume 60, Number 1. – Р. 57.
- Marian F. MacDorman, Fay Menacker.Trends and Characteristics of Home and Other Out-of-Hospital Births in the United States, 1990– 2006 // University School of Public Health National Vital Statistics Reports. – 2010. - Vol. 58. - No. 11. – Р. 8.
- World health statistics // WHO Press. - Geneve: 2014. – Р. 178.
- OECD Health Data 2010. - Paris: OECD, 2010. – 138 р.
- International Federation of Health Plans. 2010 Comparative Price Report: Medical and Hospital Fees by Country. Available at:http://ifhp.com/documents/IFHP Price Report2010ComparativePriceReport29112010.pdf
- What Mothers Say: The Canadian Maternity Experiences Survey: Technical report.-2009: Ottawa, Canada: Minister of Public Works and Government Services, In Press. .-P. 107-114. is available on http://www.publichealth.gc.ca/mes
- KyzayevaA., AkanovA., MeimanalievT., SadykovaY. The management of normal birth in Kazakhstan: the expert opinion of obstetricians and midwifes // Life Science Journal. - 2014. - №11 (8). - P. 204-206.
- Johantgen M., Fountain L., Zangaro G., Newhouse R., Stanik-Hutt J., White K. Comparison of labor and delivery care provided by certified nurse-midwives and physicians: a systematic review, 1990 to 2008 // Тhe Cochrane Library, Womens Health Issues. – 2012. - № 22(1). - P. 73-81.
- MacDorman M.F., Singh G.K. Midwifery care, social and medical risk factors, and birth outcomes in the USA // J Epidemiol Community Health. – 1998. - №52(5). - P. 310-317.
- Reale B. Intrapartum care in the twenty-first century // NursClin North Am. -2002. - №37(4). - P. 771-779.
- Villar J., Khan-Neelofur D. Patterns of routine antenatal care for low-risk pregnancy // The Cochrane Database of Systematic Reviews. – 2001. - №4. – Р. 22-25.
- Giles W., Collins J., Ong F., MacDonald R. Antenatal care of lowrisk obstetric patients by midwives. A randomized controlled trial // Medical Journal of Australia. - 1992. - №157. – P. 158–161.
- Ratcliffe J., Ryan M., Tucker J. The costs of alternative types of routine Antenatal care for low-risk women: shared care vs care by general Practitioners and community midwives // Journal of Health Services and Research Policy. - 1996. - №1(3). – P. 135–140.
- Tucker J.S., Hall M.H., Howie P.W., Reid M.E., Barbour R.S., Florey C.du V. et al. Should obstetricians see women with normal pregnancies? A multicentre randomized controlled trial of routine antenatal care by general practitioners and midwives compared with shared care led by obstetricians // BMJ. – 1996. - № 12. – P. 554–559.
- Villar J., Ba'aquel H., Piaggio G., Lumbiganon P., Belzian J.M., Farnot U. et al. WHO antenatal care randomized trial for the evaluation of a new model of routine antenatal care // Lancet. - 2001. - №357. – Р. 1551–1564.
- Приказ Министерства здравоохранения Республики Беларусь № 1182 от 09.10.2012. «Об утверждении клинических протоколов наблюдения беременных, рожениц и родильниц диагностики и лечения в акушерстве и гинекологии».
- Программа по улучшению перинатальной помощи в Кыргызской Республике на 2008-2017 годы, утверждена Приказом МЗ Кыргызской Республики N 315 от 20 июня 2008 года.